Цели лечения дисфункциональных маточных кровотечений
Общие цели лечения маточных кровотечений пубертатного периода:
- остановка кровотечения во избежание острого геморрагического синдрома;
- стабилизация и коррекция менструального цикла и состояния эндометрия;
- антианемическая терапия;
- коррекция психического состояния больных и сопутствующих заболеваний.
Показания к госпитализации
Показаниями к госпитализации служат:
- обильное (профузное) маточное кровотечение, не купируемое медикаментозной терапией;
- угрожающее жизни снижение гемоглобина (ниже 70-80 г/л) и гематокрита (ниже 20%);
- необходимость хирургического лечения и гемотрансфузии.
Медикаментозное лечение дисфункциональных маточных кровотечений
Существуют доказательства низкой эффективности этамзилата в рекомендуемых дозах для остановки профузных маточных кровотечений.
I этап. У больных с маточным кровотечением на первом этапе лечения целесообразно использование ингибиторов перехода плазминогена в плазмин (транексамовой или аминокапроновой кислоты). Интенсивность кровотечения снижается за счёт уменьшения фибринолитической активности плазмы крови. Транексамовую кислоту назначают внутрь в дозе 4-5 г в течение первого часа терапии, затем по 1 г каждый час до полной остановки кровотечения. Возможно внутривенное введение 4-5 г препарата в течение первого часа, затем капельное введение по 1 г в час в течение 8 ч. Суммарная суточная доза не должна превышать 30 г. При больших дозах увеличивается опасность развития синдрома внутрисосудистого свёртывания, а при одновременном применении эстрогенов высока вероятность тромбоэмболических осложнений. Возможно использование препарата в дозе 1 г 4 раза в сутки с 1-го по 4-й день менструации, что уменьшает объём кровопотери на 50%.
Достоверно доказано, что существенное уменьшение кровопотери у больных с меноррагиями происходит при применении НПВП, монофазных комбинированных оральных контрацептивов и даназола. Даназол у девочек с маточными кровотечениями пубертатного периода используют очень редко из-за выраженных побочных реакций (тошнота, огрубение голоса, выпадение и повышение сальности волос, появление угревой сыпи и гирсутизма).
НПВП (мефенамовая кислота, ибупрофен, нимесулид) за счёт подавления активности циклооксигеназы типа 1 и 2 регулируют метаболизм арахидоновои кислоты, снижают продукцию простагландинов и тромбоксанов в эндометрии, уменьшая объём кровопотери во время менструации на 30-38%.
Ибупрофен назначают по 400 мг каждые 4-6 ч (суточная доза - 1200-3200 мг) в дни меноррагий. Для мефенамовой кислоты стартовая доза составляет 500 мг, затем по 250 мг 4 раза в день. Нимесулид назначают по 50 мг 3 раза в день. Повышение суточной дозы может вызвать нежелательное увеличение протромби-нового времени и содержания лития в сыворотке крови.
Эффективность НПВП сопоставима с эффективностью аминокапроновой кислоты и комбинированных оральных контрацептивов.
В целях повышения эффективности гемостатической терапии оправдано и целесообразно сочетанное применение НПВП и гормональной терапии. Исключение составляют больные с гиперпролактинемией, структурными аномалиями половых органов и патологией щитовидной железы.
Метилэргометрин (метилэргобревин) можно назначать в сочетании с этамзилатом, однако при наличии или при подозрении на существование полипа эндометрия либо миомы матки от назначения метилэргометрина лучше воздержаться из-за возможности усиления кровяных выделений и возникновения болей внизу живота.
В качестве альтернативных методов могут быть использованы преформированные физические факторы: аутомаммонизация, вибромассаж околососковой зоны, электрофорез с кальция хлоридом, гальванизация области верхних шейных симпатических ганглиев, электростимуляция шейки матки импульсными токами низкой частоты, локальная или лазерная терапия, иглорефлексотерапия.
Показания к гормональному гемостазу:
- отсутствие эффекта от симптоматической терапии;
- анемия средней или тяжёлой степени на фоне длительного кровотечения;
- рецидивирующие кровотечения в отсутствие органических заболеваний матки.
Низкодозированные КОК с прогестагенами 3-го поколения (дезогестрел 150 мкг или гестоден 75 мкг) - наиболее часто используемые препараты у больных с профузными и ациклическими маточными кровотечениями. Этинилэстрадиол в составе КОК обеспечивает гемостатический эффект, а прогестагены - стабилизацию стромы и базального слоя эндометрия. Для остановки кровотечения используют только монофазные КОК.
Существует множество схем применения КОК в гемостатических целях у больных с маточными кровотечениями. Наиболее популярна следующая схема; 1 таблетка 4 раза в день 4 дня, затем 1 таблетка 3 раза в день 3 дня, затем 1 таблетка 2 раза в день, затем 1 таблетка в день до конца второй упаковки препарата. Вне кровотечения с целью регуляции менструального цикла КОК назначают в течение 3 циклов по 1 таблетке в сутки (21 день приёма, 7 дней перерыв). Продолжительность гормональной терапии зависит от выраженности исходной железодефицитной анемии и скорости восстановления уровня гемоглобина. Применение КОК в указанном режиме сопряжено с рядом серьёзных побочных эффектов - повышение артериального давления, тромбофлебиты, тошнота и рвота, аллергия. Кроме того, возникают сложности подбора подходящей антианемической терапии.
Доказана высокая эффективность применения низкодозированных монофазных КОК (марвелон, регулон, ригевидон, жанин) по полтаблетки через каждые 4 ч до наступления полного гемостаза. Основанием этому служат данные о том, что максимальная концентрация КОК в крови достигается через 3-4 ч после приёма препарата внутрь и существенно уменьшается в последующие 2-3 ч. Суммарная гемостатическая доза этинилэстрадиола при этом колеблется от 60 до 90 мкг, что более чем в 3 раза меньше традиционно используемой дозы данного препарата. В последующие дни суточную дозу КОК снижают по 1/2 таблетки в день. При уменьшении суточной дозы до 1 таблетки целесообразно продолжить приём препарата с учётом уровня гемоглобина. Как правило, продолжительность первого цикла приёма КОК не должна быть меньше 21 дня, считая с первого дня от начала гормонального гемостаза. В первые 5-7 дней приёма КОК возможно временное увеличение толщины эндометрия, который рефессирует без кровотечения при продолжении лечения.
В дальнейшем в целях регуляции ритма менструации и профилактики рецидивов маточного кровотечения препарат назначают по стандартной схеме приёма КОК (21-дневные курсы с 7-дневными перерывами между ними). У всех больных, принимавших препарат по описанной схеме, отмечена хорошая переносимость при отсутствии побочных эффектов.
Существуют доказательства низкой эффективности применения малых доз гестагенов на фоне профузного маточного кровотечения и во 2-ю фазу менструального цикла при меноррагиях.
У больных с обильным кровотечением эффективен приём высоких доз прогестагенов (медроксипрогестерон по 5-10 мг, микронизированный прогестерон по 100 мг или дидрогестерон по 10 мг) каждые 2 ч или 3 раза в сутки до прекращения кровотечения. При меноррагиях медроксипрогестерон может быть назначен по 5-10-20 мг в сутки во 2-ю фазу (в случаях с НЛФ) или по 10 мг в сутки с 5-го по 25-й день менструального цикла (в случаях овуляторных меноррагий). У больных с ановуляторными маточными кровотечениями прогестагены целесообразно назначать во 2-ю фазу менструального цикла на фоне постоянного применения эстрогенов. Возможно использование микронизированного прогестерона в суточной дозе 200 мг 12 дней в месяц на фоне непрерывной терапии эстрогенами. С целью последующей регуляции менструального цикла гестагены [прогестерон (утрожестан) по 100 мг 3 раза в сутки, дидрогестерон (дюфастон) по 10 мг 2 раза в сутки] назначают во 2-ю фазу цикла в течение 10 дней.
Доказана высокая эффективность остановки кровотечения с помощью антиго-мотоксических препаратов. Траумель С (2,2 мл) и овариум композитум (2,2 мл) вводят в одном шприце внутримышечно каждые 4 ч. Внутрь назначают гинеко-хель и валерианахель в виде спиртового раствора (по 20 капель каждого раствора на 50 мл воды 3 раза в сутки). Остановка кровотечения происходит спустя 12-18 ч от начала применения антигомотоксических препаратов.
Продолжение кровотечения на фоне гормонального гемостаза - показание для проведения гистероскопии с целью уточнения состояния эндометрия.
Всем больным с маточными кровотечениями пубертатного периода показано назначение препаратов железа для предотвращения и профилактики развития железодефицитной анемии. Доказана высокая эффективность применения железа сульфата в комбинации с аскорбиновой кислотой, который обеспечивает поступление в организм больной 100 мг двухвалентного железа в сутки (сорбифер дурулес). Суточную дозу железа сульфата подбирают с учётом уровня гемоглобина в сыворотке крови. Критерием правильного подбора и адекватности ферротерапии при железодефицитных анемиях служит наличие ретикулоцитарного криза, т.е. повышение количества ретикулоцитов в 3 раза и более на 7-10-й день приёма железосодержащего препарата. Антианемическую терапию назначают на период не менее 1-3 мес. С осторожностью следует применять соли железа у пациентов с сопутствующей патологией ЖКТ. Кроме этого, вариантом выбора могут быть фенюльс, тардиферон, ферроплекс, ферро-фольгамма, мальтофер.
При рецидивирующих или длительных (более 2 мес) маточных кровотечениях, выявлении патогенной микрофлоры или условно-патогенной микрофлоры в недопустимых концентрациях после раздельного диагностического выскабливания проводят антибактериальную терапию с учётом чувствительности флоры влагалища или цервикального канала к антибиотикам. Группа макролидов: рокситромицин (рулид) по 150 мг 2 раза в сутки 7-10 дней, джозамицин (вильпрофен) по 150 мг 2 раза в сутки 7-10 дней, или группа фторхинолонов: офлоксацин по 200 мг
2 раза в сутки 7-10 дней, или группа цефалоспоринов: цефтриаксон (лендацин) по 1 г 2 раза в сутки 5 дней, или группа пенициллинов: амоксиклав по 625 мг
3 раза в сутки 7 дней, или метронидазол (метрогил) 0.5% 100 мл внутривенно капельно 1 раз в сутки 3 дня. Кроме этого, обязательно назначение противопротозойных или противогрибковых средств [флуконазол (дифлюкан, микосист) 150 мг однократно, нистатин 500 000 ЕД 4 раза в сутки 10-14 дней, кетоконазол (низорал) по 200 мг в сутки 7 дней]. В качестве альтернативной терапии могут
быть использованы комплексные антигомотоксические препараты (гинекохель 3 раза в сутки по 10 капель 3-6 мес, траумель С по 1 таблетке 3 раза в сутки 3 мес, мукоза композитум 2,2 мл внутримышечно 2 раза в неделю 3 мес, метро-аднекс-инъель по 2,2 мл внутримышечно 2 раза в сутки 3 мес.
II этап лечения маточных кровотечений пубертатного периода включает терапию, направленную на регуляцию менструального цикла и профилактику рецидива кровотечения, коррекцию нарушений физического и психического состояния с учётом индивидуальных особенностей, типов и форм маточных кровотечений пубертатного периода.
- Коррекция пищевого поведения (калорийное и разнообразное питание в достаточном количестве).
- Соблюдение режима труда и отдыха, закаливание.
- Коррекция осанки (при необходимости).
- Санация очагов инфекции.
- Немедикаментозная противорецидивная терапия: иглорефлексотерапия, маг-нитотерапия, электропунктура.
- Витаминотерапия.
- Комплексная антигомотоксическая терапия.
- Терапия, направленная на улучшение функций ЦНС.
Витаминотерапия: витаминно-минеральный комплекс; циклическая витаминотерапия: глутаминовая кислота по 0,5-1 г 2-3 раза в сутки ежедневно, витамин Е по 200-400 мг в сутки ежедневно, фолиевая кислота по 1 мг 3 раза в сутки 10-15 дней в предполагаемую 2-ю фазу цикла, аскорбиновая кислота по 0,5 г 3 раза в сутки 10-15 дней в предполагаемую 2-ю фазу цикла, магне В6 по 1 таблетке 2-3 раза в сутки в течение 3 мес 2 раза в год.
Комплексная антигомотоксическая терапия. Её проводят с учётом определения регулирующей системы, играющей ведущую роль в патогенезе, регулирующих систем, участвующих в патогенезе заболевания у конкретного пациента, и распределения патологических симптомов между этими системами, а также выявления основной «дренажной» системы, которая нарушена в наибольшей степени.
Коэнзим композитум, убихинон композитум, тонзилла композитум, овариум композитум по 2.2 мл внутримышечно 2 раза в неделю 2,5-3 мес, гинекохель по 10 капель 3 раза в сутки, гормель СН по 10 капель 3 раза в сутки.
При нарушении «дренажной» функции ЖКТ (запоры, диарея, метеоризм и другие проявления - нукс вомика-гомаккорд по 10 капель 3 раза в сутки, мукоза композитум по 2,2 мл внутримышечно 2 раза в неделю, главным образом при нарушении функций толстой кишки; дуоденохель - при нарушении функций тонкой кишки; гастрикумель - при нарушении функций желудка. При нарушении «дренажной» функции почек: популюс композитум СР, ренель, берберис-гомаккорд, солидаго композитум С, эскулюс композитум. При нарушении «дренажной» функции печени: хепель, гепар композитум, курдлипид, хеледониум гомаккорд, нукс вомика-гомаккорд, лептандра композитум. При нарушении «дренажной» функции кожи: псоринохель Н, траумель С, кутис композитум. Ведущим антигомотоксическим препаратом для удаления гомотоксинов из патологического очага за счёт управления гуморальным интерстициальным транспортом и восстановления нормального состояния лимфатической системы служит лимфомиозот по 10 капель 3 раза в сутки.
Терапия, направленная на улучшение функций ЦНС: винпоцетин (кавинтон) по 1-2 мг/кг в сутки, циннаризин в суточной дозе 8-12.5 мг 1 -2 раза в сутки, пентоксифиллин (трентал) по 10 мг/кг в сутки, глицин по 50-100 мг 2-3 раза в сутки 1-2 мес, пирацетам (ноотропил) по 50-100 мг 1-2 раза в сутки от 2-3 нед до 2 мес. фенитоин (дифенин) по 1-2 таблетке в сутки 3-6 мес. карбамазепам (финлепсин) по 1/2 таблетки 2 раза в сутки 2-4 нед.
Антигомотоксические препараты: валерианахель по 10 капель 3 раза в сутки - при преобладании симптомов психоэмоционального возбуждения, нервохель - при доминировании депрессии по 1 таблетке 3 раза в сутки, церебрум композитум 2,2 мл внутримышечно 2 раза в неделю 3 мес, вертигохель по 10 капель 3 раза в сутки.
Оценка эффективности лечения дисфункциональных маточных кровотечений
Не менее важная составляющая проведённой терапии маточных кровотечений - оценка и выявление природы низкой эффективности предлагаемых способов лечения. При оценке возможных вариантов клинических исходов в катамнезе наиболее приемлемым из них считают не только прекращение кровотечения, но и установку регулярных менструальных циклов.
Получены доказательства того, что наибольшая вероятность рецидивов наблюдалась в тех случаях, когда у больных кровотечение возникало на фоне гипоэстрогении. Наивысшая оценка терапевтического решения получена при назначении негормональной терапии, при которой вероятность наиболее благоприятных исходов (по данным катамнеза) - от 75% до 90% при всех типах маточных кровотечений пубертатного периода.
Клиническая значимость гормональной терапии проявляется на достаточном уровне только при приёме КОК и только при гиперэстрогенном типе при отсутствии рецидивов. У больных с нормоэсгрогенией при этом виде терапии отмечают наивысший риск нерегулярных менструальных циклов. У пациенток с гипоэстрогенией на отдалённых этапах после проведённого лечения КОК высока вероятность нерегулярных циклов и рецидивов.
Наименее удачным для лечения больных с учётом разных типов функциональных нарушений менструального цикла в пубертатном периоде было применение прогестагенов. Наибольшая вероятность рецидивов отмечена у группы пациенток с гиперэстрогенией.
С учётом типичных и атипичных форм маточного кровотечения пубертатного периода получены доказательные данные о том, что у пациенток с атипичными формами вероятность рецидивов кровотечения была невелика. В случае применения негормональной терапии не отмечалось не только ни одного рецидива, но и не выявлено случаев нерегулярных циклов. Достаточно высокой была и эффективность применения КОК и прогестагенов.
В случае типичной формы маточного кровотечения эффективность всех видов лечения в сравнении с атипичной формой была значительно снижена. Наименее эффективным было применение прогестагенов (высокая вероятность рецидивов). Отдалённые результаты применения КОК показали наибольшую вероятность нерегулярных циклов.
Негативные и не вполне удовлетворительные эффекты проведённой терапии связаны не только с применением конкретных терапевтических мероприятий. С клинической точки зрения, она может быть неэффективна вследствие случайных неконтролируемых факторов, которые вполне могут определить резистентность больного к выбранным методам лечения. В то же время нельзя отрицать и того, что, оценивая собственный опыт, врач должен выяснить влияние на качество лечения факторов, которые можно контролировать, в том числе факторов, которые связаны с неполным знанием о причинах и механизмах развития данной патологии, а также о факторах, основанных на ошибочной трактовке клинических проявлений и «общепринятых» заблуждениях относительно применения того или иного метода лечения. Одними из факторов, которые поддаются контролю, служат клинические и параклинические признаки, определяющие тип маточных кровотечений пубертатного периода. В соответствии с общими принципами формирования функциональных нарушений, использование средств со специфическим воздействием на какой-либо из элементов «разрегулированной» функциональной системы нецелесообразно. Любая процедура по восстановлению саморегуляции должна органично взаимодействовать со всеми компонентами системы, а не избирательно с каким-либо из них. Даже специфическое внешнее воздействие обязательно вызывает неспецифическую системную реакцию, также можно получить эффект, усугубляющий нарушения согласованной деятельности всей системы. Именно поэтому начинать восстановительные мероприятия следует с применения наименее специфических, позитивно влияющих на весь организм воздействий. На практике врач должен решить двоякую задачу. При возникшем маточном кровотечении, угрожающем вызвать серьёзные осложнения, клиницист обязан в первую очередь специфическими методами устранить причину этого «симптома-мишени». Однако в дальнейшем, даже если лечебный метод оказался высокоэффективным для проведения гемостаза, его применение скорее не вполне оправдано. Наглядной иллюстрацией преимущества неспецифического подхода служит проведённый анализ вероятности вариантов исхода при различных типах и формах маточных кровотечений пубертатного периода в случаях применения различных терапевтических подходов.
Хирургическое лечение дисфункциональных маточных кровотечений
Выскабливание слизистой оболочки тела и шейки матки (раздельное) под контролем гистероскопа у девочек проводят очень редко. Показаниями к хирургическому лечению служат:
- острое профузное маточное кровотечение, не останавливающееся на фоне медикаментозной терапии;
- наличие клинических и ультразвуковых признаков полипов эндометрия и/ или цервикального канала.
В случае необходимости удаления кисты яичника (эндометриоидной, дермоидной, фолликулярной или кисты жёлтого тела, персистирующей более 3 мес) или уточнения диагноза у больных с объёмным образованием в области придатков матки показана лечебно-диагностическая лапароскопия.
Показания к консультации других специалистов
- Консультация эндокринолога необходима при подозрении на патологию щитовидной железы (клинические симптомы гипо- или гипертиреоза, диффузное увеличение или узловые образования щитовидной железы при пальпации).
- Консультация гематолога - при дебюте маточных кровотечений пубертатного периода с менархе, указаниях на частые носовые кровотечения, возникновение петехий и гематом, повышенную кровоточивость при порезах, ранениях и оперативных манипуляциях, выявлении удлинения времени кровотечения.
- Консультация фтизиатра - при маточных кровотечениях пубертатного периода на фоне длительного стойкого субфебрилитета, ациклического характера кровотечений, нередко сопровождающихся болевым синдромом, отсутствия патогенного инфекционного агента в отделяемом урогенитального тракта, относительного или абсолютного лимфоцитоза в общем анализе крови, положительных результатов туберкулиновой пробы.
- Консультация терапевта - при маточных кровотечениях пубертатного периода на фоне хронических системных заболеваний, в том числе заболеваний почек, печени, лёгких, сердечно-сосудистой системы и пр.
- Консультация психотерапевта либо психиатра - всем больным с маточных кровотечениями пубертатного периода для психотерапевтической коррекции с учётом особенностей психотравмирующей ситуации, клинической типологии, реакции личности на болезнь.
Примерные сроки нетрудоспособности
При неосложнённом течении заболевание не вызывает стойкой нетрудоспособности. Возможные сроки нетрудоспособности (от 10 до 30 дней) могут быть обусловлены выраженностью клинических проявлений железодефицитной анемии на фоне длительного или обильного кровотечения, а также необходимостью госпитализации для проведения хирургического или гормонального гемостаза.
Дальнейшее ведение
Пациентки с маточными кровотечениями пубертатного периода нуждаются в постоянном динамическом наблюдении 1 раз в месяц до стабилизации менструального цикла, затем можно ограничить частоту контрольного обследования до 1 раз в 3-6 мес. УЗИ органов малого таза следует проводить не реже 1 раза в 6-12 мес, электроэнцефалографию - через 3-6 мес. Все больные должны быть обучены правилам ведения менструального календаря и оценки интенсивности кровотечения, что позволит определить эффективность проводимого лечения.
Больные должны быть информированы о целесообразности коррекции и поддержании оптимальной массы тела (как при дефиците, так и при избыточной массе тела), нормализации режима труда и отдыха.
Информация для пациента
- Нормализация режима труда и отдыха.
- Полноценное питание (с обязательным включением в рацион мяса, особенно телятины).
- Закаливание и занятия физической культурой (подвижные игры, гимнастика, лыжи, коньки, плавание, танцы, йога).
Большинство девочек-подростков благоприятно реагируют на медикаментозное лечение, и в течение первого года у них формируются полноценные овуляторные менструальные циклы и нормальные менструации. Прогноз при маточных кровотечениях пубертатного периода на фоне патологии системы гемостаза или системных хронических заболеваний зависит от степени компенсации существующих нарушений. Девочки, сохраняющие избыточную массу тела и имеющие рецидивы маточных кровотечений пубертатного периода в возрасте 15-19 лет, должны быть включены в группу риска по развитию рака эндометрия.
Кровотечение при приеме противозачаточных таблеток в норме может возникать в первые месяцы после начала использования этих препаратов. Если подобран женщине правильно, то через некоторое время кровянистая мазня прекратится, а будут возникать только регулярные менструальноподобные выделения. В тех случаях, когда последние сохраняются более трех месяцев, врач определит причину и подберет другое контрацептивное средство.
Если в середине цикла появилось обильное кровотечение, то к доктору нужно обратиться в ближайшее время. Выделения во время приема противозачаточных различны. Они возникают как в норме, так и свидетельствуют о том, что выбранный препарат не подходит женщине.
Адаптационное кровотечение
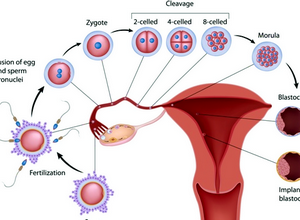
Созревание яйцеклеток, овуляция и отторжение эндометрия в период менструации регулируются гормонами женской половой системы. В первую фазу цикла преобладает действие эстрогенов, которые стимулируют созревание фолликула. Из фолликула в середине цикла выходит созревшая яйцеклетка, т. е. наступает овуляция. Во второй фазе повышен уровень эстрогенов и прогестерона, что подготавливает стенки матки к возможной имплантации зародыша.
Концентрация половых гормонов в противозачаточных таблетках всегда меньше содержания этих активных веществ в организме женщины. Поэтому требуется определенное время на адаптацию к действию применяемого лекарства.
В норме на протяжении 2-3 месяцев могут быть мажущие выделения при приеме контрацептивов. Они самостоятельно прекращаются после привыкания к низким дозам гормонов. Если кровянистые выделения незначительны, и для соблюдения гигиены достаточно применения нескольких ежедневных прокладок, то каких-либо дополнительных действий предпринимать не нужно. Коричневые выделения имеют такой цвет из-за того, что небольшое количество крови смешивается с влагалищной слизью.
Отмена препарата или замена его на другой в этот период не требуется. Контрацептивный эффект при этом не снижается, если принимать средство вовремя.
Когда кровянистые выделения не прекращаются, становятся обильными и сопровождаются болями внизу живота, необходимо срочно обратиться к доктору.
У каждой четвертой женщины адаптационные кровотечения сохраняются на протяжении 3-6 месяцев. Если через этот промежуток времени они не исчезают, а попытки подобрать другой ОК не завершаются успехом, то от данного метода контрацепции следует отказаться.
Менструальноподобные выделения

Следует понимать, что при таком способе предупреждения беременности возникают не истинные менструации, а кровотечения отмены при приеме ОК. Их также называют менструальноподобными. Именно такие выделения бывают в норме при приеме противозачаточных таблеток.
Большую часть контрацептивных средств принимают в течение 21 суток, а затем необходим семидневный перерыв. Например, такой режим приема Регулона. Появления месячных женщина должна ждать через 2-3 дня после того, как была выпита последняя таблетка из пачки.
Иногда во время перерыва между упаковками девушку беспокоит, что не пошли месячные. Если женщина регулярно принимала ОК в предыдущем месяце и не задерживала прием таблетки по сравнению с положенным временем более 12 часов, то на 8 сутки следует начать пить следующую пачку контрацептива. Начала менструальноподобных выделений дожидаться не нужно.
Когда девушка пьет противозачаточные нерегулярно и ведет половую жизнь, а месячные не начались, то необходимо наличие беременности исключить. До этого возобновлять применение ОК не стоит.
Некоторые ОК пьют в течение 28 суток, после чего сразу же начинают пить таблетки из новой упаковки, не делая перерывов. Выделение крови возникнет при приеме тех таблеток, которые не содержат гормонов, т. е. представляют собой плацебо.
Если менструации до приема ОК были регулярными, то они после отмены противозачаточных остаются стабильными. Иногда месячные восстанавливаются в течение 2-3 циклов. В тех случаях, когда это не происходит, необходимо обратиться к доктору.
О чем говорят выделения крови в начале и конце приема
Если время периода адаптации прошло, но коричневые выделения в виде мазни сохраняются, то это может означать, что выбранное контрацептивное средство не подходит женщине. В такой ситуации необходима замена используемого препарата на другой.
Когда девушка принимает таблетки из начала или середины упаковки, а мажущие коричневые выделения возникают, это свидетельствует о недостаточной концентрации эстрогена в препарате. В такой ситуации необходим подбор ОК с более высоким содержанием данного гормона. Например, если обнаруживаются подобные выделения при приеме микродозированного противозачаточного средства Джес, назначают препарат из группы низкодозированных (Ярина).
Если появляется кровотечение в середине цикла или при приеме последних таблеток из упаковки, это может означать, что для женщины не хватает содержания гестагенового компонента. В подобном случае назначается препарат с каким-либо другим гестагеном.
Обильные кровотечения
Если на фоне приема противозачаточных таблеток появились обильные кровяные выделения, которые похожи на менструальноподобные, то указывает на возникновение прорывного кровотечения. Это характерно для того случая, когда после влияния прогестерона эндометрий начинает отторгаться, а содержания эстрогенов в принимаемом ОК недостаточно для остановки возникшего маточного кровотечения.
В таком случае необходимо обратиться к специалисту. Но могут быть ситуации, когда сразу пойти на прием к гинекологу нет возможности. Тогда врачи рекомендуют принять двойную суточную дозу контрацептива (1 таблетку утром и вечером). Пить препарат в таком режиме необходимо ежедневно до прекращения кровянистых выделений.
Позже важно посетить гинеколога, чтобы он выяснил, почему возникла такая ситуация. После он порекомендует другой препарат. Например, если появилось кровотечение при приеме микродозированного контрацептива Джес, то врач назначит низкодозированный ОК (таблетки Ярина или любой другой препарат из этой группы).

Также прорывное кровотечение может начаться в тех случаях, когда:
- нарушена схема применения орального контрацептива, т. е. женщина забыла выпить очередную таблетку;
- возникали диарея или рвота, что ухудшило всасывание противозачаточного средства;
- женщина принимает антибиотики или препараты, оказывающие влияние на функционирование ЦНС;
- применяются средства, содержащие в составе зверобой;
- схема приема контрацептивов пролонгирована (в этом случае ОК принимаются на протяжении 63 дней, затем следует перерыв в течение 7 суток, а после возобновляется прием таблеток).
Гормональная контрацепция и комбинированные оральные контрацептивы в частности (КОК) являются одними из современных и очень эфективных методов . Это не вызывает никаких сомнений на сегодняшний день.
Несмотря на то, что в инструкции к КОКам есть информация о том, что могут возникать так называемые прорывные кровотечения разной степени интенсивности, особенно в первые месяцы приема, многие пациентки пугаются и задают вопросы об этом.
Хочу сделать пару комментариев на эту тему.
Что же такое "прорывное кровотечение"?
Основным гормоном, который отвечает за регенерацию эндометрия является эстрадиол (эстроген). Именно благодаря эстрогенам заканчиваются менструации, т.к. нарастает новый функциональный слой клеток эндометрия. В погоне производителей за минимальными дозировками, количество эстрогенов в современных КОКах уменьшилось с момента появления этих препаратов в 50-е годы прошлого столетия в 5 раз. Это привело к тому, что у некоторых женщин той дозы эстрадиола , которая содержится в современных КОКах остается недостаточно для поддержки эндометрия, возникает его выраженная атрофия. Атрофия (истончение) эндометрия чаще всего приводит к прорывным кровотечениям (чаще это длительные кровомазания), которые возникают, как правило в первые месяцы приема препарата и исчезают после 3-4 упаковки без какого-либо лечения. Если они не исчезают, вариантом выбора может быть переход на препарат с большей дозировкой эстрадиола.
Рис. 1. Эндометрий в зависимости от дня цикла. Более тонкий сразу после менструации и прогрессивно утолщающийся в конце под влиянием увеличения количества клеток в первой половине (влияние эстрадиола) и гипертрофии желез во второй половине (под влиянием прогестерона)
Второй вариант прорывных кровотечений , который чаще выглядит уже как настоящее кровотечение, возникает при длительном применении КОКов и основан на эффекте второго компонента КОКов - гестагена . Под влиянием гестагенов - аналогов гормона прогестерона возникает превращение эндометрия в слизистую, похожую на слизистую при беременности (децидуализация). Такая слизистая часто имеет хрупкие и довольно крупные сосуды, которые кровят более выраженно. В отличие от прорывных кровотечений первого типа, которые не зависят от дня упаковки, кровотечения второго типа чаще возникают перед окончанием упаковки и, повторюсь, довольно обильны. Несмотря на это, лечатся такие кровотечения элементарно - преждевременное прекращение приема КОК и перерыв 4-7 дней или кратковременное (до 7 дней) увеличение суточной дозировки до 2 и более таблеток.
Естественно, кровотечение на фоне приема КОК может быть вызвано и более грозными причинами, это и беременность, и рак шейки матки, эндометрия. Данные проблемы возникают редко и очень редко. Тем не менее, если кровомазание не проходит и/или подошел срок планового осмотра гинеколога, этим нельзя пренебрегать. Рекомендованный интервал посещения гинеколога на фоне приема КОК здоровой женщине - через 3-6 месяцев после начала приема и далее ежегодно при отсутствии жалоб.
- В середине упаковки у вас появились кровянистые выделения, а в конце упаковки не пришли менструально-подобные выделения.
- У вас появились такие симптомы беременности как тошнота по утрам, набухание и боли в груди, усталость и постоянная сонливость.
Беременность тем более вероятна, если в предыдущем месяце у вас были погрешности в приеме ОК (пропуски таблеток или опоздания в приеме очередной таблетки).
Если вы допускаете возможность наступления беременности, вам следует сделать тест на беременность как можно скорее. Противозачаточные таблетки не влияют на результаты теста, поэтому положительный тест на беременность будет говорить о том, что беременность действительно наступила.
В каких случаях кровянистые выделения на фоне приема ОК могут быть симптомом болезни?
Иногда коричневые выделения никак не связаны с приемом противозачаточных таблеток, а являются признаком заболеваний:Миома матки.
Маточное кровотечение грозный симптом различных заболеваний женского организма. Не оказание, надлежащей помощи может привести к трагическим последствиям. Остановка маточного кровотечения непростое дело ввиду многочисленности его причин. Так какие существуют причины кровотечений и как правильно оказать помощь?
Анатомия матки
Матка состоит из 3-х основных слоев:1) периметрий – слой, который снаружи покрывает матку, и переходит в стенку брюшной полости;
2)миометрий – наиболее массивный слой матки, состоящий из мышечных волокон, содержащий большое количество сосудов питающих матку;
3)эндометрий – оболочка, выстилающая изнутри полость матки. Именно эндометрий во время менструального цикла утолщается и готовится к внедрению плодного яйца.
Эндометрий разделен на 2 слоя: основной (базальный) и функциональный, который ежемесячно отторгается, если не возникло оплодотворения яйцеклетки. Отторжение функционального слоя эндометрия и есть то, что мы называем менструацией. Однако при сбое в гормональной системе отторжение функционального слоя может быть не эффективным. В результате часть эндометрия остается, а с ним множество расширенных желез и сосудов, которые начинают кровоточить. Так возникают дисфункциональные маточные кровотечения.

Виды и причины маточного кровотечения

Причин, которые могут привести к маточному кровотечению большое множество. Поэтому для простоты понимания и упрощения диагностики кровотечения, причины разделены по определенным категориям. И так первые две большие категории это:
1)кровотечения как результат нарушений в различных органах и системах, 2)кровотечения связанные с нарушениями в половой сфере.
Негенитальные причины кровотечений(экстрагенитальные)
- Инфекционные заболевания (грипп , корь , брюшной тиф , сепсис);
- Болезни крови(геморрагический васкулит, гемофилия , недостаток витамина К и С и др.;
- Болезни печени (цирроз);
- Болезни сердечнососудистой системы (повышенное артериальное давление, атеросклероз и др.);
- Снижение функции щитовидной железы.
- Маточное кровотечение как результат нарушений в половой сфере (генитальные).
Генитальные причины, связанные с беременностью (ранние сроки)
- Нарушенная беременность (маточная, внематочная)
- Болезнь плодного яйца (пузырный занос, хорионэпителиома-злокачественная опухоль)
- Причины на поздних сроках беременности
- Предлежание плаценты
- Рубец на матке
- Процессы разрушения ткани на шейке матки
- Другие акушерские причины
- Причины во время родов
- Преждевременная отслойка плаценты
- Предлежание плаценты
- Низкорасположенная плацента
- Разрыв матки
- Травмы влагалища и вульвы
- Задержка выделений отделившегося последа
- Ущемление последа
- Нарушение прикрепления последа
- Травмы мягких родовых путей
- Причины после родов
- Снижение тонуса матки
- Травмы мягких половых путей
- Задержка частей последа
- Хорионэпителиома
Генитальные причины, не связанные с беременностью
- Дисциркуляторные маточные кровотечения
- Ювенильные (в период полового созревания 12-18 лет);
- Репродуктивные (в период половой зрелости 18-45 лет);
- Климактерические (период климакса);
- Опухоли
- Матки
- Яичников
- Разрыв яичника, разрыв кисты яичника
- Травмы матки
- Инфекционно-воспалительные заболевания
- Цервицит , эндоцервикоз, эрозия шейки матки
Дисфункциональные маточные кровотечения (ДМК)
Кровотечение возникающие при нормальной менструации это следствие отторжения функционального слоя эндометрия, как результат снижения уровня женских половых гормонов (эстрагенов, гестагенов).В норме величина кровопотери составляет 30-40 мл, верхняя граница нормы 80 мл. При ДМК возникают обильные кровотечения более 100 мл, которые могут совпадать или не совпадать со временем менструации.
Выделяют кровотечения, которые совпадают по сроку с менструациями – меноррагии , обильные и длительные. А так же кровотечения, возникающие в промежутке между месячными – метроррагии , они имеют различную интенсивность и нерегулярны.
Дисфункциональные маточные кровотечения широко распространены среди женщин, особенно в возрасте от 30 до 40 лет. Основная причина возникновения ДМК это нарушение процесса овуляции.
Невозможность процесса овуляции вызвано сбоем в гормональной системе женщины (изменение уровня и ритма секреции лютеинизирующего и фолликулостимулирующего гормона). В результате чего происходит рост слизистой оболочки матки (эндометрия) с недостаточным развитием желез и кровеносных сосудов, возникает накопление и застой крови, нарушается кровообращение, изменяется проницаемость кровеносных сосудов. Таким образом, создаются благоприятные условия для возникновения кровотечения. И при отторжении эндометрия он отторгается не равномерно, что выливается в возникновении кровотечений различной выраженности и продолжительности.
Кроме того во время таких гормональных нарушений на уровне матки снижается функция тромбоцитов (основных клеток свертывающей системы) и повышаются процессы разжижения крови, что еще больше усиливает кровотечение.
Факторы, вызывающие нарушение работы гормональной системы
В пубертатном возрасте (12-18 лет):- Хронические и острые инфекционные заболевания
- Сниженное количество витаминов (гиповитаминозы)
- Физические перегрузки
- Психические травмы
- Эмоциональные и психические стрессы
- Осложненные аборты и роды
- Болезни эндокринных желез (щитовидная железа и др.)
- Воспалительные заболевания половых органов
- Острые и хронические инфекционные заболевания
- Нервно-психические травмы
Симптомы маточного кровотечения
Общие симптомы:- Слабость, головокружение
- Бледность кожных покровов
- Возможно тошнота, рвота
- Обмороки
- Учащенный и слабый пульс
- Снижение артериального давления
- Выделение крови из влагалища
- Во время месячных выделение большого количества кровяных сгустков. Быстро и обильно промокает прокладка или тампон. Частая замена прокладки в ночное время (каждый 1-2 часа).
- Увеличение длительности кровотечения (более 7-8 дней). В норме менструальные кровотечения длятся 3-8 дней.
- Возможны кровотечения после полового акта
- Дисфункциональные маточные кровотечения практически безболезненны
- Кровоотделение чаще не совпадает со сроком менструации
Маточных кровотечений появляющиеся после задержки менструации, как правило, говорят об их функциональном характере .
Циклические, обильные кровотечения чаще возникают при миоме, аденомиозе и заболеваниях крови.
Первая помощь при маточном кровотечении
Нужно ли вызывать скорую помощь?Да, нужно и как можно раньше! Особенно если кровотечение возникло впервые, женщина беременна и состояние быстро ухудшается. Не стоит откладывать вызов скорой, каждая минута может стать решающей.
Маточное кровотечение грозный сигнал о нарушении в организме женщины. И соответственно реагировать на него следует очень серьезно. В первую очередь необходимо вызвать скорую или же обратиться к врачу. Только врач способен адекватно оценить ситуацию, так как существует множество причин способных вызвать маточное кровотечение и только медицинский опыт позволяет целостно взглянуть на проблему.
Пошаговое руководство:
Что делать нельзя
- Прикладывать теплую грелку
- Делать спринцевания
- Принимать теплую ванну
- Принимать медицинские препараты сокращающие матку, без консультации с врачом.
Что надо делать
| Шаги помощи, что делать? | Как это сделать? | Зачем? |
| Что можно сделать самостоятельно в домашних условиях? | ||
 | Уложить на кровать (лежа на спине), ноги приподнять, под ноги подложить валик, подушку. | Это позволит крови омывать жизненно важные органы (головной мозг, печень, почки) и при значительных кровопотерях снижается риск потери сознания и тяжелых осложнений. |
 | Можно использовать пузырь со льдом только предварительно обернув его в ткань дабы избежать отморожений. Или же можно положить грелку, бутылку, наполненную холодной водой и т.п. Лёд ставить на 10-15 минут, после чего делать 5 минутный перерыв, так повторять 1-2 часа. | Холод суживает сосуды, тем самым уменьшает кровотечение. |
 | При кровопотере необходимо восполнить потерянный объем жидкости из кровяного русла. Не имея возможности поставить капельницу, подойдет обильное питье. Вода, сладкий чай, чай с шиповником и др. | Вода сократит объем потерянной жидкости вместе с кровью. Глюкоза будет питать ткани и главным образом нервные клетки головного мозга. Чай с шиповником (который содержит большое количество витамина С), стенки сосудов, что так же уменьшает кровотечение. |
 | Дицинон
внутрь 0,25 гр. 4 раза в день Глюконат кальция 3-4 раза в сутки по 1 таб. внутрь. Аминокапроновая кислота - внутрь по 30 мл 3-5 раз в сутки; Аскорбиновая кислота до 1 гр. в сутки. Викасол - внутрь 0,015г 3 раза вдень Крапива, водяной перец в виде настоек внутрь, 100мл 3 раза в день. Средства повышают тонус и активность мышц матки. | Принятие кровеостанавливающих препаратов требует консультации с врачом специалистом, особенно если женщина беременна. Кроме кровеостанавливающего действия препараты могут вызвать различные побочные действия. |
| Врачебная помощь, применяемая в стационаре: | ||
 | В качестве гормональных средств используются монофазные комбинированные оральные контрацептивы (КОК): Регулон, Жанин, Нон-овлон и др. Способ применения: В первые сутки применяют 3-6 таблеток до остановки кровотечения. Затем каждые последующие сутки дозу снижают на 1 таблетку от первоначального количества. Так если в первый день применили 5 таблеток, то на следующий день принимают 4-ре. И так снижают до 1 таблетки в день, принимать следует 21 день. Так же в качестве гормональной остановки кровотечения могут применяьтся гестогены (норэтистирон 5 мг, линестренол 10 мг, дидрогестерон 10мг). Но данный вид остановки кровотечения более медленный и не применяется у женщин с выраженной анемией. Способ применения: По 3-5 таблеток в день до достижения остановки кровотечения. Затем каждые 2-3 дня дозу снижают на 1 таблетку. Общий срок применения не более 10 таблеток по 2 таблетки в сутки. | Кому, и при каких условиях можно выполнять остановку маточного кровотечения с помощью гормональных препаратов:
|
 | Аминокапроновая кислота
: Применение: внутрь по 30 мл 3-5 раз в сутки или внутривенно капельно 100мл 5% раствор. Дицинон (этамзилат натрия) внтуримышечно 2 мл 1-4 раза в сутки 7 дней или внутрь 0,25 гр. 4 раза в день; Транексам: при профузном кровотечении 1000-1500 мг, 3-4 раза в сутки, 3-4 дня. Викасол в/м 1%-1мл или внутрь 0,015г 3 раза вдень, в течении 3 дней; Аскорутин внутрь 0,25г 3 раза в день, на протяжении 7 дней, укрепляет сосудистую стенку; Препараты, повышающие тонус матки: Окситоцин (питуитрин) – 5ЕД – 1мл, в/м; в/в капельно 1мл в 500 мл 5% раствора глюкозы в сутки, до 7 дней; Эрготал – 0,05% -1 мл в/м Нельзя при миоме матки! | Аминокапроновая кислота:
обладает кровеостанавливающим действием главным образом за счет угнетения процессов обеспечивающих разжижение крови. Препарат может резко повысить свёртываемость крови за счет массивного выброса из тканей веществ, активирующих свертывающую систему. Поэтому препарат противопоказан при ДВС-синдроме. Дицинон (этамзилат): обладает быстрым кровоостанавливающим действием. Повышает активность и количество тромбоцитов. Не вызывает повышенной свертываемости крови, может применяться длительно. Эффективен, как при внутривенном ведении, так и при приеме внутрь. Окситоцин: гормональный препарат, получаемый из железы головного мозга (гипофиза) крупнорогатого скота. Оказывает прямое стимулирующее действие на мышечный тонус матки, вызывая её сокращение. А так же суживает сосуды и снижает диурез. В акушерской практике, обычно применяется при снижении тонуса матки, кровотечения в раннем послеродовом периоде и для стимулирования родовой деятельности. Препарат противопоказан при миокардитах, повышенном артериальном давлении, неправильно расположенном плоде, тромбофлебите, патологии почек у беременных и др. Транексам – препарат, обладающий выраженным кровоостанавливающим действием, а так же имеет противовоспалительный, противоаллергический, противоинфекционный и противоопухолевый эффект. При одновременном применении с другими кровеостанавливающими препаратами повышается риск образования тромбов. |
 | - Выскабливание
полости матки и цервикального канала. - Лечение холодом (криодиструкция) , используют специальные приборы с жидким азотом для разрушения верхнего измененного слоя матки. - Аблация эндометрия, удаление эндометрия с помощью лазера, петли или шарикового электрода, а так же с помощью электромагнитной энергии. При воздействии различных типов энергии эндометрий «испаряется». | Выскабливание
является наиболее эффективным и главным методом остановки кровотечения у женщин репродуктивного и климактерического периода. Криодиструкция - У процедуры нет противопоказаний. Дает стойкий лечебный эффект. Аблация эндометрия – выполняется у пациенток, которые не заинтересованы в рождении потомства. |
Народные рецепты остановки кровотеченияВажно! Рецепты народной медицины должны использоваться, как дополнение к основному лечению и быть оговорены с врачом специалистом. |
||
| Состав: | Способ приготовления и применение | Эффект |
| Крапива | 1 ст.л. сушеных листьев залить 200 мл кипятка, настоять 30 мин. Принимать по пол стакана 3 раза в день. | Содержит большие дозы витамина С, что способствует укреплению сосудов. Повышает свертываемость кровь, повышает тонус матки. |
| Кора калины | 1ст.л. измельченной коры залить 200 мл кипятка, греть 10 мин. на огне, процедить. Принимать 3-4 раза в день по 2 ст.л. | Обладает сосудосуживающим, болеутоляющим и антисептическим действием. |
| Хвощ полевой | Приготовить настой: 2 ч.л. на 200 мл. кипятка. По 1 стол. ложке принимать каждые 2 часа. | Обладает кровеостанавливающим, противовоспалительным, ранозаживляющим, мочегонным действием. |
| Водяной перец | 1 ст.л. резаной травы залить 200 мл кипятка. Настоять 60 мин. По 1 ст.л. принимать 3 раза в день. | Ускоряет процессы свертывания крови, снижает проницаемость и хрупкость сосудов, обладает болеутоляющим и ранозаживляющим действием. Хороший антисептик. |
| Горец почечуйный | 3-4 ч.л. травы залить 200 мл кипятка. Настоять 60 мин. По 1 ст.л. принимать 3 раза в день за пол часа до еды. | Обладает сильным кровоостанавливающим действием. |
| Пастушья сумка | 10 гр. травы залить 200 мл кипятка. Принимать 3 раза в день по 1 ст.л. | Применяется при снижении тонуса матки и кровотечениях Повышает тонус мышц матки, способствует сокращению маточной мускулатуры. |
| Тысячелистник | 1 дес.л. травы залить 200 мл кипятка, настоять 60 мин. Принимать 3-4 раза в день по 1/3 стакана за пол часа до еды. | Пить чай после прекращения кровотечения, для профилактики. |
Профилактика дисциркуляторных маточных кровотечений

- Общеукрепляющие мероприятия: правильный режим работы и отдыха, здоровое питание, избегание стрессовых ситуаций и отрицательных эмоций.
- Принятие впервые 1-2 месячных противовоспалительных препаратов (мефенаминовая кислота 50 мг, 3 раза в сутки; нимесулид 100 мг 2 раза в сутки).
- Впервые 1-2 месячных, прием кровеостанавливающих препаратов (аминокапроновая кислота и её производные).
- Лечение гормонами (эстроген-гестагенные препараты, гестагенные препараты). Средняя продолжительность лечения 3-6 месяцев. Неэффективность гормональной терапии может указывать на неправильно выявленную причину кровотечений или же неправильный подбор препарата или его дозы, индивидуальная чувствительность, преждевременное прекращение курса.
- Витамины: витамин С по 1 гр. в сутки с 16-ого дня цикла, в течении 10 дней; фолиевая кислота по 1 таб. в стуки с 5-ого дня цикла в течении 10 дней; токоферол ацетат в течении 2 месяцев, поливитаминные и минеральные препараты содержащие железо и цинк.
- Препараты успокаивающие и стабилизирующие нервную систему (настойка, валерианы, новопассит и т.п.).
- Полезны занятия физкультурой, фитнес, плавание, бег трусцой, йога, танцы и т.п.
