РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2016
Синдром гийена-барре (G61.0)
Неврология
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «29» ноября 2016 года
Протокол № 16
Синдром Гийена-Барре
(Guillain-Barrésyndrome) (СГБ) - острое, быстро прогрессирующее аутоиммунное поражение периферической нервной системы, проявляющееся в виде парестезии конечностей, мышечной слабости и/или вялых параличей (монофазнаяиммунно-опосредованная нейропатия).
Синонимы синдрома Гийена-Барре: острая воспалительная демиелинизирующаяполинейропатия, острая идиопатическая полинейропатия, инфекционный полиневрит (полинейропатия), острый полирадикулит, синдром Гийена-Барре-Штроля (Guillain-Barré- Strohlsyndrome), cиндромЛандри-Гийена-Барре (Landry-Guillain-Barrésyndrome), синдром Ландри-Гийена-Барре-Штроля (Landry-Guillain-Barré-Strohlsyndrome), синдром Ландри (Landry’ssyndrome), восходящий паралич Ландри (Landry’sascendingparalysis), французский полиомиелит (Frenchpolio) и др.
Особенностью данного заболевания является самоограничивающее, монофазное течение с крайне редкими рецидивами .
Соотношение кодов МКБ-10 и МКБ-9
| КодМКБ-10 | Код МКБ-9 | ||
|
G61.0 |
Синдром Гийена — Барре |
357.0 |
Синдром Гийена — Барре |
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола : ВОП, терапевты, реаниматологи, невропатологи (взрослые, детские).
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация
СГБ относят как к числунейроинфекций, так и к постинфекционным состояниям. Выделяют несколько форм СГБ,различающихсяпоособенностям течения патологического процесса, первичной точки приложения аутоиммунной агрессии (оболочка нерва или аксональный стержень), прогнозу восстановления, клиническим проявлениям.
По современным представлениям, выделяют не менее 8 разновидностей (клинических вариантов/подтипов) синдрома Гийена-Барре:
1) острая воспалительная демиелинизирующаяполинейропатия (классическая форма синдрома Гийена-Барре);
2) острая моторно-сенсорная аксональная нейропатия (ОМСАН);
3) острая моторно-аксональная нейропатия (ОМАН);
4) синдром Миллера-Фишера (СМФ);
5) острая панавтономнаянейропатия (острый панавтономный синдром Гийена-Барре, острая пандизавтономия);
6) стволовой энцефалит Бикерстаффа (Bickerstaff);
7) фаринго-цервико-брахиальный вариант;
8) острая краниальная полинейропатия.
Существуют также варианты сочетания синдрома Миллера-Фишера с другими формами синдрома Гийена-Барре (MFS/GBS overlapsyndrome).
СГБ также классифицируют по тяжести состояния в зависимости от клинических проявлений :
· лёгкая формахарактеризуется отсутствием или минимальными парезами,невызывающими существенных затруднений при ходьбе и самообслуживании;
· при средней тяжестивозникает нарушение ходьбы,ограничивающеебольного в передвижении или требующее посторонней помощи или опоры;
· при тяжёлой формезаболевания пациент прикован к постели и требуетпостоянного ухода, часто наблюдается дисфагия;
· при крайне тяжёлой форме,пациентам требуется проведение искусственнойвентиляции лёгких (ИВЛ) вследствие слабости дыхательной мускулатуры.
Нейрофизиологические критерии классификации СГБ(R
.
Hadden
,
D
.
Cornblath
,
R
.
Hughesetal
., 1998).
Группа с первично демиелинизирующим поражением:
необходимоприсутствие, по крайней мере, одного из нижеперечисленных признаков не менее чем в 2 нервах или двух признаков в одном нерве, если все другие нервы невозбудимы и амплитуда М-ответа в дистальной точке на 10% и более нижней границы нормы:
· скорость распространения возбуждения (СРВ) менее 90% от нижней границы нормы, или менее 85% при амплитуде М-ответа в дистальной точке менее 50% от нижней границы нормы;
· дистальная латентность М-ответа превышает верхнюю границу нормы более чем на 10%, или более чем на 20% в случае, если амплитуда М-ответа в дистальной точке ниже нижней границы нормы;
· наличие дисперсии или блока проведения возбуждения;
· латентность F-волны превышает верхнюю границу нормы более чем на 20%.
Группа с первично аксональным поражением:
· нет вышеперечисленныхпризнаковдемиелинизации ни в одном нерве (исключая один любой признак в 1 нерве, если амплитуда М-ответа в дистальной точке более чем на 10% ниже нижней границы нормы), и по крайне мере в двух нервах амплитуда М-ответа в дистальной точке более чем на 80% ниже нижней границы нормы.
Группа с невозбудимыми нервами:
· М-ответ не удается зарегистрировать ни водном из исследованных нервов или есть только в одном нерве с амплитудой в дистальной точке более чем на 10% ниже нижней границы нормы.
Неопределенная группа:
· выявленные при стимуляционной ЭНМГ изменения несоответствуют критериям ни одной из вышеперечисленных групп.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
Жалобы
:
· На нарастающую мышечную слабость в руках и /или ногах;
· онемение и снижение чувствительности;
· повышение чувствительности (тактильной, температурной и др.) в кистях и стопах;
· боли в спине, плечевом и тазовом поясе;
· нарушение глотания, как твердой пищи, так и жидкости;
· нарушение дыхательных функций, вплоть до отсутствия самостоятельного дыхания, в связи с ослаблением дыхательной мускулатуры, ослабление голоса и кашля;
· расстройство частоты сердечного ритма, у одних он может быть сильно учащён, у других - замедлен;
· паралич мышц лица;
· повышенное потоотделение;
· колебания кровяного давления;
· возможно возникновение неконтролируемого испускания урины;
· потеря сухожильных рефлексов;
· шаткая и неуверенная походка, нарушение координации движений;
· изменения объёмов живота, происходит это потому, что человеку трудно дышать при помощи диафрагмы, и он вынужден задействовать брюшную полость;
· снижение остроты зрения — чаще всего возникают раздвоенность и косоглазие.
Симптомы присущи как для взрослых, так и для детей и новорождённых.
Анамнез:
СГБ развивается, как правило, спустя 1-3 недели после перенесенного инфекционногозаболеванияи (ОРВИ, грипп, гайморит, бронхит, пневмония, ангина, корь, паротит, диарея и др.).
Неврологическая симптоматика появляется внезапно; у большинства пациентов отмечаются болевой синдром и парестезии.
При сборе анамнеза важно уточнить следующие аспекты.
Наличие провоцирующих факторов. Приблизительно в 80% случаев развитию синдрома Гийена-Барре за 1-3 нед предшествуют те или иные заболевания или состояния.
· инфекции ЖКТ, верхних дыхательных путей, может развиться после кишечной инфекции, вызваннойCampylobacterjejuni, после инфекций, вызванных герпес-вирусами (цитомегаловирусом, вирусом Эпштейна-Барр, вирусомvaricella-zoster), Haemophilusinfluenzae,микоплазмами, кори, паротита, Лайм-боррелиоза и пр. Кроме того, при ВИЧ-инфекции возможно развитие синдрома Гийена-Барре.
· вакцинация (антирабическая, противостолбнячная, против гриппа и пр.);
· оперативные вмешательства или травмы любой локализации;
· приём некоторых лекарственных средств (тромболитические препараты, изотретиноин и др.) или контакт с токсичными субстанциями;
· иногда синдром Гийена-Барре развивается на фоне аутоиммунных (системная красная волчанка) и опухолевых (лимфогранулематоз и другие лимфомы) заболеваний.
Существует определенная закономерность в нарастании симптомов, опираясь на которую выделяют 3 стадии заболевания:
· прогрессирование (1-4 недели) - появление и усиление неврологических нарушений;
· плато (10-14 дней) - стабилизация клинической картины;
· обратное развитие (от нескольких недель до 2 лет) - восстановление нормального функционирования организма.
Физикальное обследование
включает:
· общесоматический статус
: общее состояние и его тяжесть, температура тела, измерение веса пациента, осмотр кожных покровов, дыхание, пульс, АД, состояние внутренних органов (легкие, сердце, печень, почки и др.).
· неврологический статус
:
Неврологическое обследование направлено на выявление и оценку выраженности основных симптомов синдрома Гийена-Барре — чувствительных, двигательных и вегетативных расстройств.
· оценка силы мышц конечностей;
· исследование рефлексов - для синдрома Гийена-Барре характерна арефлексия (то есть отсутствие большинства рефлексов);
· оценка чувствительности - наличие зон кожи с ощущением онемения или покалывания;
· оценка функции тазовых органов - возможно кратковременное недержание мочи;
· оценка функции мозжечка - наличие шаткости в позе Ромберга (стоя с вытянутыми перед собой руками и закрытыми глазами), некоординированность движений;
· оценка движений глазных яблок - при синдроме Гийена-Барре возможно полное отсутствие способности двигать глазами;
· проведение вегетативных проб - для оценки поражения нервов, иннервирующих сердце;
· оценивается реакция сердца на резкое вставание из положения лежа, физическую нагрузку;
· оценка функции глотания.
Оценка степени выраженности двигательного дефицита у детей старше 3 лет проводится с помощью североамериканской шкалы :
0 стадия синдрома ГийенаБарре - норма;
1 стадия - минимальные двигательные нарушения;
II стадия - способность проходить 5м без поддержки или опоры;
III стадия - способность проходить 5м с поддержкой или опорой;
IV стадия - не способность проходить 5м с поддержкой или опорой (прикованность к кровати или инвалидной коляске);
V стадия синдрома ГийенаБарре - необходимость проведения искусственной вентиляции легких;
VI стадия - летальный исход.
В клинической практике для оценки степени выраженности двигательных расстройств используют шкалу силы мышц конечностей (А. Szobor,1976).
0 баллов - движения в мышце отсутствуют.
1 балл - минимальные движения в мышце, но вес конечности пациент не удерживает.
2 балла - пациент удерживает вес конечности, но сопротивление, оказываемое исследователю, минимально.
3 балла - пациент оказывает сопротивление усилиям изменить положение конечности, но оно незначительно.
4 балла - пациент хорошо сопротивляется усилиям изменить положение конечности, но имеется некоторое снижение силы.
5 баллов - сила мышцы соответствует возрастной и конституциональной норме обследуемого.
Клинические варианты ОВДП
| Вариант | Основные клинические симптомы |
| С типичной клинической картиной | |
| Острая воспалительная демиелинизирующая полирадикулонейропатия (типичный вариант СГБ) (>85%) | Слабость в конечностях с относительно легкими нарушениями чувствительности (возможно изолированные двигательные нарушения). |
| Острая моторная аксональная полинейропатия (>5%) | Слабость в конечностях при отсутствии изменений чувствительности. Глубокие рефлексы могут быть сохранены. Быстрое восстановление функций. Преимущественно встречается у детей. |
| Острая моторно-сенсорная аксональная полинейропатия (>1%) | Слабость и нарушения чувствительности в конечностях. Быстрое развитие тяжелого двигательного дефицита с медленным и неполным восстановлением. Преимущественно встречается у взрослых. |
| С атипичной клинической картиной | |
| Синдром Миллера-Фишера (>3%) | Сочетание атаксии, преимущественно мозжечкового типа, с арефлексией, офтальмополегией, иногда легкой слабостью в конечностях. Чувствительность обычно сохранена. |
Лабораторные исследования:
· ОАК - для исключения воспалительного заболевания внутренних органов, сопровождающеесяполинейропатическим синдромом;
· исследование крови на сахар(для исключения диабетической полинейропатии);
· биохимические исследования крови - креатнин, мочевину, АСТ, АЛТ, билирубин (для исключения метаболическихполинейропатии);
· исследование крови на газовый состав, на концентрацию электролитов - биохимические исследования крови помогают исключить метаболические полиневропатии;
· ПЦР крови на вирусы гепатита - для исключения полинейропатического синдрома при гепатите
· исследование крови на ВИЧ-инфекцию - для исключения полинейропатии,связанной с ВИЧ-инфекцией;
· ПЦР-исследование крови на вирусные инфекции (цитомегаловирус, вирусЭпштейна-Барр, Borreliaburgdorferi, Campylobacterjejuniи т.д.) - при подозрении на инфекционную этиологию СГБ.
Инструментальные исследования:
· Р-графия органов грудной клетки - для исключения воспалительного заболевания легких или присоединившихся легочных осложнений при ослаблении дыхательной мускулатуры;
· ЭКГ - для выявления или исключения вегетатиных нарушений сердечного ритма в клинике СГБ;
· УЗИ органов брюшной полости - заболевания внутренних органов (печени, почек и др.) могут сопровождаться полинейропатией, сходной с СГБ;
· МРТ-головного мозга *-необходима для дифференциальной диагностики с патологией ЦНС (острое нарушение мозгового кровообращения, энцефалит);
· МРТ- спинного мозга* - для исключения поражениЯ(миелит) на уровне шейного утолщения спинного мозга (С4 - Тh2);
· Электронейромиография** (ЭНМГ)- может быть нормальными в течение первой недели заболевания, при поражении мышц выявляется денервационный тип кривой ЭНМГ, проводимость пульса замедленная, признаки повреждения миелина или аксонов.Игольчатаяэлектромиографияхарактерна наличием признаков текущего денервационно-реиннервационного процесса при полинейропатии. Исследуют чаще всего дистальные мышцы верхних и нижних конечностей (например, переднюю большеберцовую мышцу, общий разгибатель пальцев), а при необходимости и проксимальные мышцы (например, четырёхглавую мышцу бедра).
*NB
!
Абсолютными противопоказаниями к проведению МРТ являются:металлическое инородное тело в глазнице;внутричерепные аневризмы, клипированныеферромагнитнымматериалом;электронные приборы в теле (кардиостимулятор);гемопоэтическая анемия (для контрастирования).
Относительными противопоказаниями к проведению МРТ являются:
· тяжелая клаустрофобия;
· металлические протезы, клипсы, находящиеся в не сканируемых органах;
· внутричерепные аневризмы, клипированные неферромагнитным материалом.
** NB ! ЭНМГ - единственный инструментальный метод диагностики, позволяющий подтвердить поражения периферической нервной системы и диагноз СГБ соответственно, а также уточнить характер патологических изменений (демиелинизирующий или аксональный) и их распространенность.
Протокол и объем ЭНМГ-исследования у больных с СГБ зависит от клинических проявлений заболевания:
- при преимущественно дистальных парезах исследуются длинные нервы на руках и ногах: не менее 4 двигательных и 4 чувствительных (двигательные и чувствительные порции срединного и локтевого нервов; малоберцовый, большеберцовый, поверхностный малоберцовый и икроножный нервы с одной стороны). Проводится оценка основных ЭНМГ-параметров:
· моторных ответов (дистальной латентности, амплитуды, формы и длительности), оценивается наличие блоков проведения возбуждения и дисперсии ответов; анализируется скорость распространения возбуждения по моторным волокнам на дистальных и проксимальных участках;
· сенсорных ответов (амплитуда) и скорости проведения возбуждения по сенсорным волокнам в дистальных отделах;
· поздних ЭНМГ-феноменов (F-волн): анализируются латентность, форма и амплитуда ответов, величина хронодисперсии, процент выпадений.
- при наличии проксимальных парезов обязательным является дополнительное исследование двух коротких нервов (подмышечного, мышечно-кожного, бедренного и др.) с оценкой параметров моторного ответа (латентности, амплитуды, формы).
Необходимо помнить, что первые признаки денервационного процесса появляются не ранее чем через 2-3 нед после начала заболевания, а признаки реиннервационного процесса - не ранее чем через 4-6 нед.
Диагностические критерии классического СГБ
по Asbury A. K. и Cornblath D. R.
основанные на клинических и лабораторных данных:
· наличие прогрессирующей двигательной слабости с вовлечением в патологический процесс более одной конечности;
· арефлексия или выраженная гипорефлексия;
· анализ ликвора - присутствие в 1 мкл спинномозговой жидкости не более 50 моноцитов и/или 2 гранулоцитов 2+.
Система постановки диагноза СГБ, критерии которой сформулированы Национальным институтом по изучению неврологических и коммуникативных расстройств и инсульта (США) :
Обязательные критерии:
· прогрессирующая двигательная слабость более чем в одной конечности;
· выраженность пареза варьирует от минимальной слабости в ногах до тетраплегии;
· угнетение рефлексов различной степени.
Вспомогательные критерии диагностики синдрома:
1. слабость нарастает в течение 4 недель от начала болезни;
2. относительная симметричность поражения;
3. легкая степень чувствительных нарушений;
4. вовлечение в патологический процесс черепных нервов;
5. выздоровление;
6. симптомы вегетативной дисфункции;
7. обычное отсутствие лихорадочного периода в начале заболевания;
8. повышение уровня белка в цереброспинальной жидкости (ЦСЖ) через 1 неделю после появления симптомов болезни при том условии, что количество мононуклеарных лейкоцитов обычно не превышает 10 клеток в 1 мм3;
9. нарушение проводящей функции нервов в период течения заболевания приблизительно в 80% случаев;
10. отсутствие установленных причин поражения периферических нервов, таких как влияние гексакарбона, порфирия, дифтерия, другие токсические и инфекционные заболевания, имитирующие СГБ.
Признаки, абсолютно исключающие диагноз СГБ:
· асимметрия парезов;
· исключительно сенсорные расстройства;
· стойкие тазовые нарушения;
· выраженные тазовые нарушения;
· недавно перенесенная дифтерия;
· присутствие психопатологических симптомов - галлюцинаций, бреда;
· доказанное отравление солями тяжелых металлов и другие.
Диагностический алгоритм:
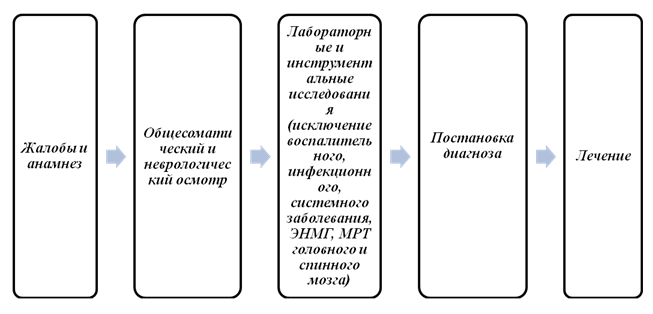
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне: см. амбулаторный уровень.
Жалобы и анамнез: см.амбулаторный уровень.
Физикальноеобследование: см.амбулаторный уровень.
* NB ! Критерии, которые приведены в пункте 9, подпункт 1, характерны для СГБ, аксональных, парапаретической и фаринго-цервико-брахиальной форм, а такие фомы, как синдром Миллера Фишера и остраяпандизавтономия клинически значительно отличаются от других форм СГБ, поэтому общепринятые критерии диагностики данного заболевания для них применить сложно. Диагноз в этих случаях устанавливается, прежде всего, на основании анамнестических данных и клинической картины заболевания.
Характеристика синдрома Миллера Фишера.
· оглушение, спутанность сознания вследствие гипонатриемии, связанной с гиперпродукцией антидиуретического гормона. Могут наблюдаться судороги при содержании натрия в плазме менее 120 ммоль/л.
Характеристика остройпандизавтономии
.
· возникновение неврологических симптомов через 1-2 недели после перенесенной вирусной или бактериальной инфекции;
· наличие изолированного поражения вегетативной нервной системы;
· часто поражается сердечно-сосудистая система (постуральная гипотензия, артериальная гипертензия, тахикардия, нарушения ритма сердца);
· нечёткость зрения, сухость глаза, ангидроз;
· нарушение функции желудочно-кишечного тракта (паралитическийилеус);
· затруднения при мочеиспускании, острая задержка мочи;
· повышенная потливость, голубоватая окраска кожи рук и ног, похолодание конечностей;
· оглушение, спутанность сознания вследствие гипонатриемии, связанной с гиперпродукцией антидиуретического гормона. Могут наблюдаться судороги при содержании натрия в плазме менее 120 ммоль/л;
· восстановление происходит постепенно и часто не полностью.
Для постановки диагноза синдрома Гийена-Барре необходимо четко выяснить историю развития заболевания, в совокупности с оценкой неврологического статуса провести сопоставление с критериями диагностики СГБ (ВОЗ; 1993). Желательно провести люмбальную пункцию с исследованием ликвора, а также подтвердить невральный уровень поражения и уточнить форму заболевания по данным ЭНМГ-обследования.
Диагностический алгоритм:
СГБ в первую очередь следует дифференцировать с состояниями, которые могут приводить к развитию острого периферического тетрапареза. Дифференциально-диагностический поиск значительно упрощается при использовании уникального алгоритма, разработанного научными сотрудниками ФГБУ «НЦН» РАМН.
Дифференциально-диагностический алгоритм при остром вялом тетрапарезе (ОВТ)

Примечание: ОВТ-острый вялый тетрапарез; ЭМГ-электромиография; ПНП-полинейропатия; СГБ - синдром Гийена-Барре; LP - люмбальная пункция; БХАК - биохимический анализ крови; РФ - ревмо-фактор; СРБ - С-реактивный белок; КФК - креатининфосфокиназа; МРТ - магниторезонансная томография (не менее 1 Тл); КТ - компьютерная томография.
Лабораторные исследования: см.амбулаторный уровень (к тем обследованиям, что были перечислены дополнительно).
Перечень основных лабораторных исследований:
· кровь на иммуноглобулины - при планировании специфической терапии иммуноглобулинами класса G необходимо определение фракций Ig в крови, низкая концентрация IgA обычно связана с его наследственным дефицитом, в таких случаях высок риск развития анафилактического шока (терапия иммуноглобулином противопоказана);
· исследования ликвора (цитоз, концентрация белка). При анализе ликвора к числу диагностических критериев, подтверждающих СГБ, принято относить следующие три показателя:
· наличие повышенного содержание белка,
· повышение фракции альбумина,
· отсутствие сопутствующего нарастания цитоза.
Дополнительно могут быть рекомендованы следующие диагностические тесты для подтверждения диагноза и уточнения особенностей СГБ в конкретном случае:
· исследование крови на аутоантитела к ганглиозидам, с обязательным исследованием GM1, GD1a, а также GQ1b при наличии у пациента глазодвигательных нарушений;
· исследование крови на антитела IgA к Campylobacter jejuni;
· исследование содержания биомаркеров тяжелых цепей нейрофиламента, тау-протеина и глиофибриллярного кислого протеина в сыворотке крови.
Инструментальные исследования : см.амбулаторный уровень.
В тяжелых случаях заболевания (быстрое прогрессирование, бульбарные нарушения) следует проводить (в условиях отделения интенсивной терапии) суточное мониторирование АД, ЭКГ, пульсовую оксиметрию и исследование функции внешнего дыхания (спирометрия, пикфлоуметрия), мониторинг функции внешнего дыхания (определение жизненной ёмкости лёгких (ЖЕЛ) для своевременного выявления показаний к переводу пациента на ИВЛ.
Дифференциальный диагноз
СГБ необходимо дифференцировать от других заболеваний, проявляющихся острыми периферическими парезами, прежде всего от полиомиелита (особенно у детей раннего возраста) и других полиневропатий (дифтерийная, при порфирии). Кроме того, сходную клиническую картину могут иметь поражения спинного мозга и ствола головного мозга (поперечный миелит, инсульт в вертебробазилярной системе) и заболевания с нарушением нервно-мышечной передачи (миастения, ботулизм).
|
Диагноз |
Обоснование для дифференциальной диагностики |
Обследования |
Критерии исключения диагноза |
| Полиомиелит (особенно у детей раннего возраста) | Острые периферические парезы |
· ЭНМГ; · игольчатая ЭМГ; · консультация терапевта; · консультация инфекциониста. |
· эпидемиологический анамнез; · наличие в дебюте заболевания лихорадки; · симптомы со стороны ЖКТ; · асимметричность поражения; · отсутствие объективных расстройств чувствительности; · высокийцитоз в ликворе; · диагноз полиомиелита подтверждают с помощью вирусологического или серологического исследований. |
|
Другиеполинейропатии (воспалительные: хроническая воспалительная полиневропатия с острым началом, болезнь Шегрена, болезнь Чарга-Стросса, криоглобулинемическийваскулит; Инфекционные:ассоциированные с ВИЧ, болезнь Лайма; Токсические: дифтерийная, порфирийная, лекарственная, острая алкогольная, при отравлении тяжёлыми металлами Дисметаболические: полиневропатия критических состояний, при почечной, печёночной недостаточности, острая гипергликемическая полиневропатия) |
Острые периферические парезы |
· ЭНМГ; · игольчатая ЭМГ; · конс.терапевта; · конс.нфекциониста; · биохимические исс.крови и мочи |
· признаки текущего денервационно-реиннервационного процесса; · в пользу порфирии свидетельствует сочетание преимущественно двигательной полиневропатии с выраженной болью в животе, парезом кишечника, артериальной гипертензией, тахикардией, выраженными психическими изменениями (от депрессии до делирия), нарушением сна, эпилептическими припадками. · припорфирии имеет изменение окраски мочи, которая на свету приобретает красноватый оттенок, а затем насыщенный красновато-коричневый цвет |
|
Поперечный миелит.Поражение на уровне шейного утолщения спинного мозга (С4 - Тh2) постинфекционный (M.pneumoniae, Schistosoma), поствакцинальный, вирусный (энтеровирусы, герпес), миелит, ассоциированный с ВИЧ, при демиелинизирующих заболеваниях ЦНС, при системных заболеваниях (системная красная волчанка, болезнь Шегрена, острый некротический васкулит) |
Острые периферические парезы |
· МРТ спинного и головного мозга; · ЭНМГ; · конс. терапевта; · конс.инфекциониста. |
· сегментарная граница нарушения чувствительности; · стойкие тазовые расстройства; · отсутствие вовлечения мимической и дыхательной мускулатуры при грубом тетрапарезе. |
|
Острое нарушение спинального кровообращения, в вертеберо-базилярном бассейне. (тромбоз сосудов спинного мозга,сосудистаямальформация, аневризма, компрессия, травма, новообразование спинного мозга) |
Острые периферические парезы |
· МРТ головного и спинного мозга; · ЭНМГ; · конс. терапевта; · конс. нейрохирурга. |
· острое развитие (обычно в течение нескольких минут); · в большинстве случаев угнетение сознания (кома); · окончательно диагноз подтверждают с помощью МРТ головного/ спинного мозга. |
| Миастения | Острый периферический парез | · ЭНМГ. |
· вариабельностью симптоматики; · отсутствием чувствительных расстройств; · характерными изменениями сухожильных рефлексов; · диагноз подтверждают с помощью ЭМГ (выявление феномена декремента); · положительная фармакологическая проба с прозерином. |
| Ботулизм | Острые периферические парезы |
· ЭНМГ; · конс.инфекциониста. |
· соответствующие эпидемиологические данные, · нисходящий тип распространения парезов, · сохранность в части случаев сухожильных рефлексов, · отсутствие чувствительных расстройств, · отсутствие изменений в ли кворе. |
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Лечение за рубежом
Получить консультацию по медтуризму
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения:
Подозрение на синдром Гийена-Барре, даже при минимальной выраженности симптомов - основание для экстренной госпитализации, и на амбулаторном этапе проводят симптоматическое лечение, и при установлении диагноза направляют в стационар, а пациента и его родственников необходимо предупредить о возможномбыстромухудшения состояния.
Немедикаментозное лечение: нет.
Медикаментозное лечение:
Симптоматическая терапия:
· при повышении АД может быть назначен нифедипин, 10—20 мг под язык;
· для уменьшения тахикардии используют пропраналол, в начальной дозе 20 мг 3 раза в сутки; затем дозу постепенно увеличивают до 80-120 мг за 2-3 приема, под контролем АД, ЧСС, ЭКГ;
· при брадикардии - атропин, взрослым: в/в болюсно под контролем ЭКГ и АД — 0,5-1 мг, при необходимости введение повторяют через 3-5 мин; максимальная доза 0,04 мг/кг (3 мг). Детям — 10 мкг/кг;
для уменьшения боли вводят анальгетики, нестероидные противовоспалительные средства:
· кеторолак, внутрь однократно в дозе 10 мг или повторно в зависимости от тяжести болевого синдрома по 10 мг до 4-х раз в сутки. Максимальная суточная доза не должна превышать 40 мг, или внутримышечно за 1 введение вводят не более 60 мг; обычно по 30 мг каждые 6 ч.
· диклофенак, внутримышечно. Разовая доза — 75 мг, максимальная суточная — 150 мг (с перерывом между введениями не менее 30 мин).
· ибупрофен, по 1-2 таблетки 3-4 раза в сутки; при необходимости - по 1 таблетке каждые 4 часа. Не принимать чаще, чем через 4 часа. Максимальная суточная доза для взрослых не должна превышать 1200 мг (не более 6 таблеток в течение 24 часов).
Алгоритм действий при неотложных ситуациях: мероприятия симптоматической терапии.
Другие виды лечения: нет.
· консультация инфекциониста - установление или исключение инфекционного (инфекционный мононуклеоз, болезнь Лайма, ВИЧи др.);
· консультация терапевта - установление или исключение терапевтического заболевания (воспалительное заболевание внутренних органов: легкие, почки, печень и др.);
· консультация эндокринолога, нефролога, ревматолога - при необходимости исключения соматической патологии.
Профилактические мероприятия:
· специфической профилактики заболевания не существует, врачи могут порекомендовать лечить все инфекционные заболевания в самом начале их развития, это уменьшит негативное влияние возбудителей болезни на нервную систему.
Мониторинг состояния пациента
:
· оценка общего состояния больного с описанием состояния кожных покровов; веса больного;
· показатели гемодинамики: число дыхательных движений, А/Д, ЧСС, Пульс;
· оценка неврологического статуса.
· этиопатогенетическое лечение на данном этапе не проводится, в связи с чем, индикаторы отсутствуют.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
Нередко СГБ имеет острейшее течение и потенциально жизнеопасен, потому как, поражение начинаясь с ног, прогрессирует, распростарняется до бульбарных и другие черепные нервы в связи с чем необходимы следующие мероприятия:
Оценка глотания
- при бульбарном параличе нарушение глотания, для предупреждения аспирации
· назогастральный зонд.
Оценка дыхания
- возможно, развитие прогрессирующей дыхательной недостаточности, и не только обтурационного типа в связи с бульбарным параличом, но и при поражении диафрагмального нерва (характерен парадоксальный тип дыхания — при вдохе передняя брюшная стенка западает) и межреберных.
· интубация трахеи (для дальнейшего перевода пациента на ИВЛ).
Оценка работы сердца:
· ЭКГ -
снижение и даже инверсия сегмента S-T, увеличение интервала Q—Т, возможна остановка сердца.
При транспортировке важно заботиться о поддержании проходимости дыхательных путей, тщательно следить за артериальным давлением и сердечным ритмомтахикардия, ортостатическая гипотензия, аритмия и др.
Медикаментозное лечение:
· посиндромная терапия согласно протоколу оказания скорой медицинской помощи.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения: Основной целью проведения лечения является: восстановление жизненно важных функций, устранение симптомов аутоиммунного заболевания при помощи специфических методик, реабилитационный период больного, профилактика возникновения осложнений. Первым, что необходимо сделать — поместить пациента в стационар, а при необходимости подключить его к аппарату вентиляции лёгких, установить катетер при нарушении испускания мочи, установить назогастральныйзонд при затруднении глотания.
Немедикаментозное лечение:
В тяжелых случаях с выраженными парезами особое значение для предупреждения осложнений, связанных с длительной обездвиженностью пациента (инфекции,пролежни,тромбоэмболии легочной артерии), имеет правильный уход. Необходима периодическая (не менее одного раза в 2 часа) смена положения пациента, уход за кожей, контроль над функциями мочевого пузыря и кишечника, пассивная гимнастика, профилактика аспирации. При стойкой брадикардиис угрозой развития асистолии может потребоваться установка временного электрокардиостимулятора.
Медикаментозное лечение:
Специфическая терапия синдрома Гийена-Барре, направленная на купирование аутоиммунного процесса, в настоящее время применяют пульс-терапию иммуноглобулинами класса G и плазмаферез (см.пункт - другие виды лечения). Эффективность каждого из методов сравнительно одинакова, поэтому их одновременное применение считается нецелесообразным .
Иммуноглобулин класса G, как и плазмаферез, уменьшает продолжительность пребывания на ИВЛ; его вводят внутривенно ежедневно в течение 5 дней в дозе 0,4 г/кг. Возможные побочные эффекты: тошнота, головные и мышечные боли,лихорадка.
Симптоматическая терапия при синдроме Гийена-Барре проводится для коррекции нарушений кислотно-основного и водно-электролитного баланса, коррекции уровня артериального давления, профилактики тромбоза глубоких вени тромбоэмболии.
Инфузионная терапия для коррекции нарушений кислотно-основного, водноэлектролитного балансов, выраженной артериальной гипотензии.
При стойкой выраженной артериальной гипертензии назначают антигипертензивные препараты (β-адреноблокаторы или блокаторы медленных кальциевых каналов) (см. КП Артериальная гипертензия).
При выраженной тахикардии назначают (β-адреноблокаторы (пропранолол), при брадикардии - атропин (см.ниже).
При развитии интеркуррентных инфекций необходима антибиотикотерапия (применяют препараты широкого спектра действия).
Для профилактики тромбоза глубоких вен и тромбоэмболии лёгочной артерии назначают низкомолекулярный гепарин в профилактических дозах дважды в сутки).
При болях ноцицептивного происхождения (мышечные, механические) рекомендуют НПВС, в случае невропатического характера боли препаратами выбора являются габапентин, карбамазепин, прегабалин (только для взрослых!) (см.ниже).
Перечень основных лекарственных средств:
.
| Препараты | Разовая доза | Кратность введения |
| Иммуноглобулин класса G | 0,4 г/кг в/в. | . 0,4 г/кг/день в течение 5 суток 1 раз в день, 5 дней. |
| габапентин | 300 мг |
1 день 300 мг 1 раз/сут, 2 день 300 мг 2 раза /сут, 3 день 300 мг 3 раза /сут, затем, в зависимости от индивидуальной переносимости и эффективности, доза может увеличиваться по 300 мг/сут каждые 2-3 дня до максимальной - 3600 мг/сут. |
| карбамазепин | 200 мг | Рекомендуемая начальная доза составляет 200-400 мг в день. Доза может быть постепенно увеличена до получения удовлетворительного клинического эффекта, в некоторых случаях она может составлять 1600 мг в сутки. После того, как болевой синдром переходит в стадию ремиссии, дозировку можно постепенно снижать |
| прегабалин | 150 мг | Лечение начинают с дозы 150 мг в сутки, разделенной на два или три приема. В зависимости от индивидуального ответа пациентаи переносимости через 3-7 дней дозу можно увеличить до 300 мг в сутки, а при необходимости еще через 7 дней - до максимальной дозы 600 мг в сутки. |
Перечень дополнительных лекарственных средств: .
| Препараты | Разовая доза | Кратность введения |
| нифедипин | 10 мг | 1-2 раза под язык |
| Пропраналол | 10 мг | 20 мг 3 раза/сут, затем дозу постепенно увеличивают до 80-120мг за 2-3 приема, под контролем АД,ЧСС, ЭКГ |
| Атропин | 0,5-1,0 | взрослым: в/в болюсно под контролем ЭКГ и АД — 0,5-1 мг, при необходимости введение повторяют через 3-5 мин; максимальная доза 0,04 мг/кг (3 мг). Детям — 10 мкг/кг.; |
| Кеторолак | 10 мг | внутрь однократно в дозе 10 мг или повторно в зависимости от тяжести болевого синдрома по 10 мг до 4-х раз в сутки. Максимальная суточная доза не должна превышать 40 мг, или внутримышечно за 1 введение вводят не более 60 мг; обычно по 30 мг каждые 6 ч. У детей не применяется. |
| Диклофенак | 75 мг | внутримышечно, разовая доза 75 мг, максимальная суточная — 150 мг (с перерывом между введениями не менее 30 мин). Удетей не применяется. |
| Ибупрофен | 0,2 г |
по 1-2 таблетки 3-4 раза в сутки; при необходимости - по 1 таблетке каждые 4 часа. Не принимать чаще, чем через 4 часа. Максимальная суточная доза для взрослых не должна превышать 1200 мг (не более 6 таблеток в течение 24 часов). Детям: 10-20 мг/кг 3 раза в день 2-3 дня. |
Хирургическое вмешательство, с указанием показаний для оперативного вмешательства : Оперативное вмешательство может понадобиться для трахеостомии в случае продолжительной ИВЛ (более 10 суток), а также гастростомии при тяжелых и длительных бульбарных нарушениях.
Другие виды лечения:
Всегда следует помнить об исключительной важности комплекса реабилитационных мероприятий для профилактики осложнений вследствие обездвиженности больного и для поддержания функционального состояния мышц до появления достаточного объема самостоятельных движений.
Больному необходимо:
- Лечебная физкультура
- Массаж благотворно влияет на обмен веществ, что также ускоряет рост нервов и реиннервацию
- Физиотерапия для предотвращения формирования контрактур (электростимуляция, теплолечение, лекарственный электрофорез и др).
- Гипербарическая оксигенация.
Мембранный плазмаферез значительно уменьшает выраженность парезов и продолжительность ИВЛ. Проводят, как правило, 4-6 сеансов с интервалом в один день; объем замещаемой плазмы за один сеанс должен быть не менее 40мл/кг. В качестве замещающих сред используют 0,9% раствор натрия хлорида или реополиглюкин.
Следует помнить о противопоказаниях к проведению плазмафереза (инфекции, нарушения свертываемости крови, печеночная недостаточность), а также о возможных осложнениях (нарушение электролитного состава, гемолиз, аллергические реакции).
Показания для консультации специалистов:
· консультация инфекциониста при необходимости (в случае отсутствия специалиста на догоспитальном уровне) - установление или исключение хронической инфекции (бруцеллез, боррелиоз и др.), а также в случае подтверждения инфекционного агента для коррекции этиологической терапии;
· консультация терапевта при необходимости (в случае отсутствия специалиста на догоспитальном уровне) - установление или исключение терапевтического заболевания (воспалительное заболевание внутренних органов: легкие, почки, печень и др.), коррекция показателей гемодинамики, электролитного баланса в ходе проводимой терапии;
· консультация врача ОРИТ - лечение пациентов с тяжёлыми формами синдрома Гийена-Барре проводят совместно с врачом отделения реанимации и интенсивной терапии;
· консультация кардиолога - при выраженных сердечно-сосудистых нарушениях (стойкая выраженная артериальная гипертензия, аритмии).
Показания для перевода в отделение интенсивной терапии и реанимации:
· тяжелая и крайне тяжелая степень неврологических расстройств;
· нестабильность гемодинамики;
· нарушение функции дыхания.
Индикаторы эффективности лечения:
· стабилизация иммунологического статуса (количественный и качественный состав IgG крови и ликвора);
· регресс очаговой неврологической симптоматики.
Дальнейшее ведение.
После нормализации состояния здоровья больного, он обязательно становится на учёт у невролога. Кроме этого, необходимо будет проходить профилактические осмотры, для того чтобы на ранних этапах выявить предпосылки рецидива заболевания. Диспансерное наблюдение в поликлинике по месту жительства.
После окончания острого периода необходимы комплексные реабилитационные мероприятия, план которых составляют в индивидуальном порядке в зависимости от выраженности резидуальной симптоматики (ЛФК, массаж, при этом тепловые процедуры противопоказаны!).
Пациентов, перенёсших СГБ. следует информировать о необходимости соблюдать охранительный режим не менее 6-12 месяцев после окончания заболевания. Недопустимы физические перегрузки, перегревание, переохлаждение, избыточная инсоляция, приём алкоголя. Также в этот период следует воздерживаться от вакцинации.
Медицинская реабилитация
проводится согласно Стандарту организации оказания медицинской реабилитации населению Республики Казахстан, утвержденной приказом Министра здравоохранения Республики Казахстан от 27.12.2013 года №759.
Паллиативная помощь
В зависимости от типа и тяжести осложнений, возникших после болезни, может потребоваться дополнительное лечение, такое как:
· обездвиженным больным назначается гепарин подкожно в дозе 5 000 ЕД каждые 12 часов и временная компрессия икроножных мышц для предотвращения тромбоза глубоких вен;
· массаж благотворно влияет на обмен веществ, что также ускоряет рост нервов и реиннервацию;
· кинезиотерапия доказано стимулирует реиннервацию и восстанавливает мышечный объем;
· физиотерапия для улучшения силы, для предотвращения формирования контрактур(электростимуляция, теплолечение, лекарственный электрофорез);
· реабилитация для развития повседневных навыков и использования адаптивных продуктов, помогающих в повседневной жизни;
· больному могут потребоваться ортопедические средства или другие вспомогательные методы улучшения передвижения;
· психотерапия;
Госпитализация
Показания для плановой госпитализации:
нет.
Показания для экстренной госпитализации
:
· пациенты с СГБ подлежат госпитализации в стационар в отделении реанимации и интенсивной терапии.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1. Быкова О. В., Бойко А. Н., Маслова О. И. Внутривенное применение иммуноглобулинов в неврологии (Обзор литературы и собственные наблюдения) // Неврол. журн. - 2000, 5. С.32-39. 2. Гехт Б. М., Меркулова Д. М. Практические аспекты клиники и лечения полиневропатий // Неврол. журн.-1997.-№ 2.-С.4-9. 3. Пирадов М.А., Супонева Н.А. «Синдром Гийена-Барре: диагностика и лечение. Руководство для врачей» -2011. 4. Супонева Н.А., Пирадов М.А. «Внутривенная иммунотерапия в неврологии» -2013. 5. Sladky J. T. Guillain-Barre syndrome in children // J. Child Neurol. 2004. V. 19. P. 191–200. 6. Schmidt B., Toyka K. V., Kiefer R. et al. Inflammatory infiltrates in sural nerve biopsies in Guillain-Barre syndrome and chronic inflammatory demyelinating neuropathy // 1996. V. 19. P. 474–487. 7. Khalili-Shirazi A., Hughes R. A., Brostoff S. W. et al. T cell responses to myelin proteins in Guillain-Barre syndrome // J. Neurol. Sci. 1992. V. 111. P. 200–203. 8. Van Rhijn I., Bleumink-Pluym N. M., Van Putten J. P. et al. Campylobacter DNA is present in circulating myelomonocytic cells of healthy persons and in persons with Guillain-Barre syndrome // J. Infect. Dis. 2002. V. 185. P. 262–265. 9. Cooper J. C., Ben-Smith A., Savage C. O. et al. Unusual T cell receptor phenotype V gene usage of gamma delta T cells in a line derived from peripheral nerve of a patient with Guillain-Barre syndrome // J. Neurol. Neurosurg. Psychiatry. 2000. V. 69. P. 522–524. 10. Ilyas A. A., Chen Z. W., Cook S. D. et al. Immunoglobulin G subclass distribution of autoantibodies to gangliosides in patients with Guillain-Barre syndrome // Res. Commun. Pathol. Pharmacol. 2002. V. 109. P. 115–123. 11. Tsang R. S., Valdivieso-Garcia A. Pathogenesis of Guillain-Barre syndrome // Expert Rev. Anti Infect. Ther. 2003. V. 1. P. 597–608. 12. Kieseier B. C., Kiefer R., Gold R. et al. Advances in underswtanding and treatment of immune-mediated disorders of the peripheral nervous system // Muscle Nerve. 2004. V. 30. P. 131–156. 13. Adams D., Gibson J. D., Thomas P. K. et al. HLA antigens in Guillain-Barre syndrome // Lancet. 1977. № 2. P. 504–505. 14. Koga M., Yuki N., Kashiwase K. et al. Guillain-Barre and Fisher’s syndromes subsequent to Campylobacter jejuni enteritis are associated with HLA-54 and Cwl independent of anti-ganglioside antibodies // J. Neuroimmunol. 1998. V. 88. P. 62–66. 15. Magira E. E., Papaijakim M., Nachamkin I. et al. Differential distribution of HLA-DQ beta/DR beta epitopes in the two forms of Guillain-Barre syndrome, acute motor axonal neuropathy and acute inflammatory demyelinating polyneuropatrhy (AIDP); identification of DQ beta epitopes associated with susceptibility to and protection from AIDP // J. Immunol. 2003. V. 170. P. 3074–3080. 16. Geleijns K., Schreuder G. M., Jacobs B. C. et al. HLA class II alleles are not a general susceptibility factor in Guillain-Barre syndrome // Neurology. 2005. V. 64. P. 44–49. 17. Asbury A. K., Cornblath D. R. Assessment of current diagnostic criteria for Guillain-Barre syndrome // Ann. Neurol. 1990. V. 27. S. 21–24.
Информация
СОКРАЩЕНИЯ, ИСПОЛЬЗУЕМЫЕ В ПРОТОКОЛЕ
| ХВДП | хроническая воспалительная демиелинизирующаяполирадикулонейропатия |
| ПНП | полинейропатия |
| НМСП | наследственная моторно-сенсорная полинейропатия |
| СГБ | синдром Гийена-Барре |
| А/Д | артериальная гипертония |
| ПНС | периферическая нервная система |
| ЦНС | центральная нервная система |
| МРТ | магнитно-резонансная томография |
| ПЦР | полимеразная цепная реакция |
| СМЖ | спинномозговая жидкость |
| СОЭ | скорость оседания эритроцитов |
| Ig | иммуноглобулин |
| ЧСС | число сердечных сокращений |
| СПИД | синдром приобретенного иммунодефицита |
| ЭМГ | электромиография |
| ЭНМГ | электронейромиография |
| ВВИГ | иммуноглобулин человеческий нормальный для внутривенного введения |
| ГК | глюкокортикоиды |
Список разработчиков протокола с указанием квалификационных данных:
1. Кайшибаева Гульназ Смагуловна, кандидат медицинских наук, АО «Казахский медицинский университет непрерывного образования», заведующая кафедрой неврологии, сертификат «врач-невропатолог взрослый».
2. Жумагулова Кульпарам Габибуловна, кандидат медицинских наук, сертификат «врач-невропатолог взрослый высшей категории», АО «Казахский медицинский университет непрерывного образования», доцент кафедры неврологии.
3.Тулеутаева Райхан Есенжановна, клинический фармаколог, кандидат медицинских наук, профессор РАЕ, заведующая кафедрой фармакологии и доказательной медицины ГМУг.Семей.
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
Дущанова Г.А. - доктор медицинских наук, профессор, заведующая кафедрой неврологии, психиатрии и психологии Южно - Казахстанской государственной фармацевтической академии.
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с датыего вступления в действие или при наличии новых методов с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement, не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement является исключительно информационно-справочным ресурсом. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
Синдром Гийена-Барре – это группа острых аутоиммунных быстропрогрессирующих заболеваний, при которых атака направлена на шванновские клетки и миелин, формирующие оболочку нервных волокон. Синдром проявляется вялыми парезами, нарушениями чувствительности, вегетативными расстройствами. Он развивается через 1–3 недели после инфекции желудочно-кишечного тракта или дыхательных путей, поэтому считается, что аутоиммунную реакцию в некоторых случаях запускает перенесенная болезнь. Синдром вызывает тяжелые осложнения, ранее имевшие смертельный исход. Но благодаря современным методам интенсивной терапии летальность снизилась до 5%.
Причины
Точные причины синдрома Гийена-Барре не установлены, но есть несколько гипотез происхождения заболевания.
- Черепно-мозговые травмы. Физические повреждения приводят к отеку головного мозга и появлению в нем опухолей. Синдром может быть отдаленным последствием этого, поэтому при диагностике учитываются ЧМТ в анамнезе.
- Инфекция. У многих пациентов за 1–3 недели до проявления симптомов синдрома отмечаются признаки инфекции дыхательных путей и ЖКТ. Поэтому есть вероятность, что перенесенная болезнь и запускает аутоиммунную реакцию. В этом аспекте патологическая роль отводится Campylobacter jejuni, вызывающей энтерит, герпес-вирусам, микоплазмам, гемофильной палочке, ВИЧ-инфекции. Подобную роль могут сыграть оперативные вмешательства, вакцинация, травмы периферических нервов.
- Наследственная предрасположенность. В зону риска попадают пациенты, в семье которых есть случаи синдрома. При отягощенной наследственности пусковым фактором нередко служат и травма головы, и инфекционные заболевания.
Классификация
В зависимости от симптомов и области поражения синдром Гийена-Барре может принимать классическую, аксональную, атипичную форму или выражаться в виде синдрома Миллера – Фишера.
Классическая форма наблюдается в 80% случаев и представляет собой воспалительно-демиелинизирующую полирадикулоневропатию. Аксональная форма встречается в 15% случаев, при ней наблюдается моторная или моторно-сенсорная невропатия с поражением аксонов нервных волокон, ответственных за движение и чувствительность мышц. При синдроме Миллера – Фишера, который наблюдается в 3% случаев, отмечается паралич мышц глаза, отсутствие одного или нескольких рефлексов, маловыраженные парезы и нарушения координации и моторики. При атипичной форме, которая встречается крайне редко, наблюдается сенсорная и вегетативная невропатия, а также краниальная полиневропатия.
По длительности периода нарастания симптомов синдром подразделяется на острую форму (7–14 суток), подострую (15–28 суток) и хроническую (до нескольких месяцев с периодами ремиссии и ухудшений). Последняя считается наиболее тяжелой, так как труднее поддается диагностике и снижает шансы на своевременное лечение.
Симптомы
Признаки синдрома Гийена-Барре вначале сходны с симптомами вирусно-респираторной инфекции. Температура тела резко повышается, наблюдается воспаление верхних дыхательных путей, пациент чувствует общую слабость и ломоту суставов. Иногда отмечаются желудочно-кишечные расстройства.
От ОРВИ синдром отличается слабостью конечностей, снижением и потерей чувствительности. Вначале дискомфорт появляется в области голеней, затем распространяется на ступни, поражает пальцы ног. Возникает покалывание в суставах пальцев, а ноющие боли чередуются с онемением. По мере развития заболевания теряется контроль за мелкими простыми движениями, например, становится сложно писать от руки. Симптомы проявляются в конечностях симметрично.
Другой характерный признак – заметное увеличение живота. Из-за того что дыхание полностью перестраивается с верхнего на брюшной тип, живот заметно выпячивается вперед. Диафрагма слабеет, становится все труднее дышать легкими.
Когда в патологический процесс вовлекаются мышцы глотки, их ослабление препятствует нормальному глотанию. Больной может поперхнуться собственной слюной. Из-за ослабления мышц рта ему трудно жевать и принимать пищу. Из-за синдрома больной плохо контролирует удержание мочи и кишечных газов. Синдром поражает практически все внутренние органы, вызывая тахикардию, гипертонию, ухудшение зрения и другие проявления.
Симптомы синдрома Гийена-Барре чаще всего нарастают в течение нескольких недель. Все начинается с небольшой слабости в конечностях и приводит к ярко выраженным нарушениям. Это чревато несвоевременной диагностикой и осложнениями в будущем. При острой форме заболевания паралич может охватить большую часть тела уже спустя сутки. Вначале наблюдается покалывание в конечностях, слабость в плечах, спине, тазе. Явные затруднения в дыхании отмечаются уже через несколько часов. Больного необходимо срочно доставить в медицинское учреждение, где ему смогут помочь, в том числе подключить к аппарату искусственной вентиляции легких.
Без лечения синдром приводит к осложнениям, при которых высок риск летального исхода. Это паралич мышц дыхательной и бульбарной группы, глазных мускулов, диафрагмы, живота, спины, а также пневмония, тромбоэмболия, остановка сердца, сепсис.
Диагностика
Диагностика синдрома включает сбор анамнеза (большую роль играют текущие симптомы, недавно перенесенные травмы, ОРВИ, расстройства ЖКТ, вакцинация). Проводятся неврологическое обследование для выявления сенсорных и двигательных расстройств, а также лабораторные анализы (серология, общий и биохимический анализы крови и мочи).
При подозрении на синдром показано исследование спинномозговой жидкости методом люмбальной или окципитальной пункции. Если обнаруживается высокая концентрация белка (3–5 г/л), это подтверждает диагноз. При тяжелом течении заболевания проводится мониторинг работы сердечно-сосудистой и дыхательной систем.
Синдром может иметь признаки, схожие с порфирией, ботулизмом, ишемическим инсультом, миастенией, полиомиелитом, заболеваниями головного мозга, параличом, вызванным приемом антибиотиков. Диагноз «синдром Гийена-Барре» отвергается, если парезы асимметричны, расстройства носят только сенсорный характер, имеются стойкие или выраженные тазовые нарушения, если в анамнезе присутствует недавняя дифтерия, галлюцинации, бред или доказанное отравление солями тяжелых металлов.
Лечение
Лечение синдрома Гийена-Барре проводится в условиях стационара. Больному требуется правильный уход, аппаратное наблюдение, медикаментозная терапия, в ряде случаев – срочное оперативное вмешательство.
Медикаментозная терапия направлена на купирование аутоиммунной реакции. Больному показаны иммуноглобулины класса G, которые вводятся внутривенно. Они имеют побочные эффекты в виде тошноты, повышения температуры и головной боли, но улучшают дыхательные функции. Также проводится мембранный плазмаферез, при котором плазма крови пациента замещается раствором хлорида или преополинлюкином. Это уменьшает выраженность парезов и позволяет сократить время поддержки пациента на аппарате искусственной вентиляции легких.
Из симптоматического лечения синдрома Гийена-Барре назначаются витамины группы В, антигистамины, жаропонижающие и обезболивающие, регуляторы сердечного ритма и давления, антитромбические и антихолинэстеразные средства, препараты искусственной слезы.
При длительных бульбарных расстройствах и развитии дыхательной недостаточности возможна трахео- или гастростомия. Слабость и паралич респираторных и бульбарных мышц требуют контроля за дыхательной активностью, сердечным ритмом и артериальным давлением. Иногда нужна установка электрокардиостимулятора, при снижении емкости легких на 25–30% показано применение аппарата ИВЛ. Бульбарный паралич требует введения назогастрального зонда. Также может понадобиться введение катетера в мочевой пузырь.
Уход за больным включает профилактику осложнений, связанных с обездвиженностью (пролежни, тромбоз и др.). С этой целью положение тела больного меняют раз в 2 часа. Назначается очищение кожи, пассивная гимнастика, контроль за работой кишечника и мочевого пузыря.
Реабилитация
Прогноз заболевания в целом положительный: 70% больных полностью выздоравливают, у 15% остаются парезы и параличи, при которых пациент признается нетрудоспособным. В 5% случаев заболевание может иметь летальный исход, риск повышен у детей и пожилых людей.
Примерно 2–5% случаев связаны с переходом острой формы заболевания в хроническую рецидивирующую. Поэтому важно не только соблюдать все рекомендации врача, но и прилагать усилия на этапе реабилитации. При синдроме Гийена-Барре она может занимать несколько месяцев или лет. Больные заново учатся ходить, пользоваться столовыми приборами, письменными принадлежностями. Восстановительные меры включают массаж, лечебную гимнастику, контрастный душ, ванны с родоном и сероводородом, озокеритотерапию, парафиновые аппликации, электрофорез, магнитотерапию, диету с повышенным содержанием витаминов В, кальция, магния и калия.
Пациент, перенесший синдром, должен регулярно проходить электронейромиографию для оценки динамики состояния. Также необходимы осмотры у невролога, которые позволят снизить риск рецидива. В течение 12 месяцев после начала заболевания запрещено проводить вакцинацию.
Записаться на прием к врачу
Пирадов М.А. 2000 г.
Реабилитация возможна
У этого заболевания существует не менее восьми различных названий - синдром Ландри (по имени французского невролога, впервые описавшего его в 1859 г.), синдром Гийена - Барре - Штроля (ученых, внесших существенный вклад в изучение недуга), острый полирадикулоневрит и др. Сегодня по Международной классификации болезней его официально называют синдромом Гийена - Барре (СГБ) или острой постинфекционной полинейропатией. В неврологии СГБ считается заболеванием уникальным. И не столько из-за своей относительной редкости (встречается у 2 человек на 100 тыс. населения), сколько из-за возможности полной реабилитации пациента, хотя порой по тяжести поражения СГБ сравним с самыми тяжелыми заболеваниями. Подробнее рассказывает заместитель директора по науке НИИ неврологии РАМН, руководитель отделения нейрореанимации, профессор Михаил ПИРАДОВ. Синдром Гийена - Барре является самой частой причиной острых периферических тетрапарезов и параличей. Неврологическая симптоматика развивается весьма быстро, при этом нарушаются, и порой весьма грубо, не только двигательные, но и чувствительные функции (прежде всего суставно-мышечная чувствительность), снижаются вплоть до полного угасания сухожильные рефлексы. Для СГБ не характерны тазовые расстройства, но у трети заболевших серьезно поражаются дыхательная мускулатура и мышцы, осуществляющие глотание. В тяжелых случаях перед врачом предстает человек, неподвижно лежащий в постели, который совсем не может дышать, глотать и даже открыть глаза. Но если у больного при этом снять электроэнцефалограмму, она будет такая же, как и у здорового, и как личность он ни на йоту интеллектуально не изменен. В 70 проц. случаев СГБ возникает спустя несколько дней после появления гриппоподобных явлений: умеренного повышения температуры, боли в мышцах, насморка, - всего того, что обычно называется ОРЗ. Примерно в 15 проц. случаев синдром появляется после профузного поноса, в 5 проц. - после хирургических манипуляций, будь то аборты, грыжесечения, аппендэктомии или более сложные операции. Иногда заболевание развивается после различного рода вакцинаций. СГБ встречается в любом районе земного шара, в любое время года, одинаково часто у обоих полов. Средний возраст в большинстве наблюдений составляет около 40 лет. При этом выделяются два небольших возрастных пика: в 20-25 лет и старше 60 лет. В классических случаях диагностика СГБ проста и включает два обязательных признака: нарастающая мышечная слабость не менее чем в двух конечностях и значительное снижение вплоть до полного выпадения сухожильных рефлексов. Дополнительными критериями диагностики являются снижение скорости проведения нервных импульсов по мышцам с формированием блока проведения и белково-клеточная диссоциация в спинномозговой жидкости. В основе синдрома Гийена - Барре лежат аутоиммунные механизмы, где роль пускового фактора отводится определенным вирусам и бактериям. Однако окончательного мнения о природе антигена или антигенов, вызывающих развитие каскадных иммунных реакций, до сих пор нет. В последние пять лет установлено, что под названием СГБ объединен целый спектр полинейропатий: острая воспалительная демиелинизирующая полинейропатия (встречается в 75- 80 проц. случаев); острая моторная нейропатия и, как ее вариант, острая моторно-сенсорная аксональная нейропатия (15-20 проц.); синдром Фишера (3 проц.). Большинство аутоиммунных заболеваний необратимы. Но при СГБ картина совершенно иная, уникальная: это заболевание является самоограничивающим. Если тяжелому больному в течение нескольких месяцев проводить только искусственную вентиляцию легких, пораженные нервы восстанавливаются. И почти так же полно, как при применении основных современных методов лечения СГБ - плазмафереза или внутривенной терапии иммуноглобулинами класса G. Может возникнуть вопрос: зачем же лечить больного дорогостоящими методами? Но представьте, что значит находиться 3-6 месяцев на ИВЛ и быть прикованным к постели? Своевременное применение плазмафереза и иммуноглобулинов класса G позволяет сократить время пребывания на ИВЛ до нескольких недель и даже дней, принципиально изменить течение и исход заболевания. Не секрет, сегодня в стране многие больные с тяжелыми формами СГБ умирают. Это в значительной степени связано с тем, что многие стационары не оснащены качественной дыхательной аппаратурой или не имеют квалифицированного персонала для проведения длительной искусственной вентиляции легких. Больные гибнут из-за банальных инфекций и пролежней. Кроме того, далеко не везде есть возможность проведения операций плазмафереза с замещением больших объемов плазмы (до 200 мл плазмы/кг на курс лечения, состоящий из 4-5 операций). Совершенно недопустимо лечить таких пациентов в сельской или небольшой районной больнице - их необходимо госпитализировать в более крупные стационары, оснащенные необходимыми средствами и аппаратурой. Характерной ошибкой во многих случаях остается лечение больных с СГБ гормональными препаратами: специальные исследования не одной тысячи пациентов показали, что гормоны не влияют на скорость восстановления нарушенных функций, но, напротив, несут много осложнений. Однако гормоны продолжают необоснованно применяться даже в ряде клиник крупнейших российских городов. За рубежом за это могут просто лишить врачебной лицензии. Если говорить о финансовой стороне дела, конечно, сегодня для большинства больных лечение импортными иммуноглобулинами класса G, широко применяемыми на Западе, просто не по карману, но, к счастью, курс программного плазмафереза в нашей стране стоит значительно дешевле. А терапевтический эффект этих двух методов лечения одинаков: примерно в 85-90 проц. случаев человек с синдромом Гийена - Барре, несмотря на тяжелейшее поражение периферической нервной системы, восстанавливается полностью, и лишь у 10-15 проц. пациентов наблюдаются остаточные явления. Разумеется, по распространенности синдром Гийена - Барре несравним с инсультом, черепно-мозговой травмой или эпилепсией. Но при инсульте в лучшем случае восстанавливается 20 проц. людей, а своевременное лечение синдрома Гийена - Барре с не меньшей тяжестью поражения дает значительно больший эффект. И если ежегодно в одной Москве СГБ страдают около 200 человек, полностью вернуть здоровье 180 - это немало. В моей практике был случай, когда заболевание поразило 18-летнего парня, кандидата в мастера спорта по легкой атлетике: он не мог сам дышать, глотать, двигаться. Через год этот человек выполнил норматив мастера спорта. И таких примеров много - молодые женщины после правильного лечения СГБ рожают детей, подавляющее большинство пациентов возвращается к полноценной жизни.
Синонимы: острая демиелинизирующая полирадикуло(невро)патия, острая постинфекционная полинейропатия, синдром Ландри-Гийена-Барре, устар. восходящий паралич Ландри.
Термин синдром Гийена-Барре является эпонимом (т.е. дающим имя) для обозначения совокупности синдромов острой воспалительной полирадикулоневропатии аутоиммунной природы, характерным проявлением которых является прогрессирующий симметричный вялый паралич в мышцах конечностей и мышцах, иннервируемых черепными нервами (с возможным развитием опасных нарушений дыхания и глотания) с или без чувствительных и вегетативных нарушений (нестабильное АД, аритмии и др.).
Нередко заболевание развивается непосредственно после перенесенных инфекций. В классическом варианте синдрома наблюдается восходящий (от ног) тетрапарез (парез (паралич) всех четырех конечностей).
Диагноз ставится на основе анализа характерной клинической картины и подтверждается исследованием спинномозговой жидкости и электромиографическим исследованием (ЭМГ).
Лечение синдрома Гийена-Барре проводится в отделении интенсивной терапии под контролем функций дыхания и глотания. Основными методами специфической терапии являются приблизительно равно эффективные плазмаферез и внутривенная пульс-терапия иммуноглобулином G. Хорошее восстановление в парализованных мышцах наблюдается примерно в 75-85% случаев.
Наряду с тем, что классически синдром Гийена-Барре представляется как демиелинизирующая полинейропатия с восходящей слабостью, получившая название острая воспалительная демиелинизирующая полинейропатия и составляющая 75 – 80% случаев, в литературе описано и выделено несколько атипичных вариантов или подтипов этого синдрома, представляющих собой гетерогенную группу иммунозависимых периферических невропатий: синдром Миллера-Фишера (3 - 5%), острая моторная аксональная полиневропатия и острая сенсомоторная аксональная полиневропатия (составляют 15-20%), и более редкие острая сенсорная полиневропатия, острая пандизавтономия, острая краниальная полиневропатия, фаринго-цервико-брахиальный вариант. Как правило, эти варианты клинически обычно протекают более тяжело, чем основной.
- Эпидемиология
Синдром Гийена-Барре самая частая острая полиневропатия. Заболеваемость составляет 1,7 – 3,0 на 100 000 населения в год, примерно равна у мужчин и женщин, не имеет сезонных колебаний, чаще встречается в пожилом возрасте. Заболеваемость в возрасте до 15 лет составляет 0,8 – 1,5, а в возрасте 70 – 79 лет доходит до 8,6 на 100 000. Смертность составляет от 2 до 12%.
- Код по МКБ-10 G.61.0
Лечение
- Основные положения
- Лечение синдрома Гийена-Барре включает две составляющие: неспецифическая поддерживающая терапия и специфическая терапия плазмаферезом или пульс-терапия иммуноглобулином класса G.
- В связи с возможностью развития декомпенсации с тяжелой дыхательной недостаточностью в течение нескольких часов, а также нарушений сердечного ритма, необходимо относиться к синдрому Гийена-Барре в острой фазе как к неотложному состоянию. На случаи развития острой дыхательной недостаточности в лечебном учреждении обязательно должна быть возможность проведения длительной искусственной вентиляции легких.
- В тяжелых случаях с ранним развитием острой дыхательной недостаточности лечение проводят в условиях отделения реанимации или интенсивной терапии. Проводят почасовой мониторинг ЖЕЛ, газов крови, содержание электролитов крови, сердечного ритма, артериального давления, состояния бульбарной мускулатуры (появление и нарастание нарушения глотания, не приносящего облегчения кашля, осиплости голоса, нарушения речи). При бульбарном параличе с нарушениями глотания, поперхиванием, выливанием питья через нос показано введение назогастрального зонда, а нередко и интубация (для профилактики аспирации и аспирационной пневмонии). Показана интубация трахеи с проведением ИВЛ при развитии дыхательной недостаточности, если ЖЕЛ опускается ниже 12 – 15 мл/кг, а при бульбарном параличе и нарушениях глотания и речи ниже 15 – 18 мл/кг. При отсутствии тенденции к восстановлению спонтанного дыхания в течение 2-х недель проводят трахеостомию.
- Кортикостероиды в настоящее время не используются, поскольку доказана их неэффективность. Они не улучшают исход заболевания.
- Специфическая терапия
Специфическая терапия с применением плазмафереза или внутривенного введения высоких доз иммуноглобулина начинается вскоре после установления диагноза. Показана приблизительно равная эффективность обоих методов лечения, равно как и отсутствие дополнительного эффекта от комбинации этих методов. В настоящее время нет консенсуса в выборе метода специфической терапии.
С учетом того, что имеется высокая вероятность спонтанного восстановления, лечение больных с легким течением синдрома Гийена-Барре можно ограничить неспецифической и поддерживающей терапией. При средней тяжести процесса, а особенно при тяжелом течении специфическая терапия начинается как можно раньше.
Лечение иммуноглобулином имеет некоторое преимущество перед плазмаферезом, поскольку более легко и удобно в применении, имеет значительно меньшее число побочных эффектов, легче переносится пациентом, в связи с чем иммуноглобулин является препаратом выбора при лечении синдрома Гийена-Барре.
- Внутривенная пульс-терапия иммуноглобулином Внутривенная пульс-терапия иммуноглобулином (IgG, препараты – октагам, сандоглобулин, интраглобулин, иммуноглобулин человеческий нормальный) показана больным, которые не способны пройти больше 5 м без посторонней помощи, или более тяжелым (с параличами, нарушениями дыхания и глотания) пациентам, с максимальной эффективностью препарата при начале терапии в сроки не позднее 2 – 4 недель от начала заболевания. Вводится внутривенно в дозе 0,4 г/кг/сут в течение 5 суток (суммарная курсовая доза 2 г/кг или около 140 г). Альтернативная схема введения той же курсовой дозы: 1 г/кг/сут в два ведения в течение двух дней. Его применение ограничивается высокой стоимостью.
- Плазмаферез Плазмаферез, назначаемый в фазе прогрессирования заболевания (приблизительно в первые две недели) почти вдвое ускоряет процесс восстановления и уменьшает остаточный дефект. Назначается в среднетяжелых и тяжелых случаях по схеме 4 – 6 сеансов через день, с обменом 50 мл/кг за сеанс (не менее 35-40 мл плазмы на кг массы тела), всего за курс суммарно 200 – 250 мл/кг (не менее 160 мл плазмы на 1 кг массы тела на курс). В легких случаях и фазе восстановления плазмаферез не показан. Плазмаферез показал достаточно высокую эффективность при назначении тяжелым больным, при начале терапии в срок более 30 дней от начала заболевания.
У 5 – 10% больных возникает рецидив заболевания после окончания лечения плазмаферезом или иммуноглобулином. В этом случае или возобновляют лечение тем же методом, или используют альтернативный способ.
- Неспецифическая терапия и реабилитация
- Необходима профилактика тромбоза глубоких вен голени у лежачих больных (особенно при параличе в ногах). Применяют перорально антикоагулянты непрямого действия фенилин или варфарин в дозах, стабилизирующих МНО на уровне 2,0, или фраксипарин (надропарин) 0,3 мл. п/к 1 - 2 раза/сут., или сулодексид (вессел Дуэ Ф) 2 раза в сутки по 1 ампуле (600 LSU) в/м в течение 5 дней, затем перорально по 1 капс (250 LSU) 2 раза в день. Профилактику проводят до того времени, как больной начнет вставать с постели. Если тромбоз развился до начала терапии, профилактику проводят по той же схеме. Также применяют бинтование эластичным бинтом ног до середины бедра (или используют чулки с градуированной компрессией) и приподнимание ног на 10-15º. Показана пассивная и при возможности активная «ходьба в постели» со сгибанием ног, эмитирующим ходьбу по 5 мин 3-5 раза в день.
- При парезе лицевой мускулатуры проводят меры по защите роговицы: закапывание глазных капель, повязка на глаза на ночь
- Предупреждение контрактур и параличей. Для этого проводят пассивные упражнения 1 – 2 раза в день, обеспечивают правильное положение в постели (удобная постель, опоры для стоп), проводят массаж конечностей. В последующем подключают активную лечебную физкультуру.
- Профилактика пролежней - менять положение в постели каждые 2 часа, протирать кожу специальными составами, использовать противопролежневые матрасы.
- Профилактика легочной инфекции в виде дыхательной гимнастики, максимально ранней мобилизации пациента. При снижении жизненной емкости легких, затруднении отделения бронхиального секрета показан массаж (поколачивание и вибрация с одновременным поворотом тела в положении лежа) каждые 2 ч в течение дня.
- Симптоматическая терапия: антиаритмическая , гипотензивная, аналгетическая. При артериальной гипотензии, падении АД (ориентировочно АД 100 – 110/60 – 70 мм. рт. ст. и ниже) осуществляют в/в введение коллоидных или кристаллоидных растворов (изотонический р-р хлорида натрия, альбумин, полиглюкин), а при недостаточности эффекта в сочетании с кортикостероидами: преднизолон 120 – 150 мг., дексазон 8 – 12 мг.. При недостаточности указанных средств применяют вазопрессоры: допамин (50 – 200 мг. разводят в 250 мл. изотонического р-ра натрия хлорида и вводят со скоростью 6 12 капель/мин), или норадреналин, или мезатон. При умеренных болях используют простые аналгетики и нестероидные противовоспалительные средства. При выраженном болевом синдроме применяют трамал или кабамазепин (тигретол) или габапентин (нейронтин), возможно в сочетании с трициклическими антидепрессантами (имипрамин, амитриптилин, азафен и др.).
- Занятия с логопедом для лечения и профилактики нарушений речи и глотания.
- Реабилитация включает массаж, лечебную гимнастику, физиотерапевтические процедуры. Чрескожная мышечная стимуляция выполняется при мышечных болях и парезах конечностей.
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках (, и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Синдром Гийена-Барре (острый идиопатический полиневрит; паралич Ландри; острая воспалительная демиелинизирующая полирадикулонейропатия) - это острая, обычно быстро прогрессирующая воспалительная полинейропатия, характеризующаяся мышечной слабостью и умеренным выпадением дистальной чувствительности. Аутоиммунное заболевание. Диагноз по клиническим данным. Лечение синдрома Гийена-Барре: плазмаферез, у-глобулин, по показаниям искусственная вентиляция легких. Исход синдрома существенно улучшается при адекватном поддерживающем лечении в условиях отделения интенсивной терапии и применении современных методов иммуномодулирующей терапии.
, , , , , , ,
Код по МКБ-10
G61.0 Синдром Гийена-Барре
Эпидемиология
Заболеваемость составляет от 0,4 до 4 случаев на 100 000 населения в год. Синдром Гийена-Барре наблюдается в любых возрастных группах, однако чаще у лиц 30-50 лет, с равной частотой у мужчин и у женщин. Расовые, географические и сезонные различия заболеваемости для синдрома Гийена-Барре в целом не характерны, возможное исключение составляют случаи острой моторной аксональной невропатии, которые наиболее распространены в Китае и обычно ассоциируются с кишечной инфекцией, обусловленной Campylobacter jejuni и поэтому несколько чаще возникают в летнее время.
Заболеваемость существенно увеличивается после 40 лет. В год от синдроме Гийена-Барре в США в среднем гибнет 600 человек. Таким образом, синдром Гийена-Барре - весьма важная проблема здравоохранения, особенно актуальная для пожилых лиц.
, , , , ,
Причины синдрома Гийена-Барре
Наиболее распространенная из приобретенных воспалительных нейропатией. Аутоиммунный механизм изучен не полностью. Известно несколько вариантов: в одних преобладает демиелинизация, в других страдает аксон.
Примерно в 2/3 случаев синдром появляется через 5 дней - 3 нед после инфекционного заболевания, операции или вакцинации. В 50 % случаев заболевание связано с инфекцией Campylobacter jejuni, энтеровирусами и герпес-вирусами (включая цитомегаловирус и вирусы, вызывающие мононуклеоз), а также Mycoplasma spp. В 1975 г. была вспышка, связанная с программой прививок против гриппа свиней.
, , , , ,
Патогенез
Демиелинизация и воспалительная инфильтрация в корешках спинномозговых нервов и проксимальных нервах могут объяснить клиническую симптоматику синдрома Гийена-Барре. Полагают, что в патогенезе заболевания задействованы как гуморальный, так и клеточный иммунитет. Наличие лимфоцитов и макрофагов в перивенозных зонах и их взаимодействие с миелинизированными аксонами свидетельствуют, прежде всего, о возможной роли аутоиммунных реакций в демиелинизирующем процессе. Это положение подтверждается и более ранними наблюдениями, согласно которым иммунизация лабораторных животных периферическим миелином с адъювантом вызывает экспериментальный аллергический неврит. Хотя в дальнейшем было показано, что очищенные белки миелин - например, основной белок миелина Р2 или пептидные фрагменты Р2 и протеин РО - способны вызывать экспериментальную невропатию, антитела к этим соединениям редко обнаруживаются при синдроме Гийена-Барре. Т-клетки, выделенные из селезенки и лимфатических узлов крыс, иммунизированных Р2-синтетическим пептидом 53-78 могут в эксперименте воспроизводить тяжелый экспериментальный аллергический неврит у сингенных мышей. Таким образом, клеточный и, возможно, гуморальный иммунные механизмы могут опосредовать создание экспериментальной модели воспалительного повреждения периферических нервов.
В недавних исследованиях было обращено внимание на роль глюкоконъюгатов и липополисахаридов миелиновой оболочки, мембраны шванновских клеток или аксональной мембраны как основных антигенов, инициирующих воспалительную/иммунную реакцию при синдроме Гийена-Барре. В детальном исследовании, проведенном в Японии, у больных были выявлены антигены Campylobacter jejuni . В этом исследовании для выявления термостабильных липополисахаридов использовался метод Penner, а для определения термолабильныъх белковых антигенов - метод Lior. Антигены PEN 19 и LIO 7 С. jejuni чаще выделялись у больных с синдромом Гийена-Барре (соответственно в 52 и 45% случаев), чем у больных со спорадическим энтеритом, вызванным С. jejuni (соответственно 5 и 3%), и были связаны с повышением титра антител к GM1 (возможно, из-за наличия GMl-подобного липополисахаридного антигена). По сообщениям из других стран, инфекция С. jejuni гораздо реже предшествует развитию СГБ. Кроме того, процент больных с антиганглиозидными антителами был гораздо более вариабельным, колеблясь от 5% до 60%. Кроме того, не найдено корреляции между наличием антител к GM1 и клиническими и электрофизиологическими проявлениями заболевания.
При синдроме Миллера Фишера часто выявляются антитела к GQlb. С помощью иммуногистохимических методов GQlb выявлялся в паранодальной области черепных нервов человека, иннервирующих глаза. Установлено, что антитела к GQlb могут блокировать передачу в нервно-мышечной системе мышей.
При аксональном моторном варианте синдрома Гийена-Барре заболеванию чаще предшествовала инфекция С. jejuni, а антитела к ганглиозиду GM1 и продукт активации комплемента C3d были связаны с аксолеммой двигательных волокон.
Антитела к GMI могут также связываться с перехватами Ранвье, нарушая таким образом проведение импульсов. Кроме того, эти антитела способны вызывать дегенерацию окончаний двигательных волокон и внутримышечных аксонов, что было недавно показано у больных с острой моторной аксональной полиневропатией. Энтерит, вызываемый С. jejuni, может спровоцировать синдром Гийена-Барре, усиливая продукцию гамма-дельта-Т-лимфоцитов, способных активно участвовать в воспалительных/иммунных процессах. Высокий уровень в сыворотке фактора некроза опухолей-альфа (ФНО-а), но не интерлейкина-1b или растворимого рецептора интерлейкина-2, коррелировал с электрофизиологическими изменениями при синдроме Гийена-Барре. Исследование образцов, полученных при аутопсии, указывает, что по крайней мере в некоторых случаях классической острой воспалительной демиелинизирующей формы синдрома Гийена-Барре задействован комплемент - на это указывает обнаружение на наружной поверхности шванновских клеток C3d- и С5d-9-компонентов, образующих мембраноатакующий комплекс.
Таким образом, при синдроме Гийена-Барре представлено большинство компонентов, обычно участвующих в патогенезе иммуноопосредованных заболеваний. Хотя антитела против глюкоконъюгатов, вероятно, участвуют в патогенезе нескольких различных клинических форм синдрома Гийена-Барре, их точная роль неизвестна. Даже если антитела к GM1 присутствуют, они могут связываться не только с GM1, но и с другими гликолипидами или гликопротеинами, имеющими сходные углеводные участки. В связи с этим специфические антигены шванновских клеток или аксональной мембраны, против которых направлена воспалительная/иммунная реакция, а также возможная роль иммуноглобулинов требуют уточнения. Более того, во многих случаях синдрома Гийена-Барре отсутствуют признаки предшествующей или сопутствующей инфекции С. jejuni, антитела к GM1 или признаков другого микроорганизма, чьи антигены могут инициировать иммунную реакцию (например, за счет молекулярной мимикрии).
Исследование материалов, полученных при биопсии нервов и аутопсии, показывает, что клеточные иммунные механизмы также способствуют развитию синдрома Гийена-Барре. В тяжелых случаях синдрома Гийена-Барре на всем протяжении двигательных волокон от корешков до окончаний присутствуют лимфоциты и макрофаги, причем активированные макрофаги находятся в тесном контакте с миелином или фагоцитируют миелин. Хотя на экспериментальной модели воспалительной невропатии получены данные, подтверждающие участие Т-лимфоцитов в повреждении нервов, отсутствуют убедительные доказательства, что это имеет место у больных синдромом Гийена-Барре. Накопленные к настоящему времени данные подтверждают вовлечение активированных Т-лимфоцитов, пересекающих гематоэнцефалический барьер и инициирующих демиелинизацию совместно с антителами к специфическим антигенам нервных волокон, цитокинами (такими как ФНО-а и интерферон-у), компонентами комплемента, возможно включая мембраноатакующий комплекс и активированных макрофагов. Необходимы дополнительные исследования, чтобы уточнить роль каждого из этих элементов, а также последовательность, в которой они участвуют в патогенезе синдрома Гийена-Барре.
, , , , , , , , , , ,
Симптомы синдрома Гийена-Барре
Симптомы синдрома Гийена-Барре заключаются в доминировании вялого пареза (чем проксимальнее, тем более глубокий), нарушения чувствительности выражены меньше. Типично, что почти симметричная слабость с парестезиями начинается с ног, реже с рук или головы. В 90 % случаев слабость достигает максимума на 3-й неделе заболевания. Выпадают глубокие сухожильные рефлексы. Функция сфинктеров сохранна. При тяжелом течении в половине случаев очевидна слабость лицевых и орофарингеальных мышц. В 5-10 % случаев требуется интубация и ИВЛ в связи с параличом дыхательных мышц.
Иногда (видимо, при вариантной форме) развивается выраженная вегетативная дисфункция с колебаниями АД, патологической секрецией антидиуретического гормона, аритмиями, кишечным стазом, задержкой мочи и нарушением реакции зрачков на свет. Синдром Фишера - редкий вариант синдрома Гийена-Барре, предполагает офтальмоплегию, атаксию и арефлексию.
Первые симптомы, порядок их появления и динамика
В типичных случаях синдром Гийена-Барре начинается с мышечной слабости и/или сенсорных расстройств (чувство онемения, парестезии) в нижних конечностях, которые через несколько часов или суток распространяются на верхние конечности.
Первые симптомы Гийена-Барре - это нарушения чувствительности, например, парестезии в стопах. Хотя объективные признаки нарушения чувствительности выявляются довольно часто, обычно они бывают легкими. Ранними и крайне неприятными для больных проявлениями заболевания могут быть глубинные ноющие боли в спине и болезненные дизестезии в конечностях. Параличи могут первоначально вовлекать нижние конечности, а затем быстро, в течение нескольких часов или дней, распространяться в восходящем направлении на верхние конечности, мимическую, бульварную и дыхательную мускулатуру. Однако возможно и иное развитие событий, когда заболевание начинается со слабости в мимической мускулатуре и верхних конечностях, затем вовлекает нижние конечности. С самого начала симптомы обычно имеют симметричный характер, а параличи сопровождаются выпадением или ослаблением сухожильных и периостальных рефлексов. При синдроме Гийена-Барре часто вовлекаются и вегетативные волокна. Вегетативные симптомы выявляются примерно в 50% случаев, однако функции сфинктеров обычно не страдают. Заболевание имеет монофазное течение: вслед за периодом нарастания симптомов, продолжающимся в течение нескольких дней или недель, следует период плато продолжительностью от нескольких дней до нескольких месяцев, после которого на протяжении нескольких месяцев происходит восстановление. В 1976-1977 годах отмечалось некоторое повышение заболеваемости синдрома Гийена-Барре, связанное с иммунизацией свиной вакциной от гриппа, однако при иммунизации другим вариантом вакцины от гриппа в 1980-1988 годах аналогичного явления не зарегистрировано.
В классических случаях, проявляющихся сочетанием двигательных, чувствительных и вегетативных симптомов, в основе которых лежит демиелинизирующая полирадикулоневропатия, диагноз синдрома Гийена-Барре редко вызывает затруднения. Однако встречаются также аксоналъный вариант синдрома Гийена-Барре, преимущественно проявляющийся двигательными нарушениями, и острая моторно-сенсорнаяаксональная невропатия. Острая аксональная форма обычно проявляется более грубым функциональным дефектом и имеет более неблагоприятный прогноз. Сочетание офтальмоплегии, атаксии иарефлексии характерно для еще одного варианта синдрома Гийена-Барре, известного как синдром Миллера Фишера. С диагностической точки зрения, в отсутствие симптомов поражения черепных нервов, даже при сохранной функции сфинктеров необходимо с помощью нейровизуализации исключить сдавление спинного мозга. При дифференциальной диагностике важно также иметь в виду острую перемежающуюся порфирию, интоксикацию металлами, способную вызвать острую полиневропатию, а также системные заболевания, такие как инфекционные мононуклеоз, паранепластические синдромы или различные метаболические расстройства. ВИЧ-инфицированные больные предрасположены к развитию полиневропатии или полирадикулоневропатии, которые могут быть связаны с синдромом Гийена-Барре, цитомегаловирусной полирадикулоневропатией или лимфомой. Эти состояния трудно дифференцировать, основываясь лишь на клинических проявлениях, но исследование цереброспинальной жидкости при полирадикулоневропатии, связанной с ВИЧ-инфекцией, обычно выявляет нейтрофильный плеоцитоз и признаки репликации вируса.
Вегетативная дисфункция (в том числе расстройства аккомодации, боли в животе и грудной клетке, артериальная гипотензия, тахикардия) может существенно усугублять состояние больного и служит неблагоприятным прогностическим признаком. В одном из исследований субклинические признаки вовлечения как симпатической, так и парасимпатической нервной системы, выявляемые с помощью тестов на вегетативные функции, отмечены у подавляющего большинства больных.
Североамериканская шкапа тяжести двигательного дефицита
- У трети больных развивается дыхательная недостаточность.
- В большинстве случаев имеются расстройства поверхностной чувствительности в виде лёгкой или умеренной гипо- или гиперестезии по полиневритическому типу (по типу «носков и перчаток»). Часто отмечают боли в бёдрах, поясничной и ягодичной областях. Они могут быть как ноцицептивными (мышечными), так и невропатическими (обусловленными поражением сенсорных нервов). Расстройства глубокой чувствительности (особенно вибрационной и мышечно-суставного чувства), бывающие очень грубыми (вплоть до полной утраты), выявляют приблизительно у половины больных.
- Поражения черепных нервов наблюдают у большинства больных. Возможно вовлечение в процесс любых черепных нервов (за исключением I и II пар), но с наибольшим постоянством наблюдают поражение VII, IX и X пар, что проявляется парезом мимических мышц и бульбарными нарушениями.
- Вегетативные расстройства наблюдаются более чем у половины больных и могут быть представлены следующими нарушениями.
- Транзиторная или стойкая артериальная гипертензия или реже артериальная гипотензия.
- Сердечные аритмии, чаще всего синусовая тахикардия.
- Расстройство потоотделения [локальный (ладоней, стоп, лица) или общий гипергидроз].
- Нарушения функций ЖКТ (запор, диарея, в редких случаях кишечная непроходимость).
- Нарушения функций тазовых органов (обычно задержка мочи) возникают редко, они обычно слабовыраженные и транзиторные.
- При синдроме Миллера-Фишера в клинической картине доминирует атаксия, которая обычно имеет черты мозжечковой, в редких случаях - смешанной (мозжечково-сенситивной), и частичная или тотальная офтальмоплегия, возможно также поражение других черепных нервов (VII, IX, X). Парезы обычно слабовыраженные, в четверти случаев присутствуют расстройства чувствительности.
, , , ,
Диагностические критерии синдрома Гийена-Барре
, , , , , , ,
Признаки синдрома Гийена-Барре, необходимые для постановки диагноза
- A. Прогрессирующая мышечная слабость более чем в одной конечности
- B.Арефлексия (отсутствие сухожильных рефлексов)
Признаки синдрома Гийена-Барре, поддерживающие диагноз
- A. Клинические признаки (перечислены в порядке значимости)
- Прогрессирование: мышечная слабость развивается быстро, но прекращает прогрессировать в течение 4 нед после начала заболевания.
- Относительная симметричность: симметричность редко бывает абсолютной, но при поражении одной конечности противоположная также поражается (комментарий: пациенты часто сообщает об асимметричности симптоматики в начале заболевания, однако к моменту объективного обследования поражения, как правило, симметричные).
- Субъективные и объективные симптомы нарушения чувствительности.
- Поражение черепных нервов: парез мимических мышц.
- Восстановление: обычно начинается через 2-4 нед после того, как прекращает прогрессировать заболевание, но иногда может задерживаться на несколько месяцев. У большинства пациентов наблюдают полное восстановление функций.
- Вегетативные нарушения: тахикардия и другие аритмии, постуральная артериальная гипотензия, артериальная гипертензия, вазомоторные расстройства.
- Отсутствие лихорадки в дебюте заболевания (в некоторых случаях лихорадка в дебюте заболевания возможна вследствие интеркуррентных заболеваний или других причин; наличие лихорадки не исключает синдром Гийена-Барре, но повышает вероятность наличия другого заболевания, в частности полиомиелита).
- B. Варианты
- Выраженные расстройства чувствительности с болями.
- Прогрессирование более 4 нед. Иногда возможно прогрессирование заболевания в течение многих недель или наличие небольших рецидивов.
- Прекращение прогрессирования без последующего восстановления или сохранение выраженной стойкой резидуальной симптоматики.
- Функции сфинктеров: обычно сфинктеры не поражаются, но в некоторых случаях возможны нарушения мочеиспускания.
- Поражение ЦНС: при синдроме Гийена-Барре поражается периферическая нервная система, достоверных доказательств возможности поражения ЦНС нет. У некоторых пациентов бывают грубая атаксия мозжечкового характера, патологические стопные знаки разгибательного типа, дизартрия или нечёткий уровень сенсорных нарушений (подразумевающий проводниковый тип нарушений), однако они не исключают диагноза синдрома Гийена-Барре, если имеются другие типичные симптомы
- C. Изменения ликвора, подтверждающие диагноз
- Белок: через 1 нед после начала заболевания концентрация белка в ликворе становится повышенной (в течение первой недели она может быть нормальной).
- Цитоз: содержание мононуклеарных лейкоцитов в ликворе до 10 в 1 мкл (при содержании лейкоцитов 20 в 1 мкл и более необходимо тщательно обследование. Если их содержание более 50 в 1 мкл, диагноз синдрома Гийена-Барре отвергают; исключение составляют пациенты с ВИЧ-инфекцией и Лайм-боррелиозом).
Признаки синдрома Гийена-Барре, вызывающие сомнения в диагнозе
- Выраженная стойкая асимметрия парезов.
- Стойкие тазовые нарушения.
- Наличие тазовых нарушений в дебюте заболевания.
- Содержание мононуклеарных лейкоцитов в ликворе более 50 в 1 мкл.
- Наличие в ликворе полиморфноядерных лейкоцитов.
- Чёткий уровень расстройств чувствительности
Признаки синдрома Гийена-Барре, исключающие диагноз
- Злоупотребление в настоящее время летучими органическими растворителями (токсикомания).
- Нарушения обмена порфиринов, подразумевающие диагноз острой перемежающейся порфирии (повышенная экскреция с мочой порфобилиногена или аминолевулиновой кислоты).
- Недавно перенесённая дифтерия.
- Наличие симптомов невропатии вследствие интоксикации свинцом (парез мышц верхней конечности, иногда асимметричный, с выраженной слабостью разгибателей кисти) или доказательства интоксикации свинцом.
- Наличие исключительно сенсорных нарушений.
- Достоверный диагноз другого заболевания, проявляющегося схожей с синдромом Гийена-Барре симптоматикой (полиомиелит, ботулизм, токсическая полиневропатия).
Формы
В настоящее время в рамках синдрома Гийена-Барре выделяют четыре основных клинических варианта.
- Острая воспалительная демиелинизирующая полирадикулоневропатия - наиболее частая (85-90%), классическая форма синдрома Гийена-Барре.
- Аксональные формы синдрома Гийена-Барре наблюдают значительно реже (10-15%). Острая моторная аксональная невропатия характеризуется изолированным поражением двигательных волокон, наиболее распространена в странах Азии (Китай) и Южной Америки. При острой моторно-сенсорной аксональной невропатии поражаются как двигательные, так и чувствительные волокна, эта форма ассоциируется с затяжным течением и неблагоприятным прогнозом.
- Синдром Миллера-Фишера (не более 3% случаев) характеризуется офтальмоплегией, мозжечковой атаксией и арефлексией при обычно слабовыраженных парезах.
Помимо основных, в последнее время также выделяют ещё несколько атипичных форм заболевания - острую пандизавтономию, острую сенсорную невропатию и острую краниальную полиневропатию, наблюдающихся весьма редко.
, , , , , , ,
Диагностика синдрома Гийена-Барре
При сборе анамнеза необходимо уточнить следующие аспекты.
- Наличие провоцирующих факторов. Приблизительно в 80% случаев развитию синдрома Гийена-Барре за 1-3 нед предшествуют те или иные заболевания или состояния.
- - Инфекции ЖКТ, верхних дыхательных путей или другой локализации. С наибольшим постоянством выявляют ассоциацию с кишечной инфекцией, вызванной Campylobacter jejuni. У лиц, перенёсших кампилобактериоз, риск развития синдрома Гийена-Барре в течение 2 мес после заболевания приблизительно в 100 раз выше, чем в общей популяции. Синдром Гийена-Барре также может развиться после инфекций, вызванных герпес-вирусами (цитомегаловирусом, вирусом Эпштейна-Барр, вирусом varicella-zoster), Haemophilus influenzae, микоплазмами, кори, паротита, Лайм-боррелиоза и пр. Кроме того, синдром Гийена-Барре может развиться при ВИЧ-инфекции.
- Вакцинация (антирабическая, противостолбнячная, против гриппа и пр.).
- Оперативные вмешательства или травмы любой локализации.
- Приём некоторых лекарственных средств (тромболитические препараты, изотретиноин и др.) или контакт с токсичными субстанциями.
- Иногда синдром Гийена-Барре развивается на фоне аутоиммунных (системная красная волчанка) и опухолевых (лимфогранулематоз и другие лимфомы) заболеваний.
Лабораторные и инструментальные исследования
- Общеклинические исследования (общий анализ крови, общий анализ мочи).
- Биохимический анализ крови: концентрация электролитов сыворотки, газовый состав артериальной крови. При планировании специфической терапии иммуноглобулинами класса G необходимо определение фракций Ig в крови. Низкая концентрация IgA обычно связана с его наследственным дефицитом, в таких случаях высок риск развития анафилактического шока (терапия иммуноглобулином противопоказана).
- Исследования ликвора (цитоз, концентрация белка).
- Серологические исследования при подозрении на этиологическую роль тех или иных инфекций (маркёры ВИЧ, цитомегаловируса, вируса Эпштейна-Барр, Borrelia burgdorferi, Campylobacter jejuni и т.д.). При подозрении на полиомиелит необходимы вирусологические и серологические (титр антител в парных сыворотках) исследования.
- ЭМГ, результаты которой имеют принципиальное значение для подтверждения диагноза и определения формы синдрома Гийена-Барре. Следует учитывать, что результаты ЭМГ могут быть нормальными в течение первой недели заболевания.
- Методы нейровизулизации (МРТ) не позволяют подтвердить диагноз синдрома Гийена-Барре, но могут быть необходимы для дифференциальной диагностики с патологией ЦНС (острое нарушение мозгового кровообращения, энцефалиты, миелиты).
- Мониторинг функции внешнего дыхания [определение жизненной ёмкости лёгких (ЖЕЛ) для своевременного выявления показаний к переводу пациента на ИВЛ.
- В тяжёлых случаях (особенно при быстром прогрессировании заболевания, бульбарных нарушениях, выраженных вегетативных расстройствах), а также при проведении ИВЛ необходим мониторинг основных витальных показателей (в условиях отделения интенсивной терапии): артериального давления, ЭКГ, пульсовой оксиметрии, функции внешнего дыхания и других (в зависимости от конкретной клинической ситуации и проводимой терапии).
, , ,
Нейрофизиологические критерии классификации синдрома Гийена-Барре
Норма (все приведённые ниже признаки должны присутствовать во всех исследованных нервах)
- Дистальная моторная латентность
- Сохранность F-волны и её латентность
- СРВ >100% нижней границы нормы.
- Амплитуда М-ответа при стимуляции в дистальной точки >100% нижней границы нормы.
- Амплитуда М-ответа при стимуляции в проксимальной точки >100% нижней границы нормы.
- Отношение «Амплитуда М-ответа при стимуляции в проксимальной точке/ Амплитуда М-ответа при стимуляции в дистальной точке» >0,5
Первично-демиелинизирующее поражение (необходимо наличие по меньшей мере одного из признаков по крайней мере в двух исследованных нервах либо наличие двух признаков в одном нерве, если все остальные нервы не возбудимы и амплитуда М-ответа при стимуляции в дистальной точке >10% нижней границы нормы).
- Дистапьная моторная латентность >110% верхней границы нормы (>120%, если амплитуда М-ответа при стимуляции в дистальной точке
- Отношение «Амплитуда М-ответа при стимуляции в проксимальной точке/ Амплитуда М-ответа при стимуляции в дистальной точке» 20% нижней границы нормы.
- Латентность F-волны >120% верхней границы нормы
Первично-аксональное поражение
- Отсутствие всех перечисленных выше признаков демиелинизации во всех исследованных нервах (допустимо наличие одного из них в одном из нервов, если амплитуда М-ответа при стимуляции в дистальной точке
Невозбудимость нервов
- М-ответ при стимуляции в дистальной точке не удаётся вызвать ни в одном из нервов (или удаётся вызвать только в одном нерве при его амплитуде
Неопределённое поражение
Не соответствует критериям ни одной из перечисленных выше форм
Эта форма может включать случаи первичной тяжёлой аксонопатии, тяжёлой дистальной демиелинизации с блоком проведения и вторичной валлеровской дегенерацией после демиелинизации; нейрофизиологически их различить невозможно.
Показания к консультации других специалистов
- Лечение пациентов с тяжёлыми формами синдрома Гийена-Барре проводят совместно с врачом отделения реанимации и интенсивной терапии.
- При выраженных сердечно-сосудистых нарушениях (стойкая выраженная артериальная гипертензия, аритмии) может потребоваться консультация кардиолога.
Данные дополнительных методов исследования
Важное диагностическое значение при синдроме Гийена-Барре имеют электромиография (ЭМГ) и исследование скорости проведения импульсов по нервам, а также исследование цереброспинальной жидкости. Начиная с 3-7-го дня после появления первых симптомов при электрофизиологическом исследовании выявляются замедление проведения по двигательным и (в меньшей степени) по сенсорным волокнам, удлинение дистальной латенпии и латентного периода F-волны, снижение амплитуды суммарного мышечного потенциала действия (М-ответа) и иногда сенсорных потенциалов действия, а также фокальные и асимметричные блоки проведения, которые свидетельствуют о сегментарной демиелинизирующей полиневропатии. С другой стороны, при острой моторной аксональной полиневропатии амплитуда сенсорных потенциалов действия и скорость проведения по сенсорным волокнам могут быть нормальными, но отмечается снижение амплитуды суммарного мышечного потенциала действия и лишь легкое замедление проведения по двигательным волокнам. При поражении как моторных, так и сенсорных волокон могут быть грубо изменены как суммарные мышечные потенциалы действия, так и сенсорные потенциалы действия, а дистальную латенцию и скорость проведения бывает трудно измерить, что свидетельствует о тяжелой моторно-сенсорной аксонопатии. При синдроме Миллера Фишера, проявляющегося атаксией, офтальмоплегией иарефлексией, сила мышц остается сохранной, а показатели ЭМГ и скорости проведения по нервам конечностей могут быть нормальными.
При исследовании цереброспинальной жидкости у больных синдромом Гийена-Барре выявляется увеличение содержания белка до уровня, превышающего 60 мг/дл, при нормальном цитозе (не более 5 клеток в 1 мкл). Однако в первые дни болезни содержание белка в церебро-спинальной жидкости может быть нормальным, при этом увеличение цитоза до 30 клеток в 1 мкл не исключает диагноз синдрома Гийена-Барре.
Поскольку при исследовании биоптата икроножных нервов, как правило, не выявляются признаки воспаления или демиелинизации, этот метод не входит в стандартный комплекс исследований у большинства больных синдромом Гийена-Барре, но может быть важным в научных исследованиях. Патоморфологические исследования свидетельствуют, что при синдроме Гийена-Барре преимущественно поражаются проксимальные отделы нервов и корешки спинномозговых нервов: именно в них выявляются отек, сегментарная демиелинизация, инфильтрация эндонервия мононуклеарами, в том числе макрофагами. Мононуклеары взаимодействуют как со шванновскими клетками, так и с миелиновой оболочкой. Хотя синдром Гийена-Барре - полирадикулоневропатия, патологические изменения могут выявляться и в центральной нервной системе (ЦНС). В большинстве из 13 аутопсийных случаев мононуклеарная инфильтрация лимфоцитами и активированными макрофагами была обнаружена в спинном мозге, продолговатом мозге, мосте. Однако в ЦНС не было выявлено первичной демиелинизации. При длительном течении преобладающим типом воспалительных клеток в центральной и периферической нервной системе были активированные макрофаги, кроме того, там выявлялись CD4 + и CD8 + Т-лимфоциты.
, , , , , , , , , , , ,
Дифференциальная диагностика
Синдром Гийена-Барре необходимо дифференцировать от других заболеваний, проявляющихся острыми периферическими парезами, прежде всего от полиомиелита (особенно у детей раннего возраста) и других полиневропатий (дифтерийная, при порфирии). Кроме того, сходную клиническую картину могут иметь поражения спинного мозга и ствола головного мозга (поперечный миелит, инсульт в вертебробазилярной системе) и заболевания с нарушением нервно-мышечной передачи (миастения, ботулизм).
- При дифференциальной диагностике с полиомиелитом следует учитывать данные эпидемиологического анамнеза, наличие в дебюте заболевания лихорадки, симптомов со стороны ЖКТ, асимметричность поражения, отсутствие объективных расстройств чувствительности, высокий цитоз в ликворе. Диагноз полиомиелита подтверждают с помощью вирусологического или серологического исследований.
- Полиневропатия при острой перемежающейся порфирии может напоминать синдром Гийена-Барре, но, как правило, сопровождается разнообразной психопатологической симптоматикой (бред, галлюцинации и пр.) и выраженными абдоминальными болями. Диагноз подтверждают, выявляя повышенную концентрацию порфобилиногена в моче.
- Для поперечного миелита характерны ранние и стойкие нарушения функций тазовых органов, наличие уровня чувствительных расстройств, отсутствие поражения черепных нервов.
- Симптоматика, напоминающая таковую при синдроме Гийена-Барре, возможна при обширных инфарктах ствола головного мозга с развитием тетрапареза, который в острый период имеет черты периферического. Однако для таких случаев характерны острое развитие (обычно в течение нескольких минут) и в большинстве случаев угнетение сознания (кома), чего не наблюдают при синдроме Гийена-Барре. Окончательно диагноз подтверждают с помощью МРТ.
- Миастения отличается от синдрома Гийена-Барре вариабельностью симптоматики, отсутствием чувствительных расстройств, характерными изменениями сухожильных рефлексов. Диагноз подтверждают с помощью ЭМГ (выявление феномена декремента) и фармакологических проб.
- Для ботулизма, помимо соответствующих эпидемиологических данных, характерны нисходящий тип распространения парезов, сохранность в части случаев сухожильных рефлексов, отсутствие чувствительных расстройств и изменений в ликворе.
Лечение синдрома Гийена-Барре
Цели лечения синдрома Гийена-Барре - поддержание жизненно важных функций, купирование аутоиммунного процесса с помощью специфической терапии, профилактика осложнений.
Показания к госпитализации
Все больные синдромом Гийена-Барре подлежат госпитализации в стационар с отделением реанимации и интенсивной терапии.
Немедикаментозные методы лечения синдрома Гийена-Барре
Приблизительно в 30% случаев синдрома Гийена-Барре развивается тяжёлая дыхательная недостаточность (вследствие пареза диафрагмы и дыхательных мышц), обусловливающая необходимость ИВЛ. Показания к интубации с проведением дальнейшей ИВЛ - снижение ЖЁЛ до 15-20 мл/кг, Р а О 2 50 мм рт.ст. Продолжительность ИВЛ (от нескольких дней до месяцев) определяют в индивидуальном порядке, ориентируясь на ЖЁЛ, восстановление глотания и кашлевого рефлекса и общую динамику заболевания. Отключают больного от аппарата ИВЛ постепенно, через стадию перемежающейся принудительной вентиляции.
В тяжёлых случаях с выраженными парезами принципиальное значение для предупреждения осложнений, связанных с длительной обездвиженностью больного (пролежни, инфекции, тромбоэмболические осложнения и пр.), имеет правильный уход: периодическая (каждые 2 ч или чаще) смена положения пациента, уход за кожей, профилактика аспирации [санация полости рта и носа, кормление через назогастральный зонд, санация трахеи и бронхов (при проведении ИВЛ)], контроль за функциями мочевого пузыря и кишечника, пассивная гимнастика и массаж конечностей и т.п.
При стойкой брадиаритмии с угрозой развития асистолии может потребоваться установка временного водителя ритма.
Лекарственное лечение и плазмаферез
В качестве специфической терапии синдрома Гийена-Барре, направленной на купирование аутоиммунного процесса, в настоящее время применяют пульс-терапию иммуноглобулинами класса G и плазмаферез. Методы специфической терапии показаны при тяжёлом (оценка по Североамериканской шкале тяжести двигательного дефицита 4 и 5 баллов) и среднетяжёлом (2-3 балла) течении заболевания. Эффективность обоих методов приблизительно одинакова, их одновременное проведение нецелесообразно. Метод лечения выбирают в индивидуальном порядке, с учётом доступности, возможных противопоказаний и пр.
- Плазмаферез - эффективный метод лечения синдрома Гийена-Барре, значительно уменьшающий выраженность парезов, продолжительность ИВЛ и улучшающий функциональный исход. Обычно проводят 4-6 операций с интервалом в один день; объём замещаемой плазмы за одну операцию должен быть не менее 40 мл/кг. В качестве замещающих сред используют 0,9% раствор натрия хлорида, реополиглюкин, раствор альбумина. Плазмаферез относительно противопоказан при печёночной недостаточности, тяжёлой патологии сердечно-сосудистой системы, нарушениях свёртывания крови, наличии инфекций. Возможные осложнения - гемодинамические расстройства (падение артериального давления), аллергические реакции, нарушения электролитного состава, геморрагические нарушения, развитие гемолиза. Все они наблюдаются довольно редко.
- Иммуноглобулин класса G вводят внутривенно в дозе 0,4 г/кг один раз в день в течение 5 дней. Лечение иммуноглобулином, как и плазмаферез, уменьшает продолжительность пребывания на ИВЛ и улучшает функциональный исход. Наиболее частые побочные эффекты - головные и мышечные боли, лихорадка, тошнота; их выраженность можно уменьшить, снизив скорость инфузии. Тяжёлые побочные эффекты, такие, как тромбоэмболия, асептический менингит, гемолиз, острая почечная недостаточность и пр., наблюдают крайне редко. Иммуноглобулин человеческий нормальный противопоказан при врождённом дефиците IgA и наличии в анамнезе анафилактических реакций на препараты иммуноглобулина.
Симптоматическое лечение синдрома Гийена-Барре
- Инфузионная терапия для коррекции нарушений кислотно-основного, водно-электролитного балансов, выраженной артериальной гипотензии.
- При стойкой выраженной артериальной гипертензии назначают антигипертензивные препараты (бета-адреноблокаторы или блокаторы медленных кальциевых каналов).
- При выраженной тахикардии назначают бета-адреноблокаторы (пропранолол), при брадикардии - атропин.
- При развитии интеркуррентных инфекций необходима антибиотикотерапия (применяют препараты широкого спектра действия, например фторхинолоны).
- Для профилактики тромбоза глубоких вен и тромбоэмболии лёгочной артерии назначают низкомолекулярный гепарин в профилактических дозах дважды в сутки).
- При болях ноцицептивного происхождения (мышечные, механические) рекомендуют парацетамол или НПВС, в случае невропатического характера боли препаратами выбора являются габапентин, карбамазепин, прегабалин.
Оперативное лечение синдрома Гийена-Барре
При необходимости длительной (более 7-10 суток) ИВЛ целесообразно наложение трахеостомы. При тяжёлых и длительных бульбарных нарушениях может потребоваться наложение гастростомы.
Общие принципы лечения синдрома Гийена-Барре
Лечение остро развивающихся и быстро нарастающих проявлений синдрома Гийена-Барре требует поддерживающей терапии в условиях отделения интенсивной терапии, а также воздействия на иммунные механизмы развития заболевания. Больных с синдромом Гийена-Барре следует госпитализировать для тщательного наблюдения за состоянием дыхания и вегетативными функциями. Чем быстрее нарастают параличи, тем выше вероятность того, что потребуется искусственная вентиляция легких. В периоде нарастания симптомов необходимы регулярный неврологический осмотр, оценка жизненной емкости легких, поддержание проходимости дыхательных путей с регулярным отсасыванием слизи. На ранней стадии заболевания необходима постоянная настороженность, поскольку даже в отсутствие явных нарушений дыхательной и бульбарных функций небольшая аспирация может значительно усилить вегетативную дисфункцию и спровоцировать дыхательную недостаточность.
Улучшение прогноза и снижение смертности при синдроме Гийена-Барре, достигнутые в последние годы, в основном объясняются ранней госпитализацией больных в отделения интенсивной терапии. Показаниями к переводу больного в отделение интенсивной терапии и рассмотрению вопроса об интубации могут служить снижение жизненной емкости легких ниже 20 мл/кг и затруднения при удалении секрета из дыхательных путей. Цель раннего перевода заключается в том, чтобы избежать неотложной интубации в условиях тяжелой дыхательной недостаточности с резкими колебаниями артериального давления и частоты сердечных сокращений, которые могут спровоцировать дисфункцию или инфаркт миокарда. Одна из наиболее важных задач поддерживающей терапии - предупреждение и своевременное лечение легочной и мочевой инфекций, а также предупреждение тромбоза глубоких вен голени и последующей тромбоэмболии легочной артерии путем подкожного введения гепарина (5000 ЕД 2 раза в день). Необходимо также следить за питанием и функцией кишечника. Поскольку вегетативная дисфункция оказывает существенное влияние на летальность, необходим постоянный контроль за сердечной деятельностью и артериальным давлением.
Один из важных аспектов помощи больным с синдромом Гийена-Барре в условиях отделения интенсивной терапии, который, однако, не всегда учитывается, - коррекции выраженной тревоги, которая бывает вызвана полным обездвиживанием больного на фоне сохранного интеллекта. В связи с этим важное значение имеет психологическая поддержка. Больным необходимо объяснить суть заболевания, особенности его течения, включая возможность прогрессирования, ознакомить с методами лечения на различных стадиях. Им важно разъяснить, что вероятность полного восстановления весьма высока, даже если какое-то время они будут находиться на искусственной вентиляции легких. Установление контакта с помощью движений глаз уменьшает возникающее у больных чувство изоляции от мира. По нашему опыту, введение 0,5 мг лоразепама каждые 4-6 часов эффективны при ночных галлюцинациях. Возможно также назначение 0,5 мг рисперидона или 0,25 мг оланзапина.
Практика лечения синдрома Гийена-Барре претерпела за последнее десятилетие существенные изменения. Например, была доказана эффективность плазмафереза. Хотя механизм его действия остается неизвестным, полагают, что он может быть связан с выведением антител, цитокинов, комплемента и других медиаторов иммуновоспалительной реакции. В открытом многоцентровом североамериканском исследовании, сравнивавшем исходы заболевания при применении плазмафереза и в отсутствие специального лечения, было показано, что проведение плазмафереза на протяжении пяти дней подряд уменьшает продолжительность госпитализации и приводит к более значительному улучшению, чем в контрольной группе. Лечение было более эффективным, если начиналось на первой неделе заболевания. Сходные результаты были получены и French Cooperative Group, которая провела рандомизированное многоцентровое исследование и показала, что четыре сеанса плазмафереза приводят к более быстрому восстановлению у 220 больных, включенных в исследование (French Cooperative Group, 1987). Исследование этих же больных через год показало, что полное восстановление мышечной силы отмечено у 71% больных, которым проводился плазмаферез, и только у 52% больных в контрольной группе (French Cooperative Group, 1992). В следующем исследовании сранивалась эффективность различного числа сеансов плазмафереза у 556 больных с синдромом Гийена-Барре с различной выраженностью симптомов (French Cooperative Group, 1997). У больных с легкой симптоматикой, которым проводились два сеанса плазмафереза, восстановление оказалось более значительным, чем у больных, схема лечения которых не включала плазмаферез. У больных с умеренной выраженностью симптоматики четыре сеанса плазмафереза были более эффективными, чем два сеанса плазмафереза. В то же время шесть сеансов плазмафереза по эффективности не превосходили четыре сеанса у больных как с умеренной, так и с тяжелой симптоматикой. В настоящее время в большинстве центров, специализирующихся на лечении синдрома Гийена-Барре, по-прежнему использует пять-шесть сеансов, которые проводятся на протяжении 8-10 дней, чтобы избежать стресса, связанного с ежедневным проведением этой процедуры. Обменное переливание проводят с использованием катетера Шили. Плазмаферез эффективен также и у детей с синдромом Гийена-Барре, ускоряя процесс восстановления способности к самостоятельному передвижению. Хотя плазмаферез - относительно безопасная процедура, его проведение при синдроме Гийена-Барре требует особой осторожности ввиду опасности вегетативной дисфункции у больных и их склонности к развитию инфекций.
Внутривенное введение высоких доз иммуноглобулина также признано эффективным методом лечения синдрома Гийена-Барре, способным существенно уменьшать продолжительность и тяжесть заболевания. Как и в случае с плазмаферезом, механизм терапевтического действия иммуноглобулина остается неясным. Предполагают, что он может устранять патогенные антитела за счет антиидиотипических антител, блокировать Fc-компонент антител на клетках-мишенях, а также тормозить отложение комплемента, растворять иммунные комплексы, ослаблять функции лимфоцитов, нарушать продукцию или препятствовать осуществлению функций цитокинов. Иммуноглобулин назначают в суммарной дозе 2 г/кг, которую вводят на протяжении 2-5 дней. В рандомизированном исследовании, сравнивавшем эффект иммуноглобулина и плазмафереза, было показано, что при применении плазмафереза улучшение в среднем наступает через 41 день, а при применении иммуноглобулина - через 27 дней. Кроме того, у больных, которым вводился иммуноглобулин, отмечено значительно меньше осложнений и в меньшей степени требовалась искусственная вентиляция легких. Основным неблагоприятным прогностическим фактором был пожилой возраст. Последующее рандомизированное многоцентровое исследование плазмафереза и иммуноглобулина у 383 больных, которым эти методики назначались в течение первых 2 недель после появления симптомов, показало, что оба метода имеют сопоставимую эффективность, но их комбинация не имеет существенных преимуществ перед применением каждого из методов по отдельности.
Введение иммуноглобулина в дозе 2 г/кг в течение 2 дней оказалось эффективным и безопасным методом лечения и у детей с тяжелым синдромом Гийена-Барре. Побочные эффекты были легкими и наблюдались редко. У части больных, особенно страдавших мигренью, отмечалась головная боль, которая иногда сопровождалась асептическим менингитом с плеоцитозом в цереброспинальной жидкости. Иногда также наблюдались также озноб, лихорадка и миалгия, а также острое нарушение функции почек с развитием почечной недостаточности. При введении иммуноглобулина возможна анафилактическая реакция, особенно у лиц с дефицитом иммуноглобулина A. Основной недостаток и иммуноглобулина, и плазмафереза - высокая стоимость. Тем не менее, он явно перевешивается эффективностью этих методов лечения, что очевидно даже в нынешнюю эпоху, заставляющую считать деньги.
Как показало двойное слепое плацебо-контролируемое многоцентровое исследование, проведенное на 242 больных синдромом Гийена-Барре, внутривенное введение кортикостероидов в высокой дозе (метилпреднизолон, 500 мг в день в течение 5 дней) не влияет ни на один из показателей, оценивавших исход синдрома Гийена-Барре, а также на вероятность его рецидива. В последующем открытом исследовании, в ходе которого 25 больных с синдромом Гийена-Барре лечили в/в введением иммуноглобулина (0,4 г/кг/сут в течение 5 дней) и метилпреднизолона (500 мг/сут в течение 5 дней), эффект сравнивали с контрольными данными, полученными ранее при применении одного иммуноглобулина. При комбинации иммуноглобулина и метилпреднизолона восстановление происходило лучше, при этом у 76% больных к концу 4-й недели отмечено улучшение хотя бы на одну функциональную ступень - в контрольной группе аналогичная степень восстановления отмечена лишь у 53% больных. Это может свидетельствовать о том, что кортикостероиды все же могут играть определенную роль в лечении синдрома Гийена-Барре. Для того, чтобы прояснить этот вопрос и определить, отмечается ли существенное улучшение исхода заболевания, если к плазмаферезу или иммуноглобулину добавляют внутривенно вводимые кортикостероиды, необходимы рандомизированные клинические испытания.
Дальнейшее ведение
После окончания острого периода необходимы комплексные реабилитационные мероприятия, план которых составляют в индивидуальном порядке в зависимости от выраженности резидуальной симптоматики (ЛФК, массаж и пр., при этом тепловые процедуры противопоказаны!).
Пациентов, перенёсших синдром Гийена-Барре, следует информировать о необходимости соблюдать охранительный режим не менее 6-12 мес после окончания заболевания. Недопустимы физические перегрузки, перегревание, переохлаждение, избыточная инсоляция, приём алкоголя. Также в этот период следует воздерживаться от вакцинации.
Прогноз
Летальность при синдроме Гийена-Барре в среднем составляет 5%. Причиной смерти может быть дыхательная недостаточность, летальный исход возможен также вследствие аспирационной пневмонии, сепсиса и других инфекций, тромбоэмболии лёгочной артерии. Летальность значительно повышается с возрастом: у детей до 15 лет она не превышает 0,7%, в то время как у лиц старше 65 лет достигает 8,6%. Другие неблагоприятные прогностические факторы для полноценного выздоровления включают продолжительный (более 1 мес) период ИВЛ, наличие предшествующих заболеваний лёгких.
У большинства пациентов (85%) наблюдают полное функциональное восстановление в течение 6-12 мес. Стойкая резидуальная симптоматика сохраняется приблизительно в 7-15% случаев. Предикторы неблагоприятного функционального исхода - возраст старше 60 лет, быстро прогрессирующее течение заболевания, низкая амплитуда М-ответа при стимуляции в дистальной точке (подразумевающее тяжёлое поражение аксонов). Частота рецидивов синдрома Гийена-Барре составляет приблизительно 3-5%.
