Когда человек волнуется или испытывает физические нагрузки, частота сердечных сокращений увеличивается, и это является нормой. Но бывает и другая ситуация – сбои ритма происходят в хаотичном порядке без какой-либо причины. Так могут проявляться различные заболевания, которые несут в себе опасность. Одним из них является пароксизмальная форма фибрилляции предсердий. Коварность состоит в том, что в организме нарушается ток крови, функционируют не все камеры сердца – приступ может закончиться и самостоятельно, а может привести к летальному исходу.
Любая разновидность мерцательной аритмии представляет собой хаотичные и беспорядочные сокращения сердца. В норме ЧСС должна составлять около 60-80 ударов в минуту, во время заболевания ритм увеличивается до 400-600 ударов. При этом импульсы воздействуют не на все мышечные волокна, из-за чего и нарушается работа сердечных камер. Существуют две разновидности болезни: постоянная и переменная.
Пароксизмальная форма фибрилляции предсердий – наиболее распространенный тип патологии, который характеризуется переменным характером. Приступы продолжаются не постоянно, длятся от нескольких секунд до недели, если же по истечению этого времени болезнь не отступила, значит, пациент имеет дело уже с постоянной или хронической формой.
Опасность заболевания состоит в нарушении тока крови, увеличивается риск образования тромбов, у человека может случиться ишемический инсульт.
МКБ 10 (Международный классификатор болезней) определяет для патологии код I48.0, аналогичный и для других форм этого заболевания.
Дело в том, что пароксизмальная мерцательная аритмия – это начальная стадия патологии. Если ее не лечить, игнорировать редкие приступы, которые проходят самостоятельно, велика вероятность стойкого рецидива – болезнь перейдет в хроническую форму. Помните, что чем дольше длится приступ, тем большую опасность это несет – не только сердце, но и весь организм не дополучает кислород и питательные вещества. Клетки начинают отмирать, в скором времени появятся тяжкие осложнения.
Классификация патологии
По мнению врачей, пароксизмальная фибрилляция предсердий может проявляться в двух формах:
- Мерцание – на снимках ЭКГ будут заметны частые сокращения, однако импульсы будут незначительными из-за того, что сокращаются не все волокна. Частота превышает 300 ударов в минуту;
- Трепетание – синусовый узел прекращает свою работу, предсердия сокращаются с частотой до 300 ударов в минуту.
Вне зависимости от формы, болезнь несет в себе опасность, так как в желудочки поступает недостаточное число импульсов. Соответственно, в самом пессимистичном случае это приведет к остановке сердца и смерти пациента.
Указанная классификация не учитывает периодичность приступов, так что встречается и еще один тип патологии – рецидивирующий. Так называется пароксизм фибрилляции предсердий, который повторяется во времени. Изначально приступы могут быть нечастыми, практически не тревожить человека, их продолжительность будет составлять лишь несколько секунд или минут. Со временем частота увеличится, что негативно повлияет на здоровье – желудочки будут испытывать голодание все чаще.
По каким причинам развивается пароксизм
В большинстве случаев развитию заболевания способствуют первичные нарушения в работе сердца. То есть пациенты, которым был поставлен диагноз пароксизм мерцательной аритмии, уже состояли на учете у кардиолога, так как у них имелись врожденные или приобретенные болезни.
В число наиболее распространенных причин входят:
- Воспалительные процессы, приведшие к отклонениям в работе сердечно сосудистой системы;
- Ишемические инсульты;
- Пороки сердца, которые вызвали увеличение размеров сердечных камер;
- Повышенное артериальное давление, поспособствовавшее увеличению веса сердца;
- Врожденная кардиомиопатия, передавшаяся по наследству.
Впрочем, вызвать пароксизм может не только болезнь, но и неправильный образ жизни пациента или другие причины. Например:
- Злоупотребление алкоголем и кофе;
- Не вылеченные инфекции или интоксикация организма;
- Недостаток магния и калия;
- Послеоперационное состояние;
- Нарушения в работе легких, приведшие к надавливанию на сердечную мышцу;
- Гормональные сбои в организме;
- Частые и интенсивные перегрузки, недосыпание, депрессия, жесткая диета и истощение организма;
- Частое употребление энергетиков, гликозидов и других веществ, которые оказывают влияние на уровень выброса адреналина и работу сердца.
Иногда точно определить причину заболевания невозможно, в особенности трудно выявить первоисточник у молодых людей или подростков.
Вызвать патологию может ИБС, врожденные или приобретенные нарушения, а также другие несердечные факторы. Очень важно выявить причину и устранить ее, так как без этого говорить об успешном лечении невозможно.
Как проявляется заболевание?

Пароксизмальная форма мерцательной аритмии может протекать без симптомов для человека, либо они будут практически незаметны, так что пациент не предаст нарушениям значения. Тяжесть проявлений зависит еще и от того, насколько часто сокращаются предсердия, а импульсы поступают в сердце. Традиционно отмечаются такие симптомы:
- Учащается сердцебиение без видимых на то причин;
- Заметны перебои в работе сердца – частота сокращений непостоянна;
- Пульс неравномерный, что можно заметить при простом прощупывании в домашних условиях;
- Появляется одышка даже при минимальной нагрузке или без таковой;
- Человеку не хватает воздуха, он не может вздохнуть полной грудью, особенно в горизонтальном положении;
- Болевые ощущения в области сердца;
- Слабость, общий упадок сил и головокружение, возможна даже потеря сознания;
- Повышенная потливость;
- Чувство беспричинного страха.
На самом деле такие признаки могут свидетельствовать о массе других нарушений в работе сердца, поэтому определить дома, что у человека действительно пароксизма фибрилляции предсердий, невозможно. Это должен делать только кардиолог на основе диагностических процедур.
Как ставится диагноз?

Для определения диагноза требуется изначально осмотр у терапевта, затем – у кардиолога. На приеме применяется несколько способов:
- Опрос и визуальный осмотр – врач прослушивает пульс, выявляет симптомы и признаки, может поставить предварительный диагноз;
- Рентгенография – позволяет выявить вероятное увеличение камер сердца;
- Электрокардиограмма – наиболее точный и часто используемый метод диагностики. На ЭКГ можно видеть отсутствие больших зубцов, различную высоту волн и хаотичность сокращений мышцы;
- УЗИ – метод, благодаря которому врачи определяют не столько саму патологию, сколько причины ее спровоцировавшие;
- Чреспищеводное УЗИ – этот способ позволяет определить наличие или отсутствие тромбов, что особенно важно при назначении терапии.
Если пациент предполагает, какие причины могли спровоцировать болезнь, к примеру, прием кофе или врожденные нарушения, об этом нужно сообщить специалисту.
Современная медицина позволяет быстро и точно поставить диагноз больному. Если не откладывать визит к кардиологу, удастся выявить нарушения уже на ранних стадиях, что значительно облегчит лечение, избавит от осложнений. К примеру, от шока, отека легких, остановки сердца или инфаркта миокарда.
Как проводится лечение пароксизма?
Пароксизмальная мерцательная аритмия – не приговор, лечение проводится весьма успешно вне зависимости от формы, частоты сердечных сокращений и продолжительности приступа. Существует несколько методов, которые позволяют нормализовать работу сердца.
Консервативный метод

Классический и популярный способ лечения – прием медикаментов, назначаемых врачом. Пациент принимает лекарство, регулярно посещает специалиста для прохождения диагностики, отмечает улучшение или ухудшение своего самочувствия. Тут очень важно наблюдение, чтобы болезнь не переросла в более опасные формы, не привела к тяжким осложнениям. Для лечения используют традиционные лекарства, как и для других форм мерцательной аритмии:
- Кордарон – выпускается в форме раствора и таблеток, снижает чувствительность симпатической нервной системы, обладает блокирующим эффектом, снижает давление и тормозит работу рецепторов сосудистой системы. Препарат не применяется при брадикардии, может вызвать нарушения памяти, ухудшение зрения, депрессию и усталость;
- Новоканимед – угнетает активность очагов возбуждения импульсов, снижает проводимость мышечных волокон, расширяет сосуды головного мозга. Выпускается в виде таблеток и раствора. Может вызывать анемию, нарушения в работе нервной системы и органов пищеварения;
- Дигоксин – сердечный гликозид с позитивным эффектом, уменьшающий потребность клеток сердца в кислороде. Он замедляет активность синоатриального узла, улучшает работу блуждающего нерва. Лекарство практически не вызывает несердечных побочных эффектов, за исключением головных болей и головокружения.
Медикаментозное восстановление синусового ритма без дополнительной терапии при длительности приступа свыше 2 суток чревато серьезными последствиями, включая инсульт и закупорку сосудов.
Указанные препараты или их аналоги подходят для купирования приступа и дальнейшего лечения, однако их прием должен проводиться только с разрешения специалистов. Самостоятельно принимать таблетки для регуляции ЧСС запрещено.
Электроимпульсные методы

Другой способ лечения заболевания – проведение импульсной терапии. Применяется такой метод в случае, если у пациента уже есть осложнения, либо прием медикаментов не дал должного результата. Процедура проводится по следующей схеме:
- Применяется общий наркоз;
- Накладываются электроды – один под ключицу, второй в область сердца;
- Определяется ЧСС, аппарат синхронизируется, чтобы импульсы соответствовали ударам;
- Выставляется нужная величина тока;
- Проводится разряд;
- Сердце перезапускается, возбуждается синусовый ритм.
И хотя описание метода пугает многих пациентов, напоминая реанимационное воздействие на главный орган, эффективность лечения стремится к 100% - практически все пациенты выздоравливают.
Хирургические методы
Если прием медикаментов и электроимпульсные методы не дали должного результата, либо болезнь имеет склонность к частому рецидиву, проводится хирургическое вмешательство – крайний и достаточно сложный способ. Заключается он в удалении патологических очагов лазером. Существует несколько разновидностей операции:
- Со вскрытием грудной клетки – традиционный способ, который применяется многими врачами на протяжении десятилетий. Требует длительного восстановительного периода;
- Без вскрытия грудной клетки – операция осуществляется через прокол, делается при наличии современного оборудования во всех кардиологических центрах. Наиболее прогрессивный и безопасный тип вмешательства;
- Установка кардиовертера – аппарат работает не постоянно, а включается лишь при сбоях в работе сердца. Такая операция достаточно дорогостоящая, цены начинаются от 2 тысяч долларов.
Лечение хирургическим способом применяют только в том случае, если другие методы оказались бессильны, либо болезнь прогрессирует, провоцирует развитие осложнений на другие органы.
Пароксизмальная форма фибрилляции предсердий – опасная патология, которая может привести к тяжелым последствиям. Благо сегодня эта болезнь быстро диагностируется и успешно лечится, но коварство состоит еще и в том, что для пациента нарушения могут протекать и без симптомов. То есть, патология развивается, а своевременное лечение не назначается, так что стоит регулярно посещать врача и делать ЭКГ, чтобы заметить отклонения на ранних стадиях.
Получая от врача документ с трудно произносимым непонятным диагнозом, пациент имеет право и даже обязан получить полную информацию о своем заболевании.
Эти знания дадут возможность человеку понять, что происходит в его организме, насколько это опасно, как ему можно помочь, чего следует избегать и почему нужно придерживаться определенной тактики лечения.
Отношение к диагнозу пациента во многом определяет успешность терапевтических мер, поэтому больному так важно осознать, что его заболевание - не приговор. Именно с этой целью ниже будет предоставлена информация о таком понятии как классификация фибрилляции предсердий.
Термином «фибрилляция предсердий» (ФП) во всем мире обозначается состояние, которое в странах СНГ до недавнего времени называлось мерцательной аритмией. Многие специалисты, невзирая на положения классификации фибрилляции предсердий, и сегодня считают это название (МА) более удачным в смысле отражения сути заболевания. В чем она заключается? Рассмотрим для примера нормальную работу сердца и его отделов.

Принципы нормальной деятельности сердца
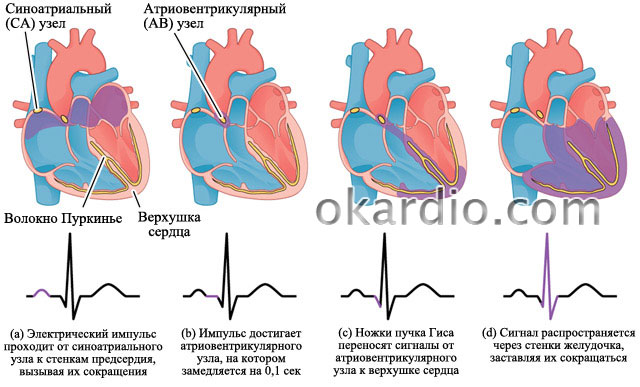
Частота сердечных сокращений задается генератором сердечного ритма - синусовым узлом, расположенным в месте соединения верхней полой вены с правым предсердием.
Генерируемый синусовым узлом импульс передается предсердиям, которые в результате сокращаются и перекачивают кровь вниз, в желудочки. Продолжая движение, импульс заставляет сокращаться и сами желудочки, в результате чего кровь изгоняется в сосуды и разносится дальше по организму.
Между желудочками и наджелудочковой полостью имеется «пропускной пункт» в виде атриовентрикулярного узла (АВ), который не позволяет пропускать в желудочки импульс с частотой более 180 сокращений в минуту. Такая слаженная работа механизмов является нормой, но при аритмии система не срабатывает.
Классификация фибрилляции предсердий разделяет аритмии по степени и характеру сбоя ритмической системы.
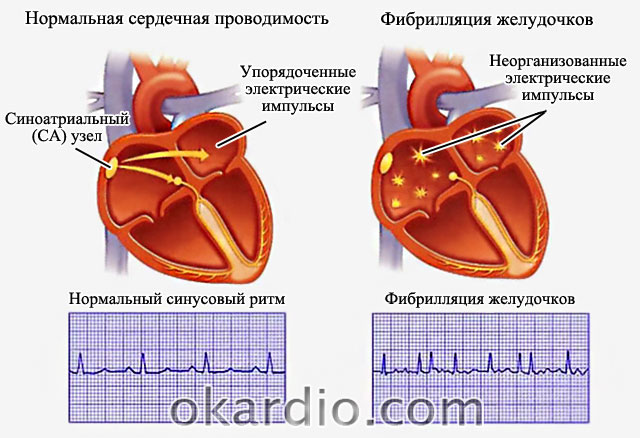
Что происходит при фибрилляции
При состоянии аритмии синусовый узел генерирует импульсы, но они искажаются, зацикливаются, мультиплицируются.  При этом вызываемые ими сокращения хаотичны (мерцательны) и набирают частоту более 300 в минуту.
При этом вызываемые ими сокращения хаотичны (мерцательны) и набирают частоту более 300 в минуту.
Разумеется, столь высокая частота не позволяет предсердиям совершать полноценные сокращения, способные захватить необходимое количество крови и прокачать ее в желудочки.
Если бы не атриовентрикулярный узел, такая сверхвысокая частота была бы убийственной для желудочков и привела бы к смерти пациента за 5-10 минут. АВ узел «гасит» чрезмерную импульсацию, но даже несмотря на этот предохранитель, частота сокращений желудочков может превысить 90-100 ударов в минуту. А этот фактор вызывает появление симптомов сердечной недостаточности. В этом и заключается одна из опасностей МА.
Формы мерцательной аритмии
 Для обозначения состояния мерцательного нарушения ритма в современной медицине принято использовать термин фибрилляция предсердий. Классификация этой патологии подразумевает разделение различных схожих состояний в отдельные группы с определенными характерными особенностями.
Для обозначения состояния мерцательного нарушения ритма в современной медицине принято использовать термин фибрилляция предсердий. Классификация этой патологии подразумевает разделение различных схожих состояний в отдельные группы с определенными характерными особенностями.
В зависимости от этих характерных особенностей и определяются формы ФП. Что это такое? Так же как и множество болезней с одним названием может иметь различные формы, например, ангины - фолликулярная, лакунарная, грибковая и так далее, МА также может иметь различные формы. Формы мерцательной аритмии, обозначенные в классификации фибрилляции предсердий, имеют названия:
- пароксизмальной;
- персистентной;
- перманентной;
- тахисистолической;
- нормосистолической;
- брадисистолической мерцательных аритмий.
Разные формы фибрилляции предсердий характеризуются различной продолжительностью фибрилляций и частотой сердечных сокращений.
Классификация ФП по длительности
У кардиологов до сих пор нет единого мнения по поводу того, какая форма мерцательной аритмии представляет наибольшую опасность или, напротив, имеет наилучшие прогнозы. Рассмотрим каждую из форм в классификации фибрилляции предсердий подробнее.
Пароксизмальной форме МА, или ФП, характерно частое, приступообразное (до неисчислимого количества раз в сутки) возникновение и самостоятельное исчезновение «мерцающих» сокращений. В перерывах между пароксизмами сердце пациента работает в нормальном режиме.
Реакция пациента на приступы МА может быть кардинально противоположной - аритмия может проходить совершенно незамеченной или же, наоборот, вызывать достаточно тяжелые состояния, существенно нарушающие качество жизни человека.
При персистентной фибрилляции аритмия длится более недели или долго не устраняется самостоятельно, требуя лекарственного восстановления ритма. Состояние пациента при этой форме нарушения ритма может корректироваться не только медикаментозно, но и путем применения электроимпульсной терапии.
Как можно понять из названия, перманентная (или постоянная) аритмия характеризуется постоянностью течения и не устраняется известными на сегодня медикаментозными и другими способами. Безуспешность восстановления синусового ритма и становится поводом для постановки диагноза перманентная форма ФП.
Классификация ФП, предложенная Европейским кардиологическим сообществом
Согласно последней классификация фибрилляции предсердий, поддержанной Всероссийским научным обществом кардиологов, существует еще одна форма мерцательной аритмии - изолированная. Она обозначает разновидность фибрилляции у лиц с несущественным риском тромбоэмболии и без структурных заболеваний сердца. Таким термином принято обозначать аритмию у пациентов в возрасте до 60 лет.
Кроме того, в 2010 году Евросообщество кардиологов (EHRA) предложило клиническую классификацию мерцательной аритмии по симптоматической выраженности заболевания. Согласно этой классификации различают 4 формы - от бессимптомной легкой I-й формы до IV-й инвалидизирующей.
Классификация ФП по частоте сердечных сокращений
В соответствии с классификацией фибрилляции предсердий, формы мерцательной аритмии различают не только по продолжительности течения, но и по частоте сердечных сокращений при фибрилляции предсердий:
- тахистолическая форма (или мерцательная тахиаритмия) - ЧСС более 90 ударов в минуту;
- нормосистолическая (или эусистолическая) форма ФП - ЧСС в пределах от 60 до 90;
- брадиформа ФП - ЧСС ниже 60.
Лечение всех вышеуказанных форм ФП основано на одних и тех же принципах и средствах и преследует одну и ту же цель - восстановление нормального синусового импульса.
Отличие ФП от трепетания предсердий
Состояние, симптоматически схожее с МА, но характеризующееся меньшей хаотичностью наджелудочковых сокращений, называется трепетанием предсердий. Классификация этих состояний определяет 2 типа трепетания в зависимости от направлений волн деполяризации в предсердиях. Эти разновидности определяются по показателям электрокардиограммы и эндоэлектрофизиологического исследования и мало чем отличаются в симптоматических проявлениях.
Несмотря на то, что трепетание предсердий отличается большей ритмичностью пульса, это состояние нередко перетекает в одну из форм ФП - чаще всего в тахисистолическую форму мерцательной аритмии.
Лечение тахиформы фибрилляции предсердий, в отличие от терапии трепетания, не предполагает использования технологии ЧПЭКС (чреспищеводной электрокардиостимуляции). И это — один из немногих показателей, отличающих трепетание от фибрилляции.
Полезное видео
В следующем видео рассказывает о том, что такое фибрилляция предсердий и почему она возникает:
Заключение
 Как правило, диагностическое определение аритмии не является затруднительным. Пациенты сами способны почувствовать неритмичность сердцебиения, а при определении пульса - нащупать хаотический ритм с разной силой удара.
Как правило, диагностическое определение аритмии не является затруднительным. Пациенты сами способны почувствовать неритмичность сердцебиения, а при определении пульса - нащупать хаотический ритм с разной силой удара.
При обнаружении подобных явлений, необходимо немедленно обратиться к врачу и пройти . Иногда могут потребоваться дополнительные обследования для уточнения диагноза, и этим нельзя пренебрегать.
Только своевременно, а главное, поставленный в соответствии с классификацией фибрилляции предсердий диагноз поможет выбрать эффективную схему лечения.
Синоним понятия «фибрилляция предсердий» – мерцательная аритмия. Это одна из распространенных форм нарушения сердечного ритма. Пациенты могут жить с такой патологией, не испытывая никаких субъективных ощущений. Это опасно, поскольку мерцательная аритмия может приводить к развитию тромбоэмболии и тромбоэмболического синдрома. Пароксизмальная фибрилляция отличается переменным характером – приступы длятся от нескольких секунд до недели, т.е. продолжаются непостоянно. Заболевание лечат при помощи медикаментов, а в более тяжелых случаях – хирургическими способами.
Что такое пароксизмальная форма фибрилляции предсердий
В медицине фибрилляцией предсердий называют несогласованные возбуждения миокарда предсердий до 350–700 раз в минуту без полноценного их сокращения. В зависимости от конкретного показателя частоты под термином «мерцательная аритмия» подразумевают две формы предсердных аритмий:
- Мерцание предсердий. При ней по миокарду хаотично распространяются импульсы высокой частоты. Чрезвычайно быстро и несогласованно сокращаются только отдельные волокна.
- Трепетание предсердий. В этом случае волокна сердечной мышцы сокращаются медленнее по сравнению с фибрилляцией (мерцанием) – до 200–400 раз в минуту. Предсердия все же работают, но к желудочковому миокарду доходит только часть их импульсов. В результате они работают медленнее. Нарушения гемодинамики при таком виде фибрилляции менее значительны.
Импульсы воздействуют не на все мышечные волокна сердца, из-за чего происходит нарушения работы отдельных сердечных камер. Такая форма нарушения ритма составляет 2% от всех видов аритмий. Фибрилляция предсердий бывает нескольких видов:
- впервые выявленной – характеризуется первым в жизни возникновением вне зависимости от продолжительности и тяжести;
- пароксизмальной (переменной) – врачи обнаруживают ее, если сбои в работе сердца длятся не более недели;
- персистирующей – эта форма не заканчивается самопроизвольно в течение недели и требует медикаментозного лечения;
- длительно персистирующей – продолжается больше 1 года даже при выбранном методе коррекции ритма;
- постоянной – характеризуется хроническим течением, при которых попытки восстановить ритм оказались безуспешными.
Приступы пароксизмальной фибрилляции чаще прекращаются в течение 2 суток. Когда нарушения ритма сохраняются на протяжении более недели, диагностируется уже постоянная мерцательная аритмия. Пароксизм фибрилляции предсердий имеет отдельный код по МКБ-10 – I 48.0. Он считается начальной стадией, поскольку без лечения приводит к хроническим нарушениям сердечного ритма.
Причины
Врачи отмечают что пароксизмальная фибрилляция предсердий возникает не только на фоне сердечных патологий. Часто причиной является неправильный образ жизни человека. Это касается неконтролируемого приема медикаментов (гликозидов), стрессов, злоупотребления алкоголем, истощения нервной системы и физических перегрузок. Перечисленные факторы ведут к нарушениям работы сердца, включая и пароксизмальную фибрилляцию предсердий. Другие причины ее возникновения:
- недостаточность сердца;
- эссенциальная гипертензия с увеличением массы сердечной мышцы;
- состояние после операции;
- слабый синусовый узел;
- сахарный диабет;
- недостаток калия и магния;
- ишемическая болезнь сердца;
- перикардит, эндокардит, миокардит (воспалительные заболевания сердца);
- гипертрофическая и (или) дилатационная кардиомиопатия;
- порок сердца, врожденный или приобретенный;
- синдром Вольфа-Паркинсона-Уайта;
- инфекционные болезни.
Классификация патологии
По одной из классификаций фибрилляция делится на две формы: мерцание и трепетание. В первом случае частота сокращений сердца превышает 300 ударов в минуту, но сокращаются не все волокна миокарда. Пароксизм трепетания предсердий вызывает их сокращение до 300 раз/мин. Синусовый узел при этом полностью прекращает свою работу. Из этого можно понять, что частота сокращений при мерцании выше, чем при трепетании.
Отдельно стоит отметить рецидивирующий тип пароксизма фибрилляций. Его отличие – периодическое повторение во времени. Особенности такой мерцательной аритмии:
- изначально приступы появляются нечасто, длятся несколько секунд или минут и практически не тревожат человека;
- в дальнейшем их частота увеличивается, из-за чего желудочки все больше испытывают кислородное голодание.
Большинство пациентов с мерцательной аритмией уже состоят на учете у кардиолога с врожденными или приобретенными заболеваниями сердца. Другая классификация фибрилляции предсердий разделяет ее на виды с учетом фактора сокращения желудочков:
- Тахисистолическая. Этой форме свойственно самое большое число сокращений желудочков – 90–100 ударов в минуту. Человек сам ощущает, что сердце работает неправильно. Это проявляется чувством нехватки воздуха, постоянной одышкой, болью в груди и неравномерностью пульса.
- Нормосистолическая. Характеризуется небольшим числом сокращений желудочков – 60–100 ударов в минуту. Отличается более благоприятным прогнозом.
- Брадисистолическая. Частота сокращений желудочков самая маленькая – не превышает 60 ударов в минуту.
Симптомы
Пароксизмальная форма мерцательной аритмии имеет несколько характерных признаков, отражающих состояние ухудшения кровоснабжения головного мозга. Первыми из них появляются следующие симптомы:
- дрожь;
- холод в конечностях;
- общая слабость;
- внезапное появление сильного сердцебиения;
- ощущение удушья и повышенного потоотделения;
- цианоз – синюшный оттенок губ.
Тяжелый приступ может сопровождаться головокружением, обмороками и паническими атаками. Человек при этом ощущает резкое ухудшение состояния. Приступ заканчивается усиленной перистальтикой кишечника и обильным мочеиспусканием. Все остальные признаки исчезают, как только синусовый ритм приходит в норму. Некоторые пациенты, наоборот, могут даже не заметить, что у них мерцательная аритмия. При бессимптомном течении патологию диагностируют только в кабинете врача.
Осложнения
Опасность мерцательной аритмии состоит в том, что кровь при ней выталкивается из сердца неравномерно. В результате такого процесса в некоторых отделах миокарда она может застаиваться, что приводит к образованию тромбов. Они с легкостью прилипают к стенке предсердий. При постоянной аритмии это может стать причиной застойной сердечной недостаточности. Из-за тромбоза артерий высок риск развития гангрены.
Приступ аритмии, длившийся более 48 часов, вызывает инсульт. К возможным осложнениям пароксизмальной фибрилляции предсердий также относятся:
- тромбоэмболия;
- персистирующая или постоянная мерцательная аритмия;
- отек легких;
- ишемический инсульт;
- аритмогенный шок;
- дилатационная кардиомиопатия;
- сердечная астма.
Диагностика
Во время первичного осмотра кардиолог обнаруживает неритмичность пульса и ритма сердца. Между сердечными сокращениями и пульсом при аускультации слышна разница. Дополнительно врач узнает у пациента о наличии сопутствующих заболеваний сердца, выясняет характер симптомов и время их появления. Стандартом при диагностике мерцательной аритмии является электрокардиография (ЭКГ). Признаки этой патологии:
- регистрация вместо зубцов Р волн fc, имеющих частоту 350–600 раз в минуту;
- разные интервалы RR на фоне неизмененного желудочкового комплекса.
Мерцательная аритмия подтверждается, если хотя бы в одном отведении кардиограммы наблюдаются указанные признаки. Кроме ЭКГ, используются следующие методы диагностики:
- Холтеровское мониторирование. Процедура заключается в беспрерывном регистрировании сердечной динамики на ЭКГ в течение дня. Суточное мониторирование проводят при помощи аппарата Холтер, названный в честь Нормана Холтера, его изобретателя.
- УЗИ сердца (эхокардиография). Помогает обнаружить пороки клапанов, структурные изменения миокарда, внутрипредсердные тромбы.
- Велоэргометрия. Это проба с физнагрузкой на аппарате ЭКГ. За счет такого исследования врач может понять истинную частоту сердечных сокращений.
Лечение пароксизмальной формы фибрилляции предсердий
Для назначения адекватной терапии врач обязательно устанавливает причину возникновения пароксизмальной фибрилляции. Если она появилась впервые и проходит самостоятельно, пациенту рекомендуется соблюдать правила профилактики следующих приступов:
- устранение проблем с пищеварением;
- восполнение недостатка магния и калия;
- прием лекарств, снимающих эмоциональное перенапряжение;
- занятия лечебной гимнастикой;
- отказ от алкоголя и курения;
- снижение массы тела при наличии лишнего веса;
- введение в режим дня большего времени отдыха.
Если приступы повторялись уже несколько раз, врач назначит более серьезную терапию. Перед специалистом в этом случае стоит выбор: добиваться нормализации ритма сердца или же сохранить аритмию, но стабилизировать частоту сердцебиения. Согласно статистике, оба способа лечения эффективны. Даже при сохраненной аритмии за счет контроля пульса врачам удается улучшить показатели выживаемости и снизить частоту развития тромбоэмболии.
План лечения устанавливается индивидуально, исходя из причины фибрилляции предсердий, возраста пациента и наличия у него сопутствующих патологий. С учетом этих критериев терапия может включать:
- медикаментозное поддержание целевой частоты пульса;
- кардиоверсию – нормализацию ритма посредством электрического тока;
- прием антикоагулянтов для профилактики тромбообразования;
- хирургическое вмешательство при неэффективности консервативной терапии – предполагает удаление патологических очагов миокарда.
Препараты
При впервые возникшей пароксизмальной фибрилляции предсердий врачи предпринимают попытку ее купировать. С этой целью проводится медикаментозная кардиоверсия антиаритмическими препаратами:
- I класса – Флекаинид, Пропафенон, Хинидин, Новокаинамид;
- III класса – Амиодарон, Нибентан, Дофетилид, Ибутилид.
Первое в жизни внутривенное введение антиаритмических препаратов осуществляется под контролем мониторирования ЭКГ. Эффективным среди таких лекарств считается Новокаинамид, основанный на прокаинамиде. Схема его применения:
- дозировка медикамента – 1000 мг в течение 8–10 минут внутривенно струйно;
- для процедуры препарат разводят до 20 мл изотоническим раствором хлорида натрия;
- введение прекращают после восстановления синусового ритма;
- вливание осуществляют при горизонтальном положении пациента.
Преимущество Новокаинамида – в первые 30–60 минут у 40–50% пациентов купируется пароксизм фибрилляции предсердий. Остальным показано повторное введение препарата. Новокаинамид запрещен при аритмии на фоне передозировки гликозидами, лейкопении, АВ-блокаде 2-3 степени. Побочные эффекты препараты:
- атаксия;
- судороги;
- миастения;
- депрессия;
- головные боли;
- галлюцинации.

Если в анамнезе пациента есть сведения об эффективности Новокаинамида или другого из перечисленных препаратов, ему и отдают предпочтение. При продолжительности приступа менее 48 ч допускается его купировать без антикоагулянтной подготовки, хотя введение нефракционированного Гепарина или низкомолекулярных гепаринов внутривенно будет в этом случае оправдано. Дозировка – 4000–5000 ЕД.
Если пароксизмальная фибрилляция длится более 2 суток, то высок риск развития тромбоэмболии. В такой ситуации перед восстановлением синусового ритма пациенту назначают следующие препараты:
- антикоагулянты – Ксарелтон, Гепарин, Фраксипарин, Варфарин, Фондапаринукс, Прадаксан;
- антиагреганты – Ацетилсалициловая кислота, Аспирин, Ацекардол;
- низкомолекулярные гепарины – Надропарин, Эноксапарин, Гепарин.
Самым стабильным препаратом из группы антикоагулянтов считается Варфарин. Препарат основан на одноименном компоненте. Варфарин назначают перед восстановлением синусового ритма вместе с низкомолекулярными гепаринами (Эноксапарином, Надропарином). Противосвертывающее действие препарата проявляется спустя 36–72 часа. Максимум терапевтического эффекта наблюдается на 5–7-й день после начала приема. Схема приема Варфарина:
- по 5 мг в сутки (2 таблетки) первые 4 дня;
- на 5 день определяют МНО (INR, международное нормализованное отношение – показатель функционирования системы гемостаза (свертывания крови));
- в соответствии с полученными результатами дозу корректируют до 2,5–7,5 мг в сутки.
Если купирование аритмии прошло успешно, Варфарин продолжают принимать на протяжении месяца. Из побочных эффектов препарата выделяются кровоточивость, боль в животе, диарея, анемия, увеличение активности ферментов печени. Противопоказания к использованию Варфарина:
- аневризма артерий;
- острое кровотечение;
- язва желудка или 12-перстной кишки;
- бактериальный эндокардит;
- острый ДВС-сиднром;
- первые триместр беременности и последние 4 недели вынашивания плода;
- тромбоцитопения;
- люмбальная пункция;
- злокачественная гипертензия.
Если врачом была выбрана тактика не сохранения аритмии и урежения частоты сердечных сокращений, то пациенту назначают не кардиоверсию, а антиаритмические препараты. Цель их применения – сохранение пульса на уровне не более 110 ударов в минуту в состоянии покоя. Для обеспечения такого эффекта используются следующие группы лекарств:
- Бета-адреноблокаторы: Анаприлин, Кордарон. Снижают воздействие адреналина на бета-адренорецепторы, за счет чего уменьшают частоту и силу сердечных сокращений.
- Сердечные гликозиды: Дигоксин. Указанный препарат обладает антиаритмическим и кардиотоническим действием. Повышает сократительную способность сердца, уменьшает потребность клеток миокарда в кислороде.
- Антагонисты кальция: Верапамил, Дилтиазем. Замедляют процесс проникновения этого электролита через каналы, за счет чего расширяются коронарные и периферические сосуды. Используются при наличии противопоказаний к бета-блокаторам.
- Лекарства на основе калия и магния: Магнерот. Этот препарат повышает устойчивость кардиомиоцитов (клеток сердца) к стрессу, обладает угнетающим действием на нервно-мышечную передачу.
Для предотвращения развития ишемического состояния миокарда дополнительно проводится метаболическая терапия. Для нее используют один из следующих препаратов-кардиопротекторов:
- Милдронат;
- Предуктал;
- Аспаркам;
- Рибоксин;
- Кокарбоксилаза.
Электрическая кардиоверсия
Кроме медикаментозной, существует и электрическая кардиоверсия. Это восстановление синусового ритма посредством действия электрического тока. Такая кардиоверсия показана при нарастании у пациента острой сердечной недостаточности или отсутствии результатов после медикаментозного лечения. Электрическая нормализация более эффективна, но и более болезненна. По этой причине процедура проводится под общим наркозом или на фоне приема седативных средств.
Синусовый ритм восстанавливается за счет кардиовертера-дефибриллятора. Он посылает в сердце электрический импульс, который синхронизирован с зубцом R. Электрическая кардиоверсия проводится наружно посредством действия разряда на кожу. Существует и внутрисердечная версия такой процедуры. Она показана при неэффективности поверхностной кардиоверсии. В зависимости от состояния пациента ему назначают:
- Плановую кардиоверсию. На протяжении 3 недель до и 4 недель после пациента принимает Варфарин. Плановая процедура показана пациентам, у которых аритмия либо длится более 2 суток, либо ее продолжительность неизвестна.
- Срочную кардиоверсию. Проводится при продолжительности пароксизма менее 48 часов и наличии тяжелых расстройств кровообращения, например, гипотонии. Дополнительно обязательно вводится гепарин или его низкомолекулярные аналоги.
Хирургические методы
При неэффективности медикаментозного и электроимпульсного лечения или частых рецидивах пароксизмальной фибрилляции врачи проводят хирургическое вмешательство. Это крайний метод терапии, который предполагает удаление очагов аритмии. Лечение проводится методом абляции – разрушения патологических областей сердца путем введения катетера, проводящего электрический ток. Способы проведения такой операции:
- Без вскрытия грудной клетки. Катетер в этом случае вводится через бедренную артерию и направляется в сердце, где электрическим током и разрушается очаг аритмии.
- Со вскрытием грудной клетки. Это традиционный способ, который применяется чаще остальных. Недостаток заключается в длительном восстановительном периоде.
- С установкой кардиовертера. Это специальный аппарат, который имплантируют в сердце. Прибор не предупреждает аритмию, а устраняет ее в случае возникновения.
Диета
Пароксизмальная форма фибрилляции предсердий требует обязательного соблюдения диеты. Она помогает предотвратить повторные приступы и возможные осложнения. Рацион составляют с упором на продукты, содержащие калий, магний, кальций. Эти микроэлементы необходимы для нормальной работы сердечно-сосудистой системы. Их содержат следующие продукты:
- отрубной или зерновой хлеб;
- гречневая крупа;
- бобовые – спаржевая фасоль;
- семена тыквы и подсолнечника;
- пшеничные отруби;
- какао;
- ростки пшеницы, соя;
- красный рис;
- овес и овсянка;
- картофель;
- бананы;
- кинза;
- твердые сорта сыра;
- жирный домашний творог;
- орехи;
- рыбное филе;
- кисломолочные продукты;
- растительное масло.
Отказаться при мерцательной аритмии нужно от сахара, сладостей, газировки, энергетиков. Под запрет попадают поваренная соль, жирные продукты. Избегать нужно и следующих видов пищи:
- домашней сметаны;
- яичницы;
- острых блюд;
- специй;
- консервированных продуктов;
- жирного мяса;
- копченостей;
- шоколада;
- маринадов;
- наваристых мясных бульонов;
- сала;
- алкоголя.

Видео
Дата публикации статьи: 13.11.2016
Дата обновления статьи: 06.12.2018
Фибрилляция предсердий (сокращенно ФП) – это наиболее распространенный вид аритмии среди всех нарушений ритма сердца.
Для правильной и эффективной работы сердца ритм задается синусовым узлом. Это участок, откуда в норме выходит сигнал сердцу сокращаться (то есть возникает импульс). При фибрилляции предсердий сокращения (не импульсы) хаотичны и исходят из разных участков предсердия. Частота этих сокращений может достигать нескольких сотен в минуту. В норме частота сокращений составляет от 70 до 85 ударов в минуту. Когда импульсы проходят на желудочки сердца – частота их сокращения также возрастает, что вызывает резкое ухудшение состояния.
Схема проведения импульсов


Когда частота сокращений сердца высокая (выше 85 ударов в минуту) – то говорят о тахисистолической форме фибрилляции предсердий. Если частота невысокая (ниже 65 – 70 ударов в минуту) то говорят о брадисистолической форме. В норме частота частота сердечных сокращений должна быть 70–85 ударов в минуту – в этой ситуации говорят о нормосистолической форме фибрилляции.
Мужчины болеют чаще, чем женщины. С возрастом риск развития ФП увеличивается. В 60 лет эту проблему обнаруживают у 0,5% всех людей, которые обращаются к врачу, а после 75-летнего возраста аритмию выявляют у каждого десятого человека.
Этой болезнью занимается врач-кардиолог, кардиохирург или аритмолог.
Согласно официальным данным, представленным в Рекомендациях Российских Кардиологов от 2012 года, фибрилляция предсердий и мерцательная аритмия – идентичные понятия.
Чем опасна фибрилляция?
Когда сокращения хаотичны, то кровь задерживается в предсердиях дольше. Это приводит к образованию тромбов.
Из сердца выходят крупные кровеносные сосуды, которые несут кровь к мозгу, легким и всем внутренним органам.
- Образовавшиеся тромбы в правом предсердии по крупному легочному стволу попадают в легкие и приводят к тромбоэмболии легочной артерии.
- Если тромбы образовались в левом предсердии, то с током крови через сосуды дуги аорты попадают в головной мозг. Это приводит к развитию инсульта.
- У пациентов с мерцанием предсердий риск развития мозгового инсульта (острого нарушения мозгового кровообращения) в 6 раз выше, чем без нарушений ритма.
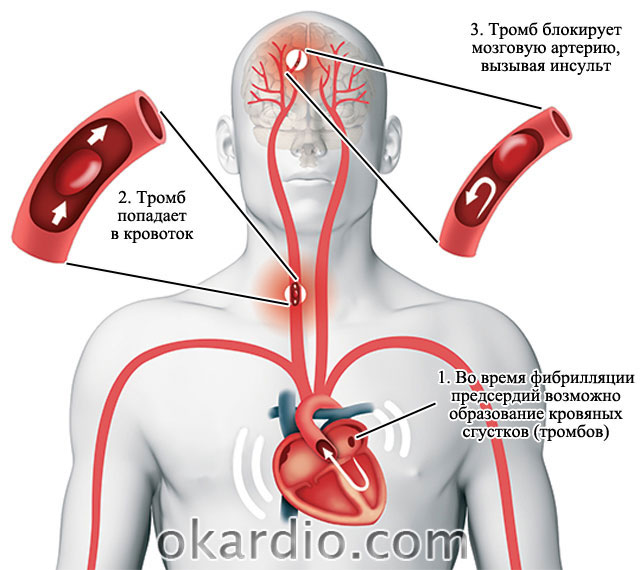 Образование тромба в левом предсердии приводит к инсульту
Образование тромба в левом предсердии приводит к инсульту
Причины патологии
Причины принято делить на две большие группы:
Сердечные.
Несердечные.
Редко, при генетической предрасположенности и аномалии развития проводящей системы сердца, эта патология может быть самостоятельным заболеванием. В 99% случае фибрилляция предсердий не является самостоятельной болезнью или симптомом, а возникает на фоне основной патологии.
1. Сердечные причины
В таблице показано, как часто у пациентов с ФП встречается сердечная патология:
Среди всех пороков, чаще мерцательную аритмию выявляют при митральных или многоклапанных пороках сердца. Митральный клапан – это клапан, который соединяет левое предсердие и левый желудочек. Многоклапанные пороки – это поражение нескольких клапанов: митрального и (или) аортального и (или) трикуспидального.
 Митральный порок сердца
Митральный порок сердца
Также причиной могут быть сочетания заболеваний. Например, пороки сердца могут сочетаться с ишемической болезнью сердца (коронарной болезнью, стенокардией) и артериальной гипертонией (повышенным артериальным давлением).
Состояние после кардиохирургических операций может вызывать фибрилляцию предсердий, т. к. после операции может происходить:
Изменение внутрисердечной гемодинамики (например, был плохой клапан – имплантировали хороший, который стал работать правильно).
Нарушение электролитного баланса (калий, магний, натрий, кальций). Электролитный баланс обеспечивает электрическую стабильность клеток сердца
Воспаление (из-за швов на сердце).
2. Несердечные причины
Употребление алкоголя может влиять на риск возникновения патологии фибрилляция предсердий. В исследовании, которые провели американские ученные в 2004 году, показано, что при увеличении дозы алкоголя более 36 грамм в сутки риск развития фибрилляции предсердий возрастает на 34%. Интересно и то, что дозы алкоголя ниже этой цифры не влияют на развития ФП.
Вегетососудистая дистония – это комплекс функциональных расстройств нервной системы. При этой болезни встречается часто пароксизмальная аритмия (описание видов аритмии – в следующем блоке).
Классификация и симптомы ФП
Существует много принципов классификаций ФП. Самая удобная и общепринятая – классификация, основанная на продолжительности фибрилляции предсердий.
* Пароксизмы – это приступы, которые могут возникать и купироваться спонтанно (то есть самостоятельно). Частота приступов индивидуальная.
Характерные симптомы
У всех видов фибрилляций симптомы схожи. Когда на фоне основного заболевания возникает фибрилляция предсердий, то чаще всего пациенты предъявляют следующие жалобы:
- Сердцебиение (частый ритм, но при брадисистолической форме частота сердечных сокращений, наоборот, низкая – меньше, чем 60 ударов в минуту).
- Перебои («замирание» сердца и далее следует ритм, который может быть частый или редкий). Частый ритм − более 80 ударов в минуту, редкий − менее 65 ударов в минуту).
- Одышка (учащенное и затрудненное дыхание).
- Головокружение.
- Слабость.
Если фибрилляция предсердий существует длительное время, то развиваются отеки на ногах, к вечеру.
Диагностика
Диагностика фибрилляции предсердий не вызывает сложностей. Диагноз устанавливают на основании ЭКГ. Для уточнения частоты приступов и сочетания с другими нарушениями ритма проводят специальное (мониторинг ЭКГ в течение суток).
 Биение сердца на электрокардиограмме. Нажмите на фото для увеличения
Биение сердца на электрокардиограмме. Нажмите на фото для увеличения
 С помощью ЭКГ диагностируют фибрилляцию предсердий
С помощью ЭКГ диагностируют фибрилляцию предсердий
Лечение фибрилляции предсердий
Лечение направлено на устранение причины и (или) предотвращение осложнений. В части случаев удается восстановить синусовый ритм, то есть вылечить фибрилляцию, но также бывает, что ритм восстановить нельзя – в таком случае важно нормализовать и поддерживать работу сердца, предотвратить развитие осложнений.
Чтобы успешно лечить ФП нужно: устранить причину, вызвавшую нарушения ритма, знать размеры сердца и длительность мерцания.
При выборе того или иного метода лечения сначала определяют цель (зависит от конкретного состояния пациента). Это очень важно, так как от этого будут зависеть тактика и комплекс мероприятий.
Первоначально доктора назначают медикаментозное лечение, при неэффективности − электроимпульсную терапию.
Когда не помогает медикаментозная терапия, электроимпульсная, то доктора рекомендуют (специальное лечение с помощью радиоволн).
Медикаментозное лечение
Если ритм можно восстановить, то врачи приложат все усилия для этого.
Лекарства, которые используют для лечения ФП, представлены в таблице. Эти рекомендации являются общепринятыми для купирования нарушении ритма по типу мерцания предсердий.
Электроимпульсная терапия
Иногда лечение при помощи лекарств (внутривенных или таблеток) становится неэффективно, и ритм восстановить не удается. В такой ситуации проводят электроимпульсную терапию – это метод воздействия на сердечную мышцу разрядом электрического тока.
 Электроимпульсная терапия
Электроимпульсная терапия
Различают наружную и внутреннюю методики:
Наружная проводится через кожу и грудную клетку. Иногда этот метод называют кардиоверсией. Фибрилляция предсердий купируется в 90% случаев, если лечение начато своевременно. В кардиохирургических стационарах кардиоверсия очень эффективная и часто применяется при пароксизмальной аритмии.
Внутренняя. В полость сердца через крупные вены шеи или в области ключицы вводят тонюсенькую трубочку (катетер). По этой трубочке проводят электрод (похож на проводок). Процедура происходит в операционной, где под контролем рентгенографии, врач на мониторах может визуально оценить, как правильно сориентировать и установить электрод.
Далее при помощи специальной аппаратуры, изображенной на рисунке, наносят разряд и смотрят на экран. На экране врач может определить характер ритма (восстановился синусовый ритм или нет). Персистирующая форма фибрилляции предсердий – наиболее частый случай, когда врачи применяют эту методику.
Радиочастотная абляция
Когда все методики неэффективны, а фибрилляция предсердий значительно ухудшает жизнь больного, то рекомендуют устранение очага (который задает неправильный ритм сердцу) который ответственный за повышенную частоту сокращений – радиочастотную абляцию (РЧА) – лечение с помощью радиоволн.
 Радиочастотная абляция
Радиочастотная абляция
После устранения очага ритм может быть редким. Поэтому РЧА можно сочетать с имплантацией искусственного водителя ритма – кардиостимулятора (небольшого электрода в полость сердца). Ритм сердцу через электрод будет задавать кардиостимулятор, который устанавливают под кожу в область ключицы.
Насколько эффективен этот метод? Если РЧА провели пациенту с пароксизмальной формой ФП, то в течение года синусовый ритм удерживается у 64–86% (данные 2012 года). Если была персистирующая форма, то фибрилляция предсердий возвращается в половине случаев.
Почему не всегда удается восстановить синусовый ритм?
Основная причина, когда не получится восстановить синусовый ритм – размеры сердца и левого предсердия.
Если по УЗИ сердца установлен размер левого предсердия до 5,2 см, то в 95% восстановление синусового ритма возможно. Об этом сообщают аритмологи и кардиологи в своих публикациях.
Когда размер левого предсердия больше 6 см, то восстановление синусового ритма невозможно.
 На УЗИ сердца видно, что размер левого предсердия больше 6 см
На УЗИ сердца видно, что размер левого предсердия больше 6 см
Почему так происходит? При растяжении этого отдела сердца в нем возникают некоторые необратимые изменения: фиброз, дегенерация миокардиальных волокон. Такой миокард (мышечный слой сердца) не только не способен удержать на секунды синусовый ритм, но и, как считают кардиологи, не должен это делать.
Прогноз
Если ФП диагностирована своевременно, и больной соблюдает все рекомендации врача, то шансы восстановить синусовый ритм высоки – более 95%. Речь идет о ситуациях, когда размеры левого предсердия не более 5,2 см, а у больного – впервые диагностированная аритмия или пароксизм фибрилляции предсердий.
Синусовый ритм, который удается восстановить после РЧА у пациентов с персистирующей формой, сохраняется в течение года в 50% случаев (из всех больных, которым была выполнена операция).
Если аритмия существует несколько лет, например, более 5 лет, а сердце имеет «большие» размеры, то рекомендации врачей − медикаментозное лечение, которое поможет работе такого сердца. Ритм восстановить не удастся.
Качество жизни пациентов с ФП можно улучшить, если следовать рекомендованному лечению.
Если причиной является алкоголь и курение, то бывает достаточно устранить эти факторы, чтобы ритм нормализовался.
