Catad_tema צרבת ו-GERD - מאמרים
מחלת ריפלוקס קיבה ושט: אבחון, טיפול ומניעה
א.ו. קלינין
המכון הממלכתי לחינוך רפואי לתואר שני של משרד ההגנה של הפדרציה הרוסית, מוסקבה
מַסָה
מחלת ריפלוקס קיבה ושט: אבחון, טיפול ומניעה
מחלת ריפלוקס גסטרו-וופגיאלי (GERD) היא מחלה שכיחה. עד לאחרונה יחסית, GERD נראתה למתרגלים כמחלה לא מזיקה עם סימפטום אופייני - צרבת. בעשור האחרון GERD נמצא באזור של תשומת לב מוגברת עקב מגמה ברורה של עלייה בשכיחות של ריפלוקס esophagitis חמור ועלייה בסרטן של הוושט הדיסטלי על רקע "ושט בארט". הקשר שנוצר עם GERD של מחלות ריאה, בפרט, אסתמה הסימפונות, מאפשר גישה חדשה לטיפול בהן. אימוץ סיווג חדש של ריפלוקס ושט תרם לאיחוד המסקנות האנדוסקופיות. הכנסת ה-pH-metry היומית אפשרה לאבחן את המחלה גם בשלב השלילי מבחינה אנדוסקופית. השימוש הנרחב בפרקטיקה הקלינית של תרופות חדשות (חוסמי קולטני H2, PPIs, פרוקינטיקה) הרחיב משמעותית את אפשרויות הטיפול ב-GERD, כולל. ובמהלכו החמור. ה-S-איזומר הטהור של אומפרזול, esomeprazole (Nexium), נחשב כסוכן מבטיח לטיפול ומניעה של GERD.
בעשור האחרון, מחלת ריפלוקס גסטרו-וופגיאלית (GERD) משכה תשומת לב מוגברת עקב הנסיבות הבאות. במדינות המפותחות בעולם ישנה מגמה ברורה לעלייה בשכיחות GERD. צרבת, התסמין הקרדינלי של GERD, מופיעה ב-20-40% מהמבוגרים באירופה ובארצות הברית. הערך של GERD נקבע לא רק על פי השכיחות שלו, אלא גם על פי חומרת הקורס. במהלך עשר השנים האחרונות, ריפלוקס esophagitis חמור (RE) הפך נפוץ פי 2-3. 10-20% מהחולים עם RE מפתחים מצב פתולוגי המתואר כ"ושט בארט" (BE) והוא מחלה טרום סרטנית. כמו כן, הוכח כי GERD תופס מקום חשוב ביצירת מספר מחלות אף אוזן גרון וריאות.
חלה התקדמות משמעותית באבחון ובטיפול ב-GERD. הכנסת ה-pH-metry היומית אפשרה לאבחן את המחלה גם בשלב השלילי מבחינה אנדוסקופית. השימוש הנרחב בתרופות חדשות בפרקטיקה הקלינית (חוסמי H2-reneptors, מעכבי משאבת פרוטון - PPIs, פרוקינטיקה) הרחיב משמעותית את האפשרויות לטיפול אפילו בצורות חמורות של GERD. פותחו אינדיקציות ברורות לטיפול כירורגי ב-RE.
יחד עם זאת, מתרגלים וחולים עצמם מזלזלים במשמעות של מחלה זו. מטופלים ברוב המקרים פונים לרופא לקבלת עזרה רפואית באיחור ואף עם תסמינים קשים מטופלים בכוחות עצמם. רופאים, בתורם, אינם מודעים למחלה זו, מזלזלים בהשלכותיה ומנהלים באופן לא רציונלי טיפול RE. נדיר ביותר לאבחן סיבוך כה חמור כמו PB.
הגדרת המונח "מחלת ריפלוקס גסטרו-ושט"
ניסיונות להגדיר את המושג "מחלת ריפלוקס גסטרו-ושט" נתקלים בקשיים משמעותיים:
- אצל אנשים בריאים כמעט, נצפה ריפלוקס של תוכן קיבה לתוך הוושט;
- החמצה ארוכה מספיק של הוושט הדיסטלי עשויה שלא להיות מלווה בסימפטומים קליניים ובסימנים מורפולוגיים של דלקת הוושט;
- לעתים קרובות עם תסמינים חמורים של GERD, אין שינויים דלקתיים בוושט.
כיחידה נוזולוגית עצמאית, GERD הוכרה רשמית בחומרים לאבחון וטיפול במחלה זו, שאומצה באוקטובר 1997 בקונגרס הבינתחומי של גסטרואנטרולוגים ואנדוסקופיסטים בג'נבאל (בלגיה). הוצע להבחין בין GERD חיובי אנדוסקופי ושלילי אנדוסקופי. ההגדרה האחרונה מכסה את המקרים שבהם לחולה עם ביטויי המחלה העומדים בקריטריונים הקליניים של GERD אין פגיעה ברירית הוושט. לפיכך, GERD אינו מילה נרדפת לרפלוקס ושט, המושג רחב יותר וכולל הן צורות עם פגיעה ברירית הוושט, והן מקרים (יותר מ-70%) עם תסמינים אופייניים של GERD, בהם אין שינויים נראים לעין. רירית במהלך בדיקה אנדוסקופית.
המונח GERD משמש את רוב הרופאים והחוקרים לציון מחלה התקפית כרונית הנגרמת על ידי כניסה ספונטנית, חוזרת ונשנית של תוכן קיבה ו/או תריסריון לתוך הוושט, המובילה לנזק לוושט הדיסטלי ו/או להופעת תסמינים אופייניים. (צרבת, כאבים רטרוסטרנליים, דיספאגיה).
אֶפִּידֶמִיוֹלוֹגִיָה
השכיחות האמיתית של GERD נחקרה מעט. הסיבה לכך היא השונות הגדולה של הביטויים הקליניים - מצרבת אפיזודית, שבה חולים ממעטים לראות רופא, ועד לסימנים ברורים של RE מסובך הדורש טיפול בבית חולים.
כפי שכבר צוין, בקרב האוכלוסייה הבוגרת של אירופה וארצות הברית, צרבת, התסמין הקרדינלי של GERD, מופיעה ב-20-40% מהאוכלוסייה, אך רק 2% מטופלים ב-RE. RE מתגלה ב-6-12% מהאנשים העוברים בדיקה אנדוסקופית.
אטיולוגיה ופתוגנזה
GERD היא מחלה רב-גורמית. נהוג לייחד מספר גורמים הגורמים להתפתחותו: מתח; עבודה בישענות, השמנת יתר, הריון, עישון, בקע היטל, תרופות מסוימות (אנטגוניסטים של סידן, תרופות אנטיכולינרגיות, חוסמי B וכו'), גורמים תזונתיים (שומן, שוקולד, קפה, מיצי פירות, אלכוהול, מזון חריף).
הגורם המיידי ל-RE הוא מגע ממושך של תוכן קיבה (חומצה הידרוכלורית, פפסין) או תריסריון (חומצות מרה, ליזוליציטין) עם רירית הוושט.
ישנן הסיבות הבאות המובילות להתפתחות GERD:
- אי ספיקה של מנגנון הנעילה של הלב;
- ריפלוקס של תוכן קיבה ותריסריון לתוך הוושט;
- ירידה בפינוי הוושט;
- ירידה בהתנגדות של הקרום הרירי של הוושט.
אי ספיקה של מנגנון הנעילה של הקרדיה.
מכיוון שהלחץ בקיבה גבוה יותר מאשר בחלל החזה, הריפלוקס של תוכן הקיבה לוושט יצטרך להיות תופעה קבועה. עם זאת, בשל מנגנון הנעילה של הקרדיה, הוא מתרחש לעתים רחוקות, לזמן קצר (פחות מ-5 דקות), ולכן אינו נחשב לפתולוגיה. pH תקין בוושט הוא 5.5-7.0. יש להתייחס לרפלוקס הוושט כפתולוגי אם המספר הכולל של האפיזודות במהלך היום עולה על 50 או משך הזמן הכולל של ירידה ב-PH תוך הוושט<4 в течение суток превышает 4 ч.
המנגנונים התומכים בעקביות התפקוד של צומת הוושט-קיבה (מנגנון הנעילה של הלב) כוללים:
- סוגר הוושט התחתון (LES);
- רצועת סרעפת-וושט;
- "שקע" רירי;
- זווית חדה של His, יוצרת את השסתום של Gubarev;
- מיקום תוך בטני של סוגר הוושט התחתון;
- סיבי שריר מעגליים של הלב של הקיבה.
התרחשות של ריפלוקס גסטרו-וופגיאלי היא תוצאה של אי ספיקה יחסית או מוחלטת של מנגנון הנעילה של הלב. עלייה משמעותית בלחץ תוך קיבה עם מנגנון נעילה שמור מובילה לאי ספיקה יחסית של הלב. לדוגמה, התכווצות אינטנסיבית של האנטרום של הקיבה עלולה לגרום לרפלוקס קיבה-וושטי אפילו אצל אנשים עם תפקוד תקין של סוגר הוושט התחתון. אי ספיקה יחסית של מסתם הלב מתרחשת, לפי A.L. Grebenev ו-V.M. Nechaeva (1995), ב-9-13% מהחולים עם GERD. לעתים קרובות הרבה יותר יש אי ספיקה לבבית מוחלטת הקשורה להפרה של מנגנון הנעילה של הלב.
התפקיד העיקרי במנגנון הנעילה מוקצה למצב ה-LES. אצל אנשים בריאים, הלחץ באזור זה הוא 20.8 + 3 מ"מ כספית. אומנות. בחולים עם GERD הוא יורד ל-8.9 + 2.3 מ"מ כספית. אומנות.
הטון של ה-LES הוא תחת השפעה של מספר לא מבוטל של גורמים אקסוגניים ואנדוגניים. הלחץ בו יורד בהשפעת מספר הורמונים במערכת העיכול: גלוקגון, סומטוסטטין, כולציסטוקינין, סיקטין, פפטיד מעי וזואאקטיבי, אנקפלינים. לחלק מהתרופות הנפוצות יש גם השפעה דיכאונית על תפקוד האובטורטור של הלב (חומרים כולינרגיים, תרופות הרגעה ומהפנטות, חוסמי B, ניטרטים וכו'). לבסוף, הטון של LES מופחת על ידי כמה מזונות: שומנים, שוקולד, פירות הדר, עגבניות, כמו גם אלכוהול וטבק.
פגיעה ישירה ברקמת השריר של ה-LES (התערבויות כירורגיות, נוכחות ממושכת של צינור אף, בוגינאז' של הוושט, סקלרודרמה) יכולה גם להוביל לרפלוקס גסטרווושטי.
מרכיב חשוב נוסף במנגנון הנעילה של הקרדיה הוא הזווית של His. הוא מייצג את זווית המעבר של דופן צד אחד של הוושט לתוך העקמומיות הגדולה יותר של הקיבה, בעוד שהדופן השניה בצורה חלקה לתוך העקמומיות הקטנה יותר. בועת האוויר של הקיבה ולחץ תוך קיבה תורמים לעובדה שקפלי הקרום הרירי היוצרים את הזווית של His, מתאימים היטב לקיר הימני, ובכך מונעים את השלכת תוכן הקיבה לוושט (המסתם של גובארב). ).
לעתים קרובות, כניסה רטרוגרדית של תוכן קיבה או תריסריון לתוך הוושט נצפית בחולים עם בקע היאטלי. בקע נמצא ב-50% מהחולים מעל גיל 50, וב-63-84% מהחולים הללו סימנים ל-RE נקבעים באופן אנדוסקופי.
ריפלוקס עם בקע של פתח הוושט של הסרעפת נובע ממספר סיבות:
- דיסטופיה של הקיבה לתוך חלל החזה מובילה להיעלמות הזווית שלו והפרעה במנגנון המסתם של הלב (המסתם של גובארב);
- הנוכחות של בקע מבטלת את אפקט הנעילה של הרגליים הסרעפתיות ביחס לקרדיוה;
- לוקליזציה של LES בחלל הבטן מרמזת על ההשפעה עליו של לחץ תוך בטני חיובי, אשר מעצימה במידה רבה את מנגנון הנעילה של הלב.
תפקידו של ריפלוקס של תוכן קיבה ותריסריון ב-GERD.
קיים קשר חיובי בין הסבירות ל-RE לבין רמת החמצה של הוושט. מחקרים בבעלי חיים הוכיחו את ההשפעות המזיקות של יוני מימן ופפסין, כמו גם חומצות מרה וטריפסין, על מחסום הרירית המגן של הוושט. עם זאת, התפקיד המוביל לא ניתן לאינדיקטורים האבסולוטיים של המרכיבים האגרסיביים של תוכן הקיבה והתריסריון הנכנסים לוושט, אלא לירידה בפינוי ובהתנגדות של רירית הוושט.
פינוי ועמידות של רירית הוושט.
הוושט מצויד במנגנון יעיל להעלמת שינויים ברמת ה-pH התוך-וושט לצד החומצי. מנגנון הגנה זה מכונה פינוי הוושט ומוגדר כקצב הירידה של גירוי כימי מחלל הוושט. פינוי הוושט מסופק על ידי הפריסטלטיקה הפעילה של האיבר, כמו גם התכונות הבסיסיות של רוק וריר. ב-GERD, יש האטה בפינוי הוושט, הקשורה בעיקר להיחלשות הפריסטלטיקה של הוושט ומחסום האנטי-ריפלוקס.
ההתנגדות של רירית הוושט נובעת מגורמים טרום-אפיתליאליים, אפיתליאליים ופוסט-אפיתליאליים. הפגיעה באפיתל מתחילה כאשר יוני מימן וחומצות פפסין או מרה מתגברים על השכבה המימית המקיפה את הרירית, על שכבת ההגנה של ריר טרום אפיתל והפרשת ביקרבונט פעילה. התנגדות תאית ליוני מימן תלויה ברמה הנורמלית של pH תוך תאי (7.3-7.4). נמק מתרחש כאשר מנגנון זה מותש, ומוות תאים מתרחש עקב החמצה חדה שלהם. היווצרות של כיבים שטחיים קטנים מתנגדת לעלייה בתחלופת התאים עקב רבייה מוגברת של תאי הבסיס של רירית הוושט. אספקת דם רירית היא מנגנון הגנה פוסט אפיתל יעיל נגד תוקפנות חומצה.
מִיוּן
על פי הסיווג הבינלאומי של מחלות גרסה 10, GERD מסווג תחת K21 ומחולק ל-GERD עם דלקת הוושט (K21.0) וללא דלקת הוושט (K21.1).
לסיווג GERD, חומרת ה-RE היא בעלת חשיבות בסיסית.
בשנת 1994 אומץ סיווג בלוס אנג'לס, שהבחין בין השלבים האנדוסקופיים החיוביים והשליליים האנדוסקופיים של GERD. המונח "פגיעה בקרום הרירי של הוושט" החליף את המושגים "כיב" ו"שחיקה". אחד היתרונות של סיווג זה הוא קלות השימוש היחסית שלו בתרגול היומיומי. הומלץ להשתמש בסיווג לוס אנג'לס של RE בעת הערכת תוצאות הבדיקה האנדוסקופית (טבלה 1).
הסיווג של לוס אנג'לס אינו מספק את המאפיינים של סיבוכי RE (כיבים, היצרות, מטפלזיה). הסיווג של Savary-Miller (1978) ששונה על ידי Carisson וחב' נמצא כעת בשימוש נרחב יותר. (1996) המובא בטבלה 2.
מעניין הוא סיווג קליני ואנדוסקופי חדש, המחלק את GERD לשלוש קבוצות:
- לא שוחקת, הצורה הנפוצה ביותר (60% מכלל מקרי ה-GERD), הכוללת GERD ללא סימנים של דלקת בוושט ו-catarrhal RE;
- צורה שחיקה וכיבית (34%), כולל סיבוכיה: כיב והיצרות של הוושט;
- הוושט של בארט (6%) - מטפלזיה של אפיתל קשקשי שכבות לתוך אפיתל גלילי בקטע הדיסטלי כתוצאה מ-GERD (הבידוד של BE זה נובע מהעובדה שצורה זו של מטפלזיה נחשבת כמצב טרום סרטני).
מרפאה ואבחון
השלב הראשון של האבחון הוא סקר של המטופל. בין התסמינים של GERD, צרבת, גיהוקים חמוצים, תחושת צריבה באפיגסטריום ומאחורי עצם החזה, המופיעים לרוב לאחר אכילה, כאשר הגוף מוטה קדימה או בלילה, הם בעלי חשיבות עיקרית. הביטוי השני בשכיחותו של מחלה זו הוא כאב רטרוסטרנלי, אשר מקרין לאזור הבין-סקפולרי, הצוואר, הלסת התחתונה, מחצית החזה השמאלית ויכול לחקות אנגינה פקטוריס. לאבחנה מבדלת של תחילת הכאב, חשוב מה מעורר ועוצר אותם. כאבי הוושט מתאפיינים בקשר עם צריכת מזון, תנוחת הגוף והקלה על ידי נטילת מים מינרליים וסודה אלקליין.
ביטויים חוץ-ושטיים של המחלה כוללים תסמינים ריאתיים (שיעול, קוצר נשימה, המופיעים לעתים קרובות בשכיבה), תופעות אף-אוזן-גרון (צרידות, גרון יבש) וקיבה (שובע מהיר, נפיחות, בחילות, הקאות).
בדיקת רנטגן של הוושט יכולה לזהות חדירת ניגוד מהקיבה אל הוושט, לזהות בקע של פתח הוושט של הסרעפת, כיבים, היצרות וגידולים של הוושט.
לזיהוי טוב יותר של ריפלוקס קיבה-וופגי ובקע היאטלי, יש צורך לערוך מחקר פוליפוזיציוני כאשר המטופל נוטה קדימה במאמץ ושיעול, וכן בשכיבה על הגב תוך הורדת קצה הראש של הגו.
שיטה אמינה יותר לאיתור ריפלוקס גסטרו-ושט היא מדידת pH יומית (24 שעות) של הוושט, המאפשרת להעריך את תדירות, משך וחומרת הריפלוקס, השפעת תנוחת הגוף, צריכת מזון ותרופות עליו. חקר השינויים היומיומיים ב-pH ובפינוי הוושט מאפשר לזהות מקרים של ריפלוקס לפני התפתחות הוושט.
בשנים האחרונות נעשה שימוש בסינטיגרפיה של הוושט עם איזוטופ רדיואקטיבי של טכנטיום להערכת פינוי הוושט. עיכוב של האיזוטופ המתקבל בוושט במשך יותר מ-10 דקות מעיד על האטה בפינוי הוושט.
אסופגונומטריה - מדידת לחץ בוושט בעזרת בדיקות בלון מיוחד - יכולה לספק מידע רב ערך על ירידה בלחץ באזור ה-LES, הפרעות בפריסטלטיקה וטונוס הוושט. עם זאת, שיטה זו משמשת לעתים רחוקות בפרקטיקה הקלינית.
שיטת האבחון העיקרית ל-RE היא אנדוסקופית. בעזרת אנדוסקופיה ניתן לקבל אישור על הימצאות RE ולהעריך את חומרתו, לעקוב אחר ריפוי הנזק ברירית הוושט.
ביופסיה של הוושט עם בדיקה היסטולוגית לאחר מכן מתבצעת בעיקר כדי לאשר את נוכחות BE עם תמונה אנדוסקופית אופיינית, שכן BE ניתן לאמת רק היסטולוגית.
סיבוכים של ריפלוקס ושט
כיבים פפטי של הוושט נצפים ב-2-7% מהחולים עם GERD, ב-15% מהמקרים הכיבים מסובכים על ידי ניקוב, לרוב במדיאסטינום. איבוד דם חריף וכרוני בדרגות שונות מתרחש כמעט בכל החולים עם כיבים פפטי של הוושט, ודימום חמור מתרחש במחציתם.
שולחן 1.
סיווג RE של לוס אנג'לס
|
חומרת RE |
מאפיינים של שינויים |
| כיתה א' | נגע אחד או יותר של רירית הוושט באורך של לא יותר מ-5 מ"מ, מוגבל לקפל רירית אחד |
| כיתה ב | נגע אחד או יותר ברירית הוושט באורך של יותר מ-5 מ"מ, מוגבל על ידי קפלי רירית, והנגעים אינם משתרעים בין שני קפלים |
| כיתה ג' | נגע אחד או יותר ברירית הוושט באורך של יותר מ-5 מ"מ, מוגבל על ידי קפלי רירית, כאשר נגעים משתרעים בין שני קפלים אך מכסים פחות מ-75% מהיקף הוושט |
| כיתה ד' | פגיעה בקרום הרירי של הוושט, המכסה 75% או יותר מהיקפו |
שולחן 2.
סיווג RE לפי Savary-Miller שונה על ידי Carisson et al.
היצרות הוושט הופכת את המחלה ליציבה יותר: דיספאגיה מתקדמת, משקל הגוף יורד. היצרות בוושט מתרחשות בכ-10% מהחולים עם GERD. תסמינים קליניים של היצרות (דיספגיה) מופיעים כאשר לומן הוושט מצטמצם ל-2 ס"מ.
סיבוך רציני של GERD הוא הוושט של בארט, אשר מגביר בחדות (פי 30-40) את הסיכון לסרטן. PB מתגלה במהלך אנדוסקופיה ב-8-20% מהחולים עם GERD. השכיחות של PB באוכלוסייה הכללית נמוכה בהרבה ומסתכמת ב-350 לכל 100,000 אוכלוסייה. על פי הסטטיסטיקה הפתולוגית, על כל מקרה ידוע, ישנם 20 מקרים לא מוכרים. הגורם ל-BE הוא ריפלוקס של תוכן קיבה, ולכן BE נחשב כאחד הביטויים של GERD.
מנגנון היווצרות PB יכול להיות מיוצג כדלקמן. עם RE, שכבות פני השטח של האפיתל נפגעות תחילה, ואז יכול להיווצר פגם ברירית. הנזק ממריץ ייצור מקומי של גורמי גדילה, מה שמוביל לשגשוג מוגבר ולמטפלזיה של האפיתל.
מבחינה קלינית, PB מתבטא בסימפטומים הכלליים של RE ובסיבוכיו. בבדיקה אנדוסקופית, יש לחשוד ב-BE כאשר אפיתל מטפלסטי אדום בוהק בצורת בליטות דמויות אצבעות עולה מעל קו ה-Z (מעבר אנטומי של הוושט לקרדיה), ומונע את מקומו של האפיתל הקשקשי הוורוד החיוור האופייני לוושט. לפעמים, כתמים מרובים של אפיתל קשקשי יכולים להימשך ברירית המטאפלסטית - זהו מה שנקרא "סוג האיים" של המטאפלזיה. ייתכן שהקרום הרירי של הקטעים המונחים מעל לא ישתנה, או דלקת בוושט בחומרה משתנה.
אורז. אחד
אבחון של GERD לא טיפוסי עם ביטויים ריאתיים
מבחינה אנדוסקופית, מבחינים בין שני סוגים של PB:
- קטע קצר של PB - השכיחות של metaplasia היא פחות מ-3 ס"מ;
- מקטע ארוך של PB - השכיחות של מטאפלזיה היא יותר מ-3 ס"מ.
במחקר היסטולוגי של PB, אלמנטים משלושה סוגי בלוטות נמצאים במקום האפיתל הקשקשי השכבתי: חלקם דומים לפונדיק, אחרים ללב ואחרים למעי. עם אפיתל המעי ב-PB קשור סיכון גבוה להתמרה ממאירה. נכון להיום, כמעט כל החוקרים מאמינים שניתן לדבר על PB רק בנוכחות אפיתל מעי, שהסמן שלו הוא תאי גביע (סוג מיוחד של אפיתל מעי).
הערכה של מידת דיספלזיה אפיתל מטאפלסטית ב-BE וההבחנה שלה מהטרנספורמציה ממאירה הן משימות קשות. השיפוט הסופי לגבי ממאירות במקרים קשים מבחינה אבחנתית יכול להיעשות לאחר זיהוי של מוטציה בגן p53 מדכא הגידול.
ביטויים חוץ-ושטיים של GERD
ניתן להבחין בין התסמונות הבאות של ביטויים חוץ-ושטיים של GERD.
1. תסמיני אורו-לוע כוללים דלקת של הלוע האף ושקד תת-לשוני, התפתחות שחיקת אמייל השן, עששת, פריודונטיטיס, דלקת הלוע, תחושת גוש בגרון.
2. תסמינים אוזן גרון מתבטאים בדלקת גרון, כיבים, גרנולומות ופוליפים של קפלי הקול, דלקת אוזן תיכונה, אוטלגיה ונזלת.
3. תסמינים ברונכופולמונריים מאופיינים בברונכיטיס חוזרת כרונית, התפתחות של ברונכיאקטזיס, דלקת ריאות שאיפה, מורסות ריאות, דום נשימה התקפי בשינה והתקפי שיעול התקפי וכן אסטמה של הסימפונות.
4. כאבים בחזה הקשורים למחלת לב, המתבטאים בריפלקס אנגינה עם ריפלוקס של תוכן הקיבה לתוך הוושט.
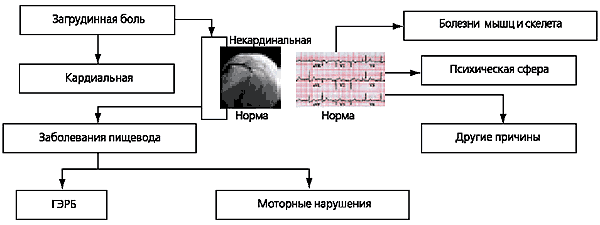
5. כאבי חזה שאינם קשורים למחלת לב (כאבי חזה שאינם לבביים) הם סיבוך שכיח של GERD הדורש טיפול הולם המבוסס על אבחנה מבדלת יסודית עם כאבי לב.
ביסוס הקשר בין מחלות סימפונות ריאה ו-GERD הוא בעל ערך קליני רב, שכן הוא מאפשר גישה חדשה לטיפול בהן.
איור 1 מציג את האלגוריתם לאבחון GERD לא טיפוסי עם ביטויים ריאתיים שהוצע על ידי האגודה האמריקאית לגסטרואנטרולוגיה. זה מבוסס על טיפול ניסוי עם PPIs, ואם מושגת השפעה חיובית, אז הקשר של מחלת נשימה כרונית עם GERD נחשב מוכח. טיפול נוסף צריך להיות מכוון למניעת ריפלוקס של תוכן קיבה לוושט וכניסה נוספת של ריפלוקס למערכת הסימפונות הריאה.
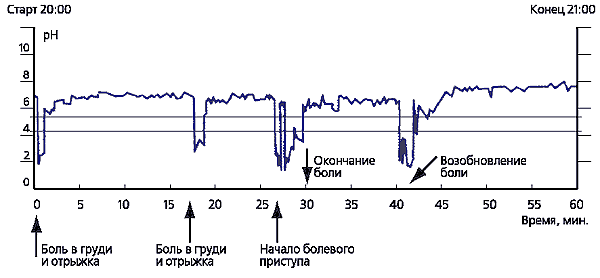
קשיים גדולים עשויים להתעורר באבחון מבדל של כאבים רטרוסטרנליים הקשורים למחלות לב (אנגינה פקטוריס, קרדיאלגיה) ומחלות אחרות הגורמות לכאבים רטרוסטרנליים. אלגוריתם האבחון הדיפרנציאלי מוצג באיור 2. ניטור pH של הוושט במשך 24 שעות יכול לעזור בזיהוי כאב רטרוסטרנל הקשור ל-GERD (איור 3).
יַחַס
מטרת הטיפול ב-GERD היא להעלים תלונות, לשפר את איכות החיים, להילחם ברפלוקס, לטפל בדלקת בוושט, למנוע או להעלים סיבוכים. טיפול ב-GERD הוא לעתים קרובות יותר שמרני מאשר כירורגי.
טיפול שמרניכולל:
- המלצות להקפדה על אורח חיים ותזונה מסוימים;
- טיפול תרופתי: נוגדי חומצה, תרופות נוגדות הפרשה (חוסמי קולטני H2 ומעכבי משאבת פרוטון), פרוקינטיקה.
פותחו הכללים הבסיסיים הבאים, שעל המטופל להקפיד עליהם כל הזמן, ללא קשר לחומרת ה-RE:
- לאחר האכילה, הימנעו מלהתכופף קדימה ואל תשכבו;
- לישון עם קצה ראש המיטה מורם;
- אין ללבוש בגדים צמודים וחגורות צמודות, מחוכים, תחבושות, מה שמוביל לעלייה בלחץ התוך בטני;
- להימנע מארוחות גדולות; אל תאכל בלילה; הגבלת צריכת מזונות הגורמים לירידה בלחץ LES ובעלי השפעה מרגיזה (שומנים, אלכוהול, קפה, שוקולד, פירות הדר);
- תפסיק לעשן;
- להפחית את משקל הגוף בהשמנת יתר;
- הימנעו מנטילת תרופות הגורמות לרפלוקס (אנטיכולינרגיות, נוגדי עוויתות, תרופות הרגעה, תרופות הרגעה, מעכבי תעלות סידן, חוסמי p, תיאופילין, פרוסטגלנדינים, ניטרטים).
סותרי חומצה.
מטרת הטיפול בסותרי חומצה היא להפחית את התוקפנות החומצית-פרוטאוליטית של מיץ קיבה. על ידי הגדלת רמת ה-pH תוך קיבה, תרופות אלו מבטלות את ההשפעה הפתוגנית של חומצה הידרוכלורית ופפסין על רירית הוושט. ארסנל סותרי החומצה המודרניים הגיע לגודל מרשים. כיום, הם מיוצרים, ככלל, בצורה של תכשירים מורכבים, המבוססים על אלומיניום הידרוקסיד, מגנזיום הידרוקסיד או מגנזיום ביקרבונט, שאינם נספגים במערכת העיכול. נוגדי חומצה נרשמים 3 פעמים ביום 40-60 דקות לאחר הארוחות, כאשר לרוב מתרחשת צרבת, ובלילה. מומלץ להקפיד על הכלל הבא: יש להפסיק כל התקף של כאב וצרבת, שכן תסמינים אלו מעידים על פגיעה מתקדמת ברירית הוושט.
תרופות נוגדות הפרשה.
טיפול אנטי-הפרשי עבור GERD מתבצע כדי להפחית את ההשפעה המזיקה של תכולת קיבה חומצית על רירית הוושט בריפלוקס גסטרווושטי. חוסמי קולטני H2 (רניטידין, פמוטידין) מצאו שימוש נרחב ב-EC. בעת שימוש בתרופות אלו, האגרסיביות של תכולת הקיבה המוזרקת פוחתת באופן משמעותי, מה שתורם להקלה על התהליך הדלקתי והשוחק-כיב ברירית הוושט. Ranitidine נקבע פעם אחת בלילה במינון יומי של 300 מ"ג או 150 מ"ג 2 פעמים ביום; פמוטידין משמש פעם אחת במינון של 40 מ"ג או 20 מ"ג 2 פעמים ביום.
אורז. 2.
אבחנה מבדלת של כאב רטרוסטרנל
אורז. 3.
פרקים של כאבים חוזרים בחזה נמצאים בקורלציה עם אפיזודות של ריפלוקס עם pH<4 (В. Д. Пасечников, 2000).
בשנים האחרונות הופיעו תרופות נוגדות הפרשה חדשות ביסודו - מעכבי H +, K + -ATPase(PPI - אומפרזול, לנסופרזול, רבפרזול, אזומפרזול). על ידי עיכוב משאבת הפרוטונים, הם מספקים דיכוי בולט וממושך של הפרשת חומצת קיבה. PPIs יעילים במיוחד בוושט פפטי שחיקתי-כיבית, ומספקים ריפוי של האזורים הפגועים ב-90-96% מהמקרים לאחר 6-8 שבועות של טיפול.
אומפרזול מצאה את היישום הרחב ביותר בארצנו. במונחים של אפקט אנטי-הפרשי, תרופה זו עדיפה על חוסמי קולטן H2. מינון אומפרזול: 20 מ"ג פעמיים ביום או 40 מ"ג בערב.
בשנים האחרונות, נעשה שימוש נרחב ב-PPI חדשים, rabeprazole ו-esomeprazole (Nexium), בפרקטיקה הקלינית.
Rabeprazole הופך מהר יותר מאשר PPIs אחרים לצורה הפעילה (sulfanilamide). בשל כך, כבר ביום הראשון של נטילת הרבפרזול, ביטוי קליני כזה של GERD כמו צרבת פוחת או נעלם לחלוטין.
עניין ניכר הוא PPI חדש - esomeprazole (Nexium), שהוא תוצר של טכנולוגיה מיוחדת. כידוע, סטריאואיזומרים (חומרים שלמולקולות שלהם יש אותו רצף של קשרים כימיים של אטומים, אך סידור שונה של אטומים אלו ביחס זה לזה במרחב) יכולים להיות שונים בפעילות הביולוגית. זוגות של איזומרים אופטיים שהם תמונות מראה זה של זה) מסומנים כ-R (מלטינית rectus - ישר או rota dexterior - גלגל ימני, בכיוון השעון) ו-S (מרושע - שמאלה או נגד כיוון השעון).
Esomeprazole (Nexium) הוא ה-S-איזומר של אומפרזול והוא כיום ה-PPI הראשון והיחיד שהוא איזומר אופטי טהור. ידוע שאיזומרי S של PPI אחרים עדיפים בפרמטרים פרמקוקינטיים על פני איזומרי R שלהם ובהתאם לתערובות גזעמיות, שהן כיום תרופות קיימות בקבוצה זו (אומפרזול, לנסופרזול, פנטופרזול, רבפרזול). עד כה רק אומפרזול הצליח ליצור איזומר S יציב. מחקרים במתנדבים בריאים הראו כי אזומפרזול יציב מבחינה אופטית בכל צורת מינון - הן לשימוש פומי והן לווריד.
הפינוי של אזומפרזול נמוך מזה של אומפרזול והאיזומר R. התוצאה של זה היא זמינות ביולוגית גבוהה יותר של אזומפרזול בהשוואה לאומפרזול. במילים אחרות, חלק גדול מכל מנה של esomeprazole נשאר בזרם הדם לאחר חילוף החומרים במעבר הראשון. כך עולה כמות התרופה המעכבת את משאבת הפרוטונים של תא הפריאטלי של הקיבה.
ההשפעה האנטי-הפרשה של esomeprazole תלויה במינון; היא מתגברת במהלך הימים הראשונים למתן [11]. הפעולה של esomeprazole מתרחשת שעה אחת לאחר מתן פומי במינון של 20 או 40 מ"ג. עם מתן יומי של התרופה במשך 5 ימים במינון של 20 מ"ג פעם ביום, ריכוז החומצה המרבי הממוצע לאחר גירוי עם פנטגאסטרין מופחת ב-90% (המדידה בוצעה 6-7 שעות לאחר המנה האחרונה של התרופה ). בחולים עם GERD סימפטומטי, רמת ה-pH תוך קיבה במהלך ניטור יומי לאחר 5 ימים של נטילת esomeprazole במינונים של 20 ו-40 מ"ג נשארה מעל 4 למשך ממוצע של 13 ו-17 שעות, בהתאמה. בקרב חולים הנוטלים esomeprazole 20 מ"ג ליום, שמירה על רמת pH מעל 4 במשך 8, 12 ו-16 שעות הושגה ב-76%, 54% ו-24% מהמקרים, בהתאמה. עבור 40 מ"ג אזומפרזול, יחס זה היה 97%, 92% ו-56%, בהתאמה (p<0,0001) .
מרכיב חשוב המבטיח את היציבות הגבוהה של הפעולה האנטי-הפרשה של esomeprazole הוא חילוף החומרים הצפוי ביותר שלו. Esomeprazole מספק יציבות גדולה פי 2 של אינדיקטור כזה כמו שונות אינדיבידואלית בדיכוי הפרשת הקיבה המעוררת על ידי פנטגאסטרין מאשר אומפרזול במינון שווה ערך.
היעילות של esomeprazole ב-GERD נחקרה במספר ניסויים אקראיים, כפול סמיות, רב-מרכזיים. בשני מחקרים גדולים שכללו יותר מ-4000 חולי GERD שלא נדבקו בהליקובקטר פילורי, esomeprazole במינון יומי של 20 או 40 מ"ג היה יעיל יותר בריפוי דלקת בוושט שחיקתית מאשר אומפרזול במינון של 20 מ"ג. בשני המחקרים, esomeprazole היה עדיף באופן משמעותי על אומפרזול לאחר 4 שבועות ו-8 שבועות של טיפול.
הקלה מלאה של צרבת (היעדרות במשך 7 ימים רצופים) בקבוצה של 1960 חולי GERD הושגה גם עם esomeprazole 40 מ"ג ליום אצל יותר חולים מאשר עם אומפרזול, כמו ביום 1 של המינון (30% לעומת 22% , R<0,001), так и к 28 дню (74% против 67%, р <0,001) . Аналогичные результаты были получены и в другом, большем по объему (п = 2425) исследовании (р <0,005) . В обоих исследованиях было показано преимущество эзомепразола над омепразолом (в эквивалентных дозах) как по среднему числу дней до наступления полного купирования изжоги, так и по суммарному проценту дней и ночей без изжоги в течение всего периода лечения. Еще в одном исследовании, включавшем 4736 больных эрозивным эзофагитом, эзомепразол в дозе 40 мг/сут достоверно превосходил омепразол в дозе 20 мг/сут по проценту ночей без изжоги (88,1%, доверительный интервал - 87,9-89,0; против 85,1%, доверительный интервал 84,2-85,9; р <0,0001) .Таким образом, наряду с известными клиническими показателями эффективности лечения ГЭРБ, указанные дополнительные критерии позволяют заключить, что эзомепразол объективно превосходит омепразол при лечении ГЭРБ. Столь высокая клиническая эффективность эзомепразола существенно повышает и его затратную эффективность. Так, например, среднее число дней до полного купирования изжоги при использовании эзомепразола в дозе 40 мг/сут составляло 5 дней, а оме-празола в дозе 20 мг/сут - 9 дней . При этом важно отметить, что омепразол в течение многих лет являлся золотым стандартом в лечении ГЭРБ, превосходя по клиническим критериям эффективности все другие ИПП, о чем свидетельствует анализ результатов более чем 150 сравнительных исследований .
Esomeprazole נחקר גם כתרופה תחזוקה עבור GERD. שני מחקרים כפול-סמיות, מבוקרי פלצבו, שכללו יותר מ-300 חולי GERD עם דלקת ושט שהחלימה, העריכו שלוש מנות של esomeprazole (10, 20 ו-40 מ"ג ליום) שניתנו במשך 6 חודשים.
בכל המינונים שנבדקו, esomeprazole היה עדיף משמעותית על פלצבו, אך היחס הטוב ביותר בין מינון/יעילות לטיפול תחזוקה נמצא 20 מ"ג ליום. ישנם נתונים שפורסמו על היעילות של מינון תחזוקה של esomeprazole 40 מ"ג ליום, הניתנת ל-808 חולים עם GERD: הפוגה לאחר 6 ו-12 חודשים נשמרה ב-93% ו-89.4% מהחולים, בהתאמה.
התכונות הייחודיות של esomeprazole אפשרו גישה חדשה לחלוטין לטיפול ארוך טווח ב-GERD - טיפול לפי דרישה, שיעילותו נחקרה בשני מחקרים עיוורים, מבוקרי פלצבו של 6 חודשים, שכללו 721 ו-342 מטופלים עם GERD, בהתאמה. Esomeprazole שימש במינונים של 40 מ"ג ו-20 מ"ג. במקרה של הופעת תסמיני המחלה, הותר לחולים להשתמש במנה אחת (טבליה) ליום ללא יותר, ואם התסמינים לא פסקו, אז הם הורשו ליטול נוגדי חומצה. בסיכומו של דבר, התברר שבממוצע, החולים נטלו אזומפרזול (ללא קשר למינון) פעם אחת תוך 3 ימים, בעוד ששליטה לא מספקת בתסמינים (צרבת) צוינה רק על ידי 9% מהחולים שקיבלו 40 מ"ג של אזומפרזול, 5 % - 20 מ"ג ו-36% - פלצבו (עמ'<0,0001). Число больных, вынужденных дополнительно принимать антациды, оказалось в группе плацебо в 2 раза большим, чем в пациентов, получавших любую из дозировок эзомепразола .
לפיכך, מחקרים קליניים מצביעים באופן משכנע על כך ש-esomeprazole הוא טיפול מבטיח ל-GERD, הן בצורות החמורות ביותר שלו (דלקת בוושט שחיקתית) והן במחלת ריפלוקס לא שוחקת.
פרוקינטיקה.
לנציגים של קבוצה זו של חומרים רפואיים יש אפקט אנטי-ריפלוקס, וגם משפרים את שחרור אצטילכולין במערכת העיכול, וממריצים את התנועתיות של הקיבה, המעי הדק והוושט. הם מגבירים את הטון של ה-LES, מאיצים את הפינוי מהקיבה, משפיעים לטובה על פינוי הוושט ומפחיתים את הריפלוקס הקיבה-וושטי.
דומפרידון, שהוא אנטגוניסט לקולטן דופמין היקפי, משמש בדרך כלל כפרוקינטיקה ב-EC. דומפרידון רושמים 10 מ"ג (טבליה אחת) 3 פעמים ביום 15-20 דקות לפני הארוחות.
ב-EC הנגרם על ידי ריפלוקס של תכולת תריסריון (בעיקר חומצות מרה) לתוך הוושט, הנצפה בדרך כלל בכוללית, מושגת השפעה טובה כאשר נוטלים חומצת מרה ursode-oxycholic לא רעילה במינון של 5 מ"ג/ק"ג ליום במשך 6-8 חודשים.
בחירת טקטיקות הטיפול.
כאשר בוחרים את הטיפול ב-GERD בשלב של RE שחיקתי-כיב, יש לזכור שבמקרים אלו טיפול אינו משימה קלה. ריפוי של פגם ברירית מתרחש בממוצע:
- 3-4 שבועות עבור כיב תריסריון;
- במשך 4-6 שבועות עם כיב קיבה;
- למשך 8-12 שבועות עם נגעים שחוקים וכיבים של הוושט.
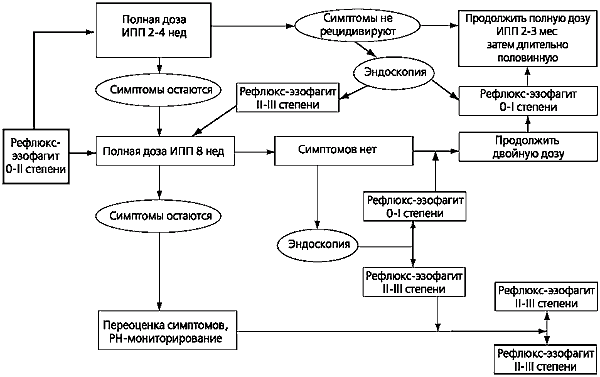
נכון לעכשיו, פותחה תכנית טיפול מדורגת בהתאם לחומרת ה-RE. לפי סכימה זו, מומלץ להתחיל טיפול במינון מלא של PPI כבר בדרגה EC 0 ו-I, אם כי מותר גם שימוש בחוסמי H2 בשילוב עם פרוקינטיקה (איור 4).
משטר הטיפול בחולים עם EC חמור (שלב II-III) מוצג באיור 5. המוזרות של משטר זה היא מחזורי טיפול ארוכים יותר ומינוי (במידת הצורך) של מינונים גבוהים של PPIs. בהיעדר השפעת טיפול שמרני בחולים מקטגוריה זו, לעיתים קרובות יש צורך להעלות את השאלה של ניתוח אנטי-ריפלוקס. כדאי לדון בכדאיות הטיפול הניתוחי גם במקרה של סיבוכי RE שאינם ניתנים לטיפול תרופתי.
כִּירוּרגִיָה.
מטרת הניתוחים שמטרתם ביטול ריפלוקס היא להחזיר את התפקוד התקין של הלב.
אינדיקציות לטיפול כירורגי: 1) כישלון טיפול שמרני; 2) סיבוכים של GERD (היצרות, דימום חוזר); 3) דלקת ריאות בשאיפה תכופה; 4) PB (בגלל הסכנה לממאירות). לעתים קרובות במיוחד, אינדיקציות לניתוח מתרחשות כאשר GERD משולב עם בקע של פתח הוושט של הסרעפת.
הסוג העיקרי של הניתוח לרפלוקס ושט הוא פונדופליקציית ניסן. כיום, שיטות פונדופליקציה המבוצעות באמצעות לפרוסקופ מפותחות ומיושמות. היתרונות של פונדופליקציה לפרוסקופית הם שיעורים נמוכים משמעותית של תמותה לאחר ניתוח ושיקום מהיר של החולים.
נכון לעכשיו, ב-PB נעשה שימוש בטכניקות האנדוסקופיות הבאות כדי להשפיע על המוקדים של מטפלזיה לא מלאה של המעי ודיספלסיה אפיתלית חמורה:
- הרס לייזר, קרישה עם פלזמה של ארגון;
- אלקטרוקואגולציה רב קוטבית;
- הרס פוטודינמי (תרופות רגישות לצילום ניתנות 48-72 שעות לפני ההליך, ואז הם מטופלים בלייזר);
- כריתה מקומית אנדוסקופית של רירית הוושט.
כל השיטות הנ"ל להשפעה על מוקדי מטפלזיה משמשות על רקע השימוש ב-PPI המדכאים הפרשה ופרוקינטיקה המפחיתה ריפלוקס גסטרוו-ופגאלי.
מניעה ובדיקה רפואית
בשל המופע הנרחב של GERD, המוביל לירידה באיכות החיים, והסיכון לסיבוכים בצורות קשות של RE, מניעת מחלה זו היא משימה דחופה מאוד.
המטרה של המניעה הראשונית של GERD היא למנוע את התפתחות המחלה. מניעה ראשונית כוללת את ההמלצות הבאות:
- שמירה על אורח חיים בריא (הפסקת עישון ושתיית משקאות אלכוהוליים חזקים);
- תזונה רציונלית (הימנעו מארוחות גדולות, אל תאכלו בלילה, הגבל את צריכת המזון החריף והחם מאוד;
- ירידה במשקל בהשמנת יתר;
- רק על פי אינדיקציות קפדניות, יש ליטול תרופות הגורמות לרפלוקס (אנטיכולינרגיות, נוגדי עוויתות, תרופות הרגעה, תרופות הרגעה, מעכבי תעלות סידן, חוסמי B, פרוסטגלנדינים, חנקות) ופוגעות בקרום הרירי (תרופות נוגדות דלקת לא סטרואידיות).
אורז. ארבע.
בחירת הטיפול בחולים עם דרגות שליליות אנדוסקופיות או קלות (0-1) של ריפלוקס ושט

אורז. 5.
בחירת הטיפול בחולים עם דרגות חמורות (II-III) של ריפלוקס ושט
המטרה של מניעה משנית של GERD היא להפחית את תדירות ההתקפים ולמנוע את התקדמות המחלה. מרכיב חובה במניעה שניונית הוא שמירה על ההמלצות לעיל למניעה ראשונית. מניעה משנית של תרופות תלויה במידה רבה בחומרת ה-RE.
"טיפול לפי דרישה" משמש למניעת החמרות בהעדר דלקת בוושט או דלקת בוושט קלה (דרגת RE 0-1). יש לעצור כל התקף של כאב וצרבת, שכן זהו אות לחמצה פתולוגית של הוושט, התורמת לנזק מתקדם לקרום הרירי שלו. דלקת ושט חמורה (במיוחד דרגת EC III-IV) דורשת טיפול תחזוקה ארוך טווח, לעיתים קבוע עם PPIs או חוסמי קולטן H 2 בשילוב עם פרוקינטיקה.
הקריטריונים למניעה שניונית מוצלחת נחשבים לירידה במספר החמרות המחלה, היעדר התקדמות, ירידה בחומרת ה-RE ומניעת סיבוכים.
מטופלים עם GERD בנוכחות סימנים אנדוסקופיים של RE זקוקים להסתכלות רפואית עם בקרה אנדוסקופית לפחות אחת ל-2-3 שנים.
יש להקצות קבוצה מיוחדת לחולים שאובחנו עם PB. רצוי לבצע בקרה אנדוסקופית עם ביופסיה ממוקדת של רירית הוושט מאזור האפיתל שעבר שינוי חזותי מדי שנה (אך לפחות פעם בשנה), אם לא הייתה דיספלזיה במחקר הקודם. כאשר האחרון מזוהה, יש לבצע בקרה אנדוסקופית לעתים קרובות יותר כדי לא לפספס את רגע הגידול הממאיר. נוכחות של דיספלזיה בדרגה נמוכה ב-BE מצריכה אנדוסקופיה עם ביופסיה כל 6 חודשים, ודיספלסיה חמורה לאחר 3 חודשים. בחולים עם דיספלזיה חמורה מאומתת, יש לשקול טיפול כירורגי.
סִפְרוּת
1. Dean BB, CrawleyJA, SchmittCM, Wong], של האדם 11. נטל המחלה של מחלת ריפלוקס גסטרו-וושט: השפעה על פרודוקטיביות העבודה. Aliment Pharmacol Ther2003 15 במאי; 17:1309-17.
2. DentJ, Jones R, Kahrilas P, Talley N1. ניהול מחלת ריפלוקס גסטרו-וושט בתרגול כללי. BMJ 2001;322:344-7.
3. GalmicheJP, LetessierE, Scarpignato C. טיפול במחלת ריפלוקס גסטרו-וושט במבוגרים. BMJ 199S;316:1720-3.
4. Kahrilas P.I. מחלת ריפלוקס קיבה ושט. JAMA 1996:276:933-3.
5. Salvatore S, Vandenplas Y. מחלת ריפלוקס גסטרו-וושט והפרעות תנועתיות. Best Practice Res Clin Gastroenterol 2003:17:163-79.
6. Stanghellini V. ניהול של מחלת ריפלוקס גסטרו-וופגיאלית. סמים היום (חשוף) 2003;39(תוספת א):15-20.
7. Arimori K, Yasuda K, Katsuki H, Nakano M. הבדלים פרמקוקינטיים בין אננטיומרים Lansoprazole בחולדות. J Pharm Pharmacol 1998:50:1241-5.
8 Tanaka M, Ohkubo T, Otani K, et al. פרמקוקינטיקה סטריאו-סלקטיבית של פנטופרה-זול, מעכב משאבת פרוטונים, במטבוליזרים נרחבים ועניים של S-mephenytoin. Clin Pharmacol Ther 2001:69:108-13.
9. Abelo A, Andersson TV, Bredberg U, et al. מטבוליזם סטריאו-סלקטיבי על ידי אנזימי CYP של כבד אנושי של בנזימידאזול מוחלף. Drug Metab Dispos 2000:28:58-64.
10. Hassan-Alin M, Andersson T, Bredberg E, Rohss K. Pharmacokinetics of esomeprazole after oral oral
ומתן תוך ורידי של מנות בודדות וחוזרות לנבדקים בריאים. Eur 1 Clin Pharmacol 2000:56:665-70.
11. Andersson T, Bredberg E, Hassan-Alin M. פרמקוקינטיקה ופרמקודינמיקה של esomeprazole, ה-S-isomer של omeprazole. Aliment Pharmacol Ther 2001:15:1563-9.
12. Lind T, Rydberg L, Kyleback A, et al. Esomeprazole מספק בקרת חומצה משופרת לעומת אומפרזול בחולים עם תסמינים של מחלת ריפלוקס גסטרו-וושט. Aliment Pharmacol Ther 2000:14:861-7.
13. Andersson T, Rohss K, Hassan-Alin M. Pharmacokinetics (PK) ויחס מינון-תגובה של esomeprazole (E). גסטרואנטרולוגיה 2000:118 (תוספת 2):A1210.
14. Kahrilas PI, Falk GW, Johnson DA, et al. Esomeprazole משפר את הריפוי ואת פתרון הסימפטומים בהשוואה לאומפרזול בחולי ריפלוקס esophagitis: ניסוי אקראי מבוקר. חוקרי מחקר ה-Esomeprazole. Aliment Pharmacol Ther 2000:14:1249-58.
15. RichterJE, Kahrilas PJ, JohansonJ, et al. יעילות ובטיחות של אזומפרזול בהשוואה לאומפרזול בחולי GERD עם דלקת בוושט שחיקה: ניסוי אקראי מבוקר. Am 1 Gastroenterol 2001:96:656-65.
16. Vakil NB, Katz PO, Hwang C, et al. צרבת לילית נדירה בחולים עם דלקת בוושט שחיקתית שטופלו באזומפרזול. גסטרואנטרולוגיה 2001:120:abstract 2250.
17. Kromer W, Horbach S, Luhmann R. יעילות יחסית של מעכבי משאבת פרוטונים בקיבה: שלהם
בסיס קליני ותרופתי. פרמקולוגיה 1999: 59:57-77.
18. Johnson DA, Benjamin SB, Vakil NB, et al. Esomeprazole פעם ביום במשך 6 חודשים הוא טיפול יעיל לשמירה על דלקת שחיקת נרפאת ולשליטה בסימפטומים של מחלת ריפלוקס קיבה ושט: מחקר אקראי, כפול סמיות, מבוקר פלצבו של יעילות ובטיחות. Am 1 Gastroenterol 2001:96:27-34.
19. Vakil NB, Shaker R, Johnson DA, et al. מעכב משאבת הפרוטונים החדש esomeprazole יעיל כטיפול תחזוקה בחולי GERD עם דלקת בוושט שחיקה שהחלימה: מחקר אקראי, כפול סמיות, מבוקר פלצבו של יעילות ובטיחות של 6 חודשים. Aliment Pharmacol Ther 2001:15:927-35.
20. Maton P N, Vakil N B, Levine JG, et al. יעילות ויעילות של טיפול ארוך טווח באזומפרזול בחולים עם דלקת בוושט שחיקתית שהחלימה. סמים סאפ 2001:24:625-35.
21. Talley N1, Venables TL, Green JBR. Esomeprazole 40 מ"ג ו-20 מ"ג יעילים בטיפול ב-lomg-tenn של חולים עם GERD שלילי לאנדוסקופיה: ניסוי מבוקר פלצבו של טיפול לפי דרישה למשך 6 חודשים. גסטרואנטרולוגיה 2000:118:A658.
22. Talley N1, Lauritsen K, Tunturi-Hihnala H, et al. Esomeprazole 20 מ"ג שומר על בקרת סימפטומים במחלת ריפלוקס גסטרו-וושט שלילית באנדוסקופיה: ניסוי מבוקר של טיפול "על פי דרישה" למשך 6 חודשים. Aliment Pharmacol Ther 2001:15:347-54.
כיצד מאבחנים GERD?
1) תסמינים ותגובה לטיפול
סימן נפוץ ל-GERD הוא נוכחות הסימפטום האופייני, צרבת. ברוב המקרים, צרבת מתוארת כתחושת צריבה באזור החזה, המופיעה בעיקר לאחר אכילה, ולעיתים מחמירה כאשר אדם נמצא במצב אופקי. כדי לאשר את האבחנה, מומחים מטפלים לעתים קרובות בחולים עם תרופות לדיכוי ייצור חומצת הקיבה. אם הצרבת פוחתת, ניתן לראות באבחנה של GERD מאושרת.
עם זאת, יש בעיות בגישה זו, בעיקר משום שגישה זו אינה כוללת מחקרים אבחוניים. מטופלים שמצבם דומה מאוד למצבו של חולה עם GERD, כגון כיב תריסריון או כיב קיבה, עשויה להיות גם תגובה לטיפול כזה. במצב זה, יש לשלול כיב פפטי. לדוגמה, זיהום בהליקובקטר פילורי או תרופות נוגדות דלקת לא סטרואידליות (כגון איבופרופן) עלול לגרום לכיבים, ויש לטפל בחולים עם מצב זה בצורה שונה מאלה עם GERD.
יתרה מכך, כמו בכל סוג של טיפול, ישנה אפקט פלצבו של 20%, כלומר 20% מהמטופלים יגיבו לכל תרופה או טיפול. המשמעות היא שב-20% מהחולים שהתסמינים שלהם נגרמו ממחלות אחרות, התסמינים משתפרים לאחר טיפול ב-GERD. לפיכך, בהתבסס על תגובתם לטיפול, חולים כאלה ימשיכו בטיפול ב-GERD גם אם אין להם GERD. יתר על כן, הגורם לתסמינים כאלה לא יופיע בעתיד.
2) אנדוסקופיה
אנדוסקופיה של מערכת העיכול העליונה (esophagogastroduodenoscopy או EFGDS) היא הדרך המקובלת לאבחון GERD. EFGDS הוא הליך שבו צינור עם מערכת אופטית לצפייה נבלע על ידי המטופל. ככל שהצינור מתקדם לכיוון מערכת העיכול התחתונה, ניתן לבדוק את רירית הוושט, הקיבה והתריסריון.
הוושט של רוב החולים עם תסמיני ריפלוקס נראה תקין לחלוטין. לכן, עבור רוב החולים, אנדוסקופיה לא תעזור באבחון של GERD. עם זאת, לפעמים רירית הוושט נראית דלקתית (נוכחות של דלקת הוושט). יתרה מכך, אם יש שחיקות (קרעים רדודים ברירית הוושט) או כיבים (קרעים עמוקים יותר), ניתן לבצע את האבחנה של GERD בוודאות. אנדוסקופיה יכולה גם לחשוף כמה סיבוכים של GERD, במיוחד כיבים, היצרות, ושט של בארט. אתה יכול גם לעשות ביופסיה.
לבסוף, ניתן לזהות פתולוגיות אחרות שעלולות לגרום לתסמינים דומים ל-GERD (למשל, כיבים, דלקת, סרטן קיבה או תריסריון).
3) ביופסיה
ביופסיה של הוושט, המתקבלת באמצעות אנדוסקופ, נחשבת אינפורמטיבית מאוד באבחון של GERD. ביופסיה חשובה באבחון גידולים סרטניים או בזיהוי מקרים של דלקת בוושט שאינה קשורה לרפלוקס חומצי, כגון זיהומים של הוושט. יתרה מכך, ביופסיה היא הדרך היחידה לזהות שינויים תאיים בוושט של בארט. לאחרונה הוצע שאפילו בחולי GERD שהוושט שלהם נראה תקין במבט ראשון, ביופסיה תראה שינויים תאיים.
4) לימודי רנטגן
לפני הופעת האנדוסקופיה, צילום רנטגן של הוושט (שנקרא ושט) היה הדרך היחידה לאבחן GERD. לחולים ניתן בריום (חומר ניגוד) ולאחר מכן נלקח צילום רנטגן של הוושט המלא בבריום. הבעיה עם הוושט הייתה שזו הייתה בדיקה לא מגיבה באבחון של GERD. המשמעות היא שהוושט לא הצליח לזהות סימנים של GERD בחולים רבים, מכיוון שרירית הוושט בחולים כאלה נפגעה קלות או לא נפגעה כלל. צילומי רנטגן גילו רק סיבוכים נדירים של GERD, כגון כיבים והיצרות. עם הזמן, צילומי רנטגן נזנחו והפסיקו להשתמש באבחון של GERD, למרות העובדה שעדיין ניתן להשתמש בהם, יחד עם אנדוסקופיה, לאיתור סיבוכים.
מחלת ריפלוקס גסטרו-ושטי היא תהליך פתולוגי הנובע מהידרדרות התפקוד המוטורי של מערכת העיכול העליונה. זה מתרחש כתוצאה מרפלוקס - ריפלוקס חוזר קבוע של תכולת הקיבה או התריסריון לתוך הוושט, וכתוצאה מכך פגיעה בקרום הרירי של הוושט, ונזק לאיברים שמעל (גרון, לוע, קנה הנשימה, הסמפונות) עלול להתרחש גם. מהי מחלה זו, מהם הגורמים והתסמינים, כמו גם הטיפול ב-GERD - נשקול במאמר זה.
GERD - מה זה?
GERD (מחלת ריפלוקס גסטרו-וושט) היא ריפלוקס של תוכן הקיבה (מערכת העיכול) לתוך לומן הוושט. ריפלוקס נקרא פיזיולוגי אם הוא מופיע מיד לאחר האכילה ואינו גורם לאי נוחות ברורה לאדם. זוהי תופעה פיזיולוגית נורמלית, אם היא מתרחשת מדי פעם לאחר אכילה ואינה מלווה בתחושות סובייקטיביות לא נעימות.
אבל אם יש הרבה גבס כאלה והם מלווים בדלקת או פגיעה בקרום הרירי של הוושט, תסמינים חוץ-ושטיים, אז זו כבר מחלה.
GERD מופיע בכל קבוצות הגיל, בשני המינים, כולל ילדים; השכיחות עולה עם הגיל.
מִיוּן

ישנן שתי צורות עיקריות של מחלת ריפלוקס קיבה ושט:
- מחלת ריפלוקס לא שוחקת (שלילית אנדוסקופית) (NERD) - מופיעה ב-70% מהמקרים;
- (RE) - שכיחות ההתרחשות היא כ-30% מסך אבחנות ה-GERD.
מומחים מבחינים בין ארבע דרגות של ריפלוקס בוושט:
- תבוסה לינארית- ישנם אזורים נפרדים של דלקת של הרירית ומוקדי שחיקה על פני השטח שלה.
- תרוקן תבוסה- התהליך השלילי מתפשט למשטח גדול עקב מיזוג של מספר מוקדים לאזורים דלקתיים מתמשכים, אך לא כל שטח הרירית עדיין מכוסה על ידי הנגע.
- נגע מעגלי- אזורי דלקת ומוקדי שחיקה מכסים את כל פני השטח הפנימיים של הוושט.
- נגע היצרות- על רקע נגע שלם של המשטח הפנימי של הוושט, כבר מתרחשים סיבוכים.
הסיבות
המצע הפתוגנטי העיקרי להתפתחות מחלת ריפלוקס קיבה-ושטי הוא למעשה ריפלוקס גסטרו-ושטי, כלומר, ריפלוקס מדרדר של תכולת הקיבה אל הוושט. ריפלוקס מתפתח לרוב עקב חדלות הפירעון של הסוגר הנמצא בגבול הוושט והקיבה.

הגורמים הבאים תורמים להתפתחות המחלה:
- ירידה ביכולת התפקודית של הסוגר התחתון של הוושט (לדוגמה, עקב דה-מבנה של הוושט עם בקע של החלק הוושט של הסרעפת);
- התכונות המזיקות של תכולת מערכת העיכול (בשל התוכן של חומצה הידרוכלורית, כמו גם פפסין, חומצות מרה);
- הפרות של שחרור הקיבה;
- לחץ תוך בטני מוגבר;
- הֵרָיוֹן;
- לעשן;
- משקל עודף;
- ירידה בפינוי של הוושט (לדוגמה, עקב ירידה בהשפעה המנטרלת של הרוק, כמו גם ביקרבונטים של ריר הוושט);
- נטילת תרופות המפחיתות את טונוס השרירים החלקים (חוסמי תעלות סידן, אגוניסטים בטא אדרנרגיים, תרופות נוגדות עוויתות, חנקות, תרופות אנטיכולינרגיות M, תכשירים המכילים אנזימים מרה).
גורמים התורמים להתפתחות GERD הם:
- הפרות של הפונקציות המוטוריות של מערכת העיכול העליונה,
- מצבי יתר חומציים,
- תפקוד מגן מופחת של הקרום הרירי של הוושט.
תסמינים של מחלת ריפלוקס קיבה ושט
ברגע בוושט, תכולת הקיבה (מזון, חומצה הידרוכלורית, אנזימי עיכול) מגרה את הקרום הרירי, מה שמוביל להתפתחות דלקת.

הסימפטומים העיקריים של ריפלוקס קיבה ושט הם כדלקמן:
- צַרֶבֶת;
- חומצה וגז גיהוקים;
- כאב גרון חריף;
- אי נוחות בבטן;
- לחץ המתרחש לאחר אכילה, אשר עולה לאחר אכילת מזון המקדם את ייצור המרה וחומצה.
בנוסף, חומצה מהקיבה, הנכנסת לוושט, משפיעה לרעה על חסינות הרקמה המקומית, תוך שהיא משפיעה לא רק על הוושט, אלא גם על הלוע של האף. אדם הסובל מ-GERD מתלונן לעתים קרובות על דלקת לוע כרונית,.
GERD מתרחש לעתים קרובות עם ביטויים קליניים לא טיפוסיים:
- כאבים בחזה (בדרך כלל לאחר אכילה, מחמירים על ידי התכופפות),
- כבדות בבטן לאחר אכילה,
- רוק יתר (הפרשה מוגברת) במהלך השינה,
- ריח רע מפה,
- צְרִידוּת.
התסמינים מופיעים ומתעצמים לאחר אכילה, פעילות גופנית, במצב אופקי, ויורדים במצב אנכי, לאחר נטילת מים מינרליים אלקליים.
סימנים של GERD עם דלקת הוושט
מחלת ריפלוקס בוושט יכולה לגרום לתגובות הבאות בו:
- תהליך דלקתי,
- נזק לקירות בצורה של כיבים,
- שינוי שכבת הבטנה במגע עם הרפלוקס לצורה יוצאת דופן לאיבר בריא;
- היצרות של הוושט התחתון.
אם התסמינים לעיל מתרחשים יותר מ-2 פעמים בשבוע במשך חודשיים, עליך להתייעץ עם רופא לבדיקה.
GERD בילדים
הסיבה העיקרית להתפתחות מחלת ריפלוקס בילדים היא חוסר בשלות של הסוגר התחתון, המונע את פינוי המזון מהקיבה חזרה לוושט.
גורמים נוספים התורמים להתפתחות GERD בילדות כוללים:
- אי ספיקה תפקודית של הוושט;
- היצרות של המעבר של דרכי היציאה של הקיבה;
- תקופת החלמה לאחר ניתוח בוושט;
- ניתוח לכריתת הקיבה;
- השלכות של פציעות חמורות;
- תהליכים אונקולוגיים;
- לידה קשה;
- לחץ תוך גולגולתי גבוה.
תסמינים נפוצים של GERD אצל ילד הם כדלקמן:
- יריקה או גיהוק תכופים;
- תיאבון ירוד;
- כאב בבטן;
- הילד שובב יתר על המידה במהלך האכלה;
- הקאות או הקאות תכופות;
- שיהוקים
- נשימה מאומצת;
- שיעול תכוף, במיוחד בלילה.
הטיפול במחלת ריפלוקס גסטרו-וושטי בילדים יהיה תלוי בתסמינים, גיל ובריאות כללית. על מנת למנוע התפתחות של מחלה זו אצל ילד, ההורים צריכים לעקוב בקפידה אחר התזונה שלו.
סיבוכים
מחלת ריפלוקס גסטרו-וופגיאלית עלולה לגרום לסיבוכים הבאים בגוף:
- היצרות של הוושט;
- נגעים כיבים של הקרום הרירי של הוושט;
- מְדַמֵם;
- היווצרות תסמונת בארט - החלפה מלאה (מטפלזיה) של האפיתל הקשקשי השכבתי של הוושט באפיתל קיבה גלילי (הסיכון לסרטן הוושט עם מטאפלזיה של האפיתל עולה פי 30-40);
- ניוון ממאיר של דלקת הוושט.
אבחון

בנוסף לשיטות האבחון המתוארות, חשוב לבקר את המומחים הבאים:
- קרדיולוג;
- רופא ריאות;
- רופא אף אוזן גרון;
- מנתח, התייעצותו נחוצה במקרה של חוסר יעילות של הטיפול הרפואי המתמשך, נוכחות של בקע סרעפתי גדול, בהיווצרות סיבוכים.
לאבחון של ריפלוקס קיבה ושט, נעשה שימוש בשיטות הבאות:
- בדיקה אנדוסקופית של הוושט, המאפשרת לזהות שינויים דלקתיים, שחיקה, כיבים ופתולוגיות אחרות;
- ניטור יומי של חומציות (pH) בחלק התחתון של הוושט. רמה נורמלית ה-pH צריך להיות בין 4 ל-7, שינוי בראיות עשוי להצביע על הגורם להתפתחות המחלה;
- רדיוגרפיה - מאפשרת לך לזהות כיבים, שחיקה וכו';
- מחקר מנומטרי של סוגרי הוושט - מבוצע כדי להעריך את הטון שלהם;
- סינטיגרפיה באמצעות חומרים רדיואקטיביים - מבוצעת להערכת פינוי הוושט;
- ביופסיה - מבוצעת אם יש חשד לוושט של בארט;
- א.ק.ג וניטור א.ק.ג יומי; בדיקת אולטרסאונד של איברי הבטן.
כמובן, לא כל השיטות משמשות לאבחון מדויק. לרוב, הרופא צריך רק את הנתונים שהושגו במהלך הבדיקה והתשאול של המטופל, וגם את מסקנת ה-FEGDS.
טיפול במחלת ריפלוקס
הטיפול במחלת ריפלוקס קיבה ושט יכול להיות רפואי או כירורגי. ללא קשר לשלב ולחומרה של GERD, במהלך הטיפול, יש צורך לציית כל הזמן לכללים מסוימים:
- אין לשכב או להישען קדימה לאחר האכילה.
- אין ללבוש בגדים צמודים, מחוכים, חגורות צמודות, תחבושות - זה מוביל לעלייה בלחץ התוך בטני.
- לישון על מיטה עם החלק שבו הראש מורם.
- לא לאכול בלילה, להימנע מארוחות גדולות, לא לאכול אוכל חם מדי.
- לוותר על אלכוהול ועישון.
- הגבל את צריכת השומנים, שוקולד, קפה ופירות הדר, מכיוון שהם מגרים ומפחיתים לחץ LES.
- רדו במשקל אם אתם סובלים מהשמנת יתר.
- לסרב ליטול תרופות הגורמות לרפלוקס. אלה כוללים תרופות נוגדות עוויתות, חוסמי β, פרוסטגלנדינים, תרופות אנטי-כולינרגיות, תרופות הרגעה, חנקות, תרופות הרגעה, מעכבי תעלות סידן.
תרופות ל-GERD
טיפול תרופתי במחלת ריפלוקס קיבה ושט מבוצע על ידי גסטרואנטרולוג. הטיפול נמשך בין 5 ל-8 שבועות (לפעמים מהלך הטיפול מגיע למשך של עד 26 שבועות), מתבצע באמצעות קבוצות התרופות הבאות:
- תרופות נוגדות הפרשה (נוגדי חומצה)יש את הפונקציה של הפחתת ההשפעה השלילית של חומצה הידרוכלורית על פני הוושט. הנפוצים ביותר הם: מעלוקס, גביסקון, אלמגל.
- בתור פרוקינטיתלהשתמש במוטיליום. מהלך הטיפול בדלקת קטררה או אנדוסקופית שלילית נמשך כ-4 שבועות, בדלקת בוושט שחיקתית 6-8 שבועות, אם אין השפעה ניתן להמשיך בטיפול עד 12 שבועות ומעלה.
- נטילת תכשירי ויטמינים, כולל ויטמין B5 ו-U על מנת לשקם את הקרום הרירי של הוושט וחיזוק כללי של הגוף.
GERD יכול להיות מופעל גם על ידי תזונה לא מאוזנת. לכן, הטיפול התרופתי חייב להיתמך בתזונה מוכשרת.
עם גילוי בזמן והקפדה על המלצות אורח חיים (אמצעים לא תרופתיים לטיפול ב-GERD), הפרוגנוזה חיובית. במקרה של מהלך ממושך, לעיתים קרובות חוזר עם ריפלוקסים קבועים, התפתחות סיבוכים והיווצרות הוושט של בארט, הפרוגנוזה מחמירה בצורה ניכרת.
הקריטריון להחלמה הוא היעלמותם של סימפטומים קליניים ונתוני אנדוסקופיה. כדי למנוע סיבוכים והישנות של המחלה, כדי לשלוט ביעילות הטיפול, יש צורך לבקר באופן קבוע רופא, מטפל או גסטרואנטרולוג, לפחות אחת ל-6 חודשים, במיוחד בסתיו ובאביב, לעבור בדיקות.
טיפול כירורגי (ניתוח)
קיימות שיטות שונות לטיפול כירורגי במחלה, אך באופן כללי מהותן היא השבת המחסום הטבעי בין הוושט לקיבה.
האינדיקציות לטיפול כירורגי הן כדלקמן:
- סיבוכים של GERD (דימום חוזר, היצרות);
- חוסר יעילות של טיפול שמרני; דלקת ריאות בשאיפה תכופה;
- אבחון תסמונת בארט עם דיספלזיה בדרגה גבוהה;
- הצורך בחולים צעירים עם GERD בטיפול אנטי-ריפלוקס ארוך טווח.
דיאטה ל-GERD
דיאטה במחלת ריפלוקס קיבה ושט היא אחד התחומים העיקריים של טיפול יעיל. חולים הסובלים מדלקת בוושט צריכים להיצמד להמלצות התזונתיות הבאות:
- הסר מזונות שומניים מהתזונה.
- כדי לשמור על הבריאות, לא לכלול מזון מטוגן ומתובל.
- במקרה של מחלה, לא מומלץ לשתות קפה, תה חזק על בטן ריקה.
- אנשים הנוטים למחלות של הוושט אינם מומלצים לאכול שוקולד, עגבניות, בצל, שום, נענע: מוצרים אלה מפחיתים את הטון של הסוגר התחתון.
לפיכך, התזונה היומית המשוערת של חולה GERD היא כדלקמן (ראה תפריט עבור היום):
יש רופאים שסבורים שלחולים שמאובחנים כסובלים ממחלת ריפלוקס קיבה ושט, אלו כללי התזונה ואורח חיים בריא שחשובים יותר מהמוצרים מהם מורכב התפריט. אתה צריך גם לזכור שאתה צריך לגשת לתזונה שלך תוך התחשבות ברגשות שלך.
תרופות עממיות
רפואה אלטרנטיבית כוללת מספר רב של מתכונים, הבחירה של אחד מסוים תלויה במאפיינים האישיים של גוף האדם. אבל תרופות עממיות אינן יכולות לפעול כטיפול נפרד, הן נכללות במכלול הכללי של אמצעים טיפוליים.
- שמן אשחר ים או ורדים: קח כפית אחת עד שלוש פעמים ביום;
- ערכת עזרה ראשונה ביתית לחולה עם מחלת ריפלוקס צריכה להכיל את עשבי התיבול היבשים הבאים: קליפת ליבנה, מליסה לימון, זרעי פשתן, אורגנו, סנט ג'ון wort. אפשר להכין מרתח על ידי יציקת כמה כפות עשבי תיבול עם מים רותחים בתרמוס והתעקשות של לפחות שעה, או על ידי הוספת חופן צמח מרפא למים הרותחים, להסיר את המחבת מהכיריים, לכסות ב מכסה ונותן לו להתבשל.
- עלי לחך קצוצים(2 כפות), סנט ג'ון wort (1 כף.) מניחים בכלי אמייל, יוצקים מים רותחים (500 מ"ל). לאחר חצי שעה, התה מוכן לשתייה. אתה יכול לשתות משקה במשך זמן רב, חצי כוס בבוקר.
- טיפול ב-GERD עם תרופות עממיות כולל לא רק רפואת צמחים, אלא גם שימוש במים מינרליים. יש להשתמש בהם בשלב הסופי של המאבק במחלה או במהלך הפוגות על מנת לגבש את התוצאות.
מְנִיעָה
על מנת לעולם לא להתמודד עם מחלה לא נעימה, חשוב תמיד לשים לב לתזונה שלך: אל תאכלי יותר מדי, הגבל את השימוש במזונות מזיקים, עקוב אחר משקל הגוף.
אם דרישות אלה יתקיימו, הסיכון ל-GERD יצטמצם. אבחון בזמן וטיפול שיטתי יכולים למנוע את התקדמות המחלה והתפתחות של סיבוכים מסכני חיים.
זוהי דלקת של דפנות הוושט התחתון המופיעה כתוצאה מרפלוקס קבוע (תנועה הפוכה) של תוכן קיבה או תריסריון לתוך הוושט. מתבטאת בצרבת, גיהוקים בטעם חמוץ או מר, כאבים וקושי בבליעת מזון, דיספפסיה, כאבים בחזה ותסמינים נוספים המחמירים לאחר אכילה ומאמץ גופני. האבחון כולל FGDS, מדידת pH תוך-ושט, מנומטריה, רדיוגרפיה של הוושט והקיבה. הטיפול כרוך באמצעים שאינם תרופתיים, מינוי של טיפול סימפטומטי. במקרים מסוימים, התערבויות כירורגיות מומלצות.
מידע כללי
מחלת ריפלוקס גסטרו-ושטי (GERD) - שינויים מורפולוגיים ותסביך סימפטומים המתפתחים כתוצאה מרפלוקס של תכולת הקיבה והתריסריון אל הוושט. זוהי אחת הפתולוגיות הנפוצות ביותר של מערכת העיכול, עם נטייה לפתח סיבוכים רבים. השכיחות הגבוהה, המרפאה הקשה, המחמירה משמעותית את איכות החיים של החולים, הנטייה לפתח סיבוכים מסכני חיים, והמהלך הקליני הלא טיפוסי התכוף הופכים את GERD לאחת הבעיות הדחופות ביותר של הגסטרואנטרולוגיה המודרנית. העלייה המתמדת בשכיחות מחייבת מחקר יסודי של מנגנוני התפתחות GERD, שיפור שיטות אבחון מוקדם ופיתוח אמצעי טיפול פתוגנטיים יעילים.
באופן סובייקטיבי, ריפלוקס מורגש כהתרחשות של צרבת - תחושת צריבה מאחורי עצם החזה - וגיהוק. אם צרבת מתרחשת באופן קבוע (יותר מ-2 פעמים בשבוע), זה מרמז על GERD ומצריך בדיקה רפואית. ריפלוקס כרוני המתרחש לאורך זמן מוביל לדלקת ושט כרונית, ובהמשך לשינוי במבנה המורפולוגי של רירית הוושט התחתון והיווצרות הוושט של בארט.
גורמים ל-GERD
 גורמים התורמים להתפתחות הפתולוגיה הם הפרות של הפונקציות המוטוריות של מערכת העיכול העליונה, מצבים חומציים יתר, תפקוד מגן מופחת של הקרום הרירי של הוושט. לרוב, ב-GERD, יש הפרה של שני מנגנונים טבעיים להגנה על הוושט מהסביבה האגרסיבית של הקיבה: פינוי הוושט (היכולת של הוושט לפנות את התוכן לתוך הקיבה) והתנגדות של דופן הרירית של הקיבה. וֵשֶׁט. הסבירות לפתח את המחלה מוגברת על ידי מתח, עישון, השמנת יתר, הריונות תכופים, בקע סרעפתי, תרופות (חוסמי בטא, חוסמי תעלות סידן, תרופות אנטיכולינרגיות, חנקות).
גורמים התורמים להתפתחות הפתולוגיה הם הפרות של הפונקציות המוטוריות של מערכת העיכול העליונה, מצבים חומציים יתר, תפקוד מגן מופחת של הקרום הרירי של הוושט. לרוב, ב-GERD, יש הפרה של שני מנגנונים טבעיים להגנה על הוושט מהסביבה האגרסיבית של הקיבה: פינוי הוושט (היכולת של הוושט לפנות את התוכן לתוך הקיבה) והתנגדות של דופן הרירית של הקיבה. וֵשֶׁט. הסבירות לפתח את המחלה מוגברת על ידי מתח, עישון, השמנת יתר, הריונות תכופים, בקע סרעפתי, תרופות (חוסמי בטא, חוסמי תעלות סידן, תרופות אנטיכולינרגיות, חנקות).
פתוגנזה
הגורם העיקרי להתפתחות מחלת ריפלוקס קיבה ושט הוא אי ספיקה של הסוגר התחתון של הוושט. אצל אנשים בריאים, היווצרות מעגלית שרירית זו במצב תקין שומרת על הפתח בין הוושט והקיבה סגור ומונעת תנועה הפוכה של בולוס המזון (ריפלוקס). במקרה של אי ספיקה של הסוגר, הפתח פתוח וכאשר הקיבה מתכווצת, תכולתה נזרקת חזרה לוושט. סביבת קיבה אגרסיבית גורמת לגירוי של דפנות הוושט ולהפרעות פתולוגיות ברירית עד לכיב העמוק שלה. אצל אנשים בריאים, ריפלוקס יכול להתרחש בעת התכופפות, פעילות גופנית או בלילה.
תסמינים של GERD
תמונה קלינית אופיינית של המחלה מאופיינת בצרבת המחמירה בהתכופפות, מאמץ גופני, לאחר ארוחות כבדות ובתנוחת שכיבה, גיהוק בטעם חמוץ או מר. עלול להיות מלווה בבחילות והקאות. בהתאם לחומרת הקורס, מציינת דיספאגיה - הפרעת בליעה, שיכולה להיות ראשונית (כתוצאה מפגיעה במיומנויות מוטוריות) או להיות תוצאה של התפתחות היצרות (היצרות) של הוושט.
GERD מופיע לעתים קרובות עם ביטויים קליניים לא טיפוסיים: כאבים בחזה (בדרך כלל לאחר אכילה, מחמירים על ידי התכופפות), כבדות בבטן לאחר אכילה, ריור יתר (ריור מוגזם) במהלך השינה, ריח רע מהפה, צרידות. סימנים עקיפים המצביעים על פתולוגיה אפשרית הם דלקת ריאות וסמפונות תכופים, פיברוזיס ריאתי אידיופטי, נטייה לדלקת גרון ודלקת אוזן תיכונה, פגיעה באמייל השן. סכנה מיוחדת מבחינת התפתחות סיבוכים חמורים היא GERD, המתרחשת ללא תסמינים חמורים.
סיבוכים
הסיבוך השכיח ביותר (ב-30-45% מהמקרים) של GERD הוא התפתחות של ריפלוקס esophagitis - דלקת של הקרום הרירי של הוושט התחתון, הנובעת מגירוי קבוע של הדפנות על ידי תכולת הקיבה. במקרה של נגעים כיביים-שוחקים של הרירית והחלמה לאחר מכן, הצלקות הנותרות עלולות להוביל להיצרות - היצרות של לומן הוושט. הפחתת הפטנציה של הוושט מתבטאת בפיתוח דיספאגיה, בשילוב עם צרבת וגיהוקים.
דלקת ממושכת בדופן הוושט עלולה להוביל להיווצרות כיב - פגם הפוגע בדופן עד לשכבות התת-רירית. כיב בוושט תורם לרוב לדימום. ריפלוקס קיבה-וושטי לטווח ארוך ודלקת ושט כרונית מעוררים את האפיתל התקין של הוושט התחתון לקיבה או למעי. ניוון זה נקרא מחלת בארט. זהו מצב טרום סרטני, אשר אצל 2-5% מהחולים הופך לאדנוקרצינומה (סרטן הוושט) - גידול אפיתל ממאיר.
אבחון
 שיטת האבחון העיקרית לאיתור GERD וקביעת החומרה והשינויים המורפולוגיים בדופן הוושט היא esophagogastroduodenoscopy. זה מבוצע לאחר התייעצות עם אנדוסקופיסט. במהלך מחקר זה נלקחת גם דגימת ביופסיה על מנת לחקור את התמונה ההיסטולוגית של מצב הרירית ולאבחן את הוושט של בארט.
שיטת האבחון העיקרית לאיתור GERD וקביעת החומרה והשינויים המורפולוגיים בדופן הוושט היא esophagogastroduodenoscopy. זה מבוצע לאחר התייעצות עם אנדוסקופיסט. במהלך מחקר זה נלקחת גם דגימת ביופסיה על מנת לחקור את התמונה ההיסטולוגית של מצב הרירית ולאבחן את הוושט של בארט.
לגילוי מוקדם של שינויים ברירית בסוג מחלת בארט, מומלץ לכל החולים הסובלים מצרבת כרונית בדיקה אנדוסקופית (גסטרוסקופיה) עם ביופסיה של רירית הוושט. לעתים קרובות, חולים מדווחים על שיעול, צרידות. במקרים כאלה, יש צורך להתייעץ עם רופא אף אוזן גרון על מנת לזהות דלקת של הגרון והלוע. אם הגורם לדלקת הגרון ולדלקת הלוע הוא ריפלוקס, תרופות נוגדות חומצה נקבעות. לאחר מכן, סימני הדלקת שוככים.
טיפול ב-GERD
אמצעים טיפוליים לא תרופתיים למחלות קיבה ושט כוללים נורמליזציה של משקל הגוף, הקפדה על תזונה (במנות קטנות כל 3-4 שעות, אכילה לא יאוחר מ-3 שעות לפני השינה), הימנעות ממזונות המסייעים להרפיית סוגר הוושט (מזון שומני). , שוקולד, תבלינים, קפה, תפוזים, מיץ עגבניות, בצל, נענע, משקאות אלכוהוליים), הגדלת כמות החלבון מהחי בתזונה, הימנעות מאוכל חם ואלכוהול. יש להימנע מלבוש צמוד שמכווץ את הגוף.
מומלץ לישון על מיטה עם ראש מיטה מורם ב-15 סנטימטר, הפסקת עישון. יש צורך להימנע מעבודה ממושכת במצב נוטה, מאמץ גופני כבד. תרופות המשפיעות לרעה על תנועתיות הוושט (חנקות, תרופות אנטי-כולינרגיות, חוסמי בטא, פרוגסטרון, תרופות נוגדות דיכאון, חוסמי תעלות סידן), כמו גם תרופות נוגדות דלקת לא סטרואידיות רעילות לקרום הרירי של האיבר, הן התווית נגד.
טיפול תרופתי במחלת ריפלוקס קיבה ושט מבוצע על ידי גסטרואנטרולוג. הטיפול נמשך בין 5 ל-8 שבועות (לפעמים מהלך הטיפול מגיע למשך של עד 26 שבועות), מתבצע באמצעות קבוצות התרופות הבאות: נוגדי חומצה (אלומיניום פוספט, אלומיניום הידרוקסיד, מגנזיום קרבונט, מגנזיום אוקסיד), H2- חוסמי היסטמין (רניטידין, פמוטידין), מעכבי משאבת פרוטונים (אומפרזול, רבפרזול, אזומפרזול).
במקרים בהם טיפול שמרני ב-GERD אינו עובד (כ-5-10% מהמקרים), עם התפתחות סיבוכים או בקע סרעפתי, מתבצע טיפול כירורגי. נעשה שימוש בהתערבויות הכירורגיות הבאות: שכיחה אנדוסקופית של צומת הגסטרו-וושטי (תפרים מונחים על הלב), אבלציה בתדר רדיו של הוושט (פגיעה בשכבה השרירית של צומת הלב והקיבה-וושט, על מנת להצטלק ולהפחית ריפלוקס), גסטרוקרדיופקסי ופונדופליקציה לפרוסקופית של ניסן.
תחזית ומניעה
מניעה של התפתחות GERD היא שמירה על אורח חיים בריא ללא גורמי סיכון התורמים להופעת המחלה (הפסקת עישון, שימוש לרעה באלכוהול, מזון שומני ומתובל, אכילת יתר, הרמת משקל, נטייה ממושכת וכו'). . מומלץ לבצע צעדים בזמן כדי לזהות הפרות של התנועתיות של מערכת העיכול העליונה וטיפול בבקע סרעפתי.
עם זיהוי בזמן והקפדה על המלצות אורח חיים (אמצעים לא תרופתיים לטיפול ב-GERD), התוצאה חיובית. במקרה של מהלך ממושך, לעיתים קרובות חוזר עם ריפלוקסים קבועים, התפתחות סיבוכים והיווצרות הוושט של בארט, הפרוגנוזה מחמירה בצורה ניכרת.
RCHD (המרכז הרפובליקני לפיתוח בריאות של משרד הבריאות של הרפובליקה של קזחסטן)
גרסה: פרוטוקולים קליניים של משרד הבריאות של הרפובליקה של קזחסטן - 2013
ריפלוקס קיבה ושט עם דלקת הוושט (K21.0)
גסטרואנטרולוגיה
מידע כללי
תיאור קצר
אושר בפרוטוקול הישיבה
ועדת מומחים לפיתוח בריאות של משרד הבריאות של הרפובליקה של קזחסטן
מס' 23 מיום 12/12/2013
GERD- מחלה המאופיינת בהתפתחות של שינויים דלקתיים בקרום הרירי של הוושט הדיסטלי ו/או תסמינים קליניים אופייניים עקב ריפלוקס חוזר של תוכן קיבה ו/או תריסריון לתוך הוושט.
הקדמה
שם פרוטוקול:מחלת ריפלוקס קיבה ושט
קוד פרוטוקול:
קודי ICD:
K21.9 ריפלוקס קיבה ושט ללא דלקת בוושט
K21.0 ריפלוקס קיבה-וושט עם דלקת בוושט
קיצורים בשימוש בפרוטוקול:
GERD - מחלת ריפלוקס גסטרו-וופגיאלי;
NERD, מחלת ריפלוקס שלילית אנדוסקופית;
GER - ריפלוקס גסטרווושטי;
EGDS - esophagogastroduodenoscopy;
VEM - ארגומטריית אופניים;
PPIs הם מעכבי משאבת פרוטון.
תאריך פיתוח פרוטוקול:אפריל 2013
משתמשי פרוטוקול:רופאים כלליים, רופאים כלליים
אינדיקציה שאין ניגוד עניינים:מפתח הפרוטוקול מאשר את היעדר ניגוד עניינים הקשור ליחס המועדף לקבוצה מסוימת של תרופות, שיטות בדיקה או טיפול בחולים עם GERD.
מִיוּן
סיווג GERD*:
מחלת ריפלוקס לא שוחקת (60-65% מהמקרים)
ריפלוקס - דלקת בוושט (30-35 מקרים)
סיבוכים של GERD:
כיב פפטי,
- היצרות פפטית,
- דימום בוושט
- הוושט של בארט
- אדנוקרצינומה של הוושט
*נכון לעכשיו, נעשה שימוש בסיווג שונה של סברי-מילר או לוס אנג'לס של דלקת הוושט.
סיווג שונה של דלקת הוושט לפי Savary-Miller
| חוּמרָה | תמונה אנדוסקופית |
| אני |
שחיקה סגלגלה או ליניארית מבודדת אחת או יותר ממוקמות רק על קפל אורכי אחד של רירית הוושט. |
| II | שחיקות מרובות שעשויות להתמזג ולהיות ממוקמות ביותר מקפל אורכי אחד, אך לא בצורה מעגלית. |
| III | שחיקות ממוקמות בצורה מעגלית (על הרירית הדלקתית). |
| IV | נגעים כרוניים ברירית: כיב אחד או יותר, היצרה אחת או יותר ו/או ושט קצר. בנוסף, ייתכנו או לא יהיו שינויים האופייניים לחומרת I-III של דלקת הוושט. |
| V | הוא מאופיין בנוכחות של אפיתל עמודי מיוחד (וושט בארט), הנמשך מקו ה-Z, בצורות ובאורכים שונים. אולי שילוב עם שינויים כלשהם בקרום הרירי של הוושט, אופייני לחומרת I-IV של דלקת הוושט. |
סיווג של ריפלוקס - דלקת הוושט (לוס אנג'לס, 1994)
|
תוֹאַר דלקת הוושט |
תמונה אנדוסקופית |
| אבל |
נגע אחד (או יותר) ברירית (שחיקה או כיב) באורך של פחות מ-5 מ"מ, מוגבל לקפל הרירית |
| בְּ |
נגע אחד (או יותר) ברירית (שחיקה או כיב) באורך של יותר מ-5 מ"מ, מוגבל לקפל הרירית |
| מ |
הנגע ברירית משתרע ל-2 או יותר קפלי רירית, אך תופס פחות מ-75% מהיקף הוושט |
| ד |
מעורבות הרירית מגיעה ל-75% או יותר מהיקף הוושט |
אבחון
II. שיטות, גישות ונהלים לאבחון וטיפול
רשימת אבחון בסיסי ונוסףאירועים:
EGDS (ביופסיה של הקרום הרירי של הוושט ב-GERD מסובך),
צילום רנטגן של החזה, הוושט והקיבה (polypositional),
אולטרסאונד של איברי הבטן.
בבית החולים:
- מדידת pH 24 שעות של הוושט והקיבה,
- מנומטריה תוך-וושט.
קריטריונים לאבחון
תלונות ואנמנזה
צרבת (תחושת צריבה בעוצמה משתנה מאחורי עצם החזה בשליש התחתון של הוושט ו/או באזור האפיגסטרי), לפחות ב-75% מהחולים, גיהוקים חמוצים לאחר אכילה, רגורגיטציה של מזון (רגורגיטציה), דיספאגיה ואודינופאגיה ( כאב בבליעה) לא יציב (עם נפיחות של הרירית של השליש התחתון של הוושט) או מתמשך (עם התפתחות היצרות), כאב מאחורי עצם החזה (המאופיינת בקשר עם צריכת מזון, תנוחת הגוף והפסקתן עם סותרי חומצה) .
תסמינים חוץ-ושטיים של GERD:
Bronchopulmonary - שיעול, התקפי אסטמה;
בדיקה עם מעכבי משאבת פרוטון - הקלה בתסמינים קליניים (צרבת) תוך נטילת מעכבי משאבת פרוטון. יש לו רגישות וסגוליות לאבחון של GERD, כולל אלה עם ביטויים חוץ-ושטיים.
בדיקה גופנית: אין סימפטומים גופניים פתוגנומוניים עבור GERD.
מחקרי מעבדה: אין סימני מעבדה פתוגנומוניים ל-GERD.
מחקר אינסטרומנטלי
חובה (חד פעמי)
Esophagogastroduodenoscopy:
1) הבחנה בין מחלת ריפלוקס לא שוחקת וריפלוקס ושט, זיהוי סיבוכים;
2) ביופסיה של הקרום הרירי של הוושט ב-GERD מסובך - כיבים, היצרות, ושט בארט;
3) EGDS בדינמיקה (עם מחלת ריפלוקס לא שוחקת, ניתן לוותר עליה) עם ביופסיה של רירית הוושט ב-GERD מסובך (כיבים, היצרות, ושט בארט).
בדיקת רנטגןהוושט והקיבה (polypositional) (חובה בנוכחות דיספאגיה) - זיהוי פתולוגיה תפקודית ואורגנית של הוושט (היצרות, כיבים וגידולים, בקע היאטלי).
לימודים אינסטרומנטליים נוספים:
מדידת pH תוך-ושט של 24 שעות (הערכה של זמן ריפלוקס כולל, pH של הוושט והקיבה, ביטויים חוץ-ושטיים);
מנומטריה תוך-וושט - הערכת תפקוד הסוגר התחתון של הוושט, תפקוד מוטורי של הוושט;
אולטרסאונד של איברי הבטן - לזיהוי פתולוגיה נלווית;
ECG ו-VEM - לאבחנה מבדלת עם מחלת עורקים כליליים.
אינדיקציות לייעוץ מומחים
אי ודאות באבחנה, נוכחות של תסמינים לא טיפוסיים או חוץ-ושטיים, חשד לסיבוך (כיבים, היצרות, דימום, ושט בארט).
התייעצות עם קרדיולוג (לכאבים רטרוסטרנליים, PPI בלתי פתיר), רופא ריאות, רופא אף אוזן גרון.
אבחון דיפרנציאלי
עם תמונה קלינית טיפוסית של המחלה, האבחנה המבדלת אינה קשה. עם תסמינים חוץ-ושטיים, הבדיל בין GERD למחלת עורקים כליליים, פתולוגיה ברונכופולמונרית (אסתמה הסימפונות וכו'). לאבחנה מבדלת של GERD עם דלקת בוושט של אטיולוגיה שונה וגידולים - בדיקה היסטולוגית של דגימות ביופסיה.
טיפול בחו"ל
קבל טיפול בקוריאה, ישראל, גרמניה, ארה"ב
קבל ייעוץ בנושא תיירות רפואית
יַחַס
מטרות הטיפול:
הקלה בתסמינים קליניים.
ריפוי שחיקה.
מניעה או חיסול של סיבוכים.
שיפור איכות החיים.
מניעת הישנות
טקטיקות טיפול
טיפול לא תרופתי: מורכב מיישום המלצות לשינוי אורח חיים ותזונה (אמצעי אנטי-ריפלוקס), אשר ליישומם יש לתת חשיבות מיוחדת בטיפול ב-GERD:
הימנע מארוחות גדולות;
לאחר האכילה, הימנע מכפיפה קדימה ומצב אופקי; ארוחה אחרונה לא יאוחר מ-3 שעות לפני השינה;
הגבל את צריכת המזונות המפחיתים את הלחץ של סוגר הוושט התחתון ומגרים את הקרום הרירי של הוושט: עשיר בשומנים (חלב מלא, קרם עוגות, מאפים), דגים ובשר שומניים, אלכוהול, קפה, תה חזק, שוקולד , פירות הדר, עגבניות, בצל, שום, מזון מטוגן; לוותר על משקאות מוגזים;
לישון עם קצה ראש המיטה מורם;
אל תכלול עומסים המגבירים את הלחץ התוך בטני - אין ללבוש בגדים צמודים וחגורות צמודות, מחוכים, אין להרים משקלים של יותר מ-8-10 ק"ג בשתי הידיים, להימנע ממאמץ פיזי הקשור למאמץ יתר של לחיצת הבטן;
תפסיק לעשן; לשמור על משקל גוף תקין;
במידת האפשר, הימנעו מנטילת תרופות התורמות להופעת GERD (תרופות הרגעה והרגעה, מעכבי תעלות סידן, חוסמי α או β, תיאופילין, פרוסטגלנדינים, ניטרטים) ופגיעה בקרום הרירי של הוושט והקיבה (NSAIDs, קורטיקוסטרואידים ותכשירי אשלגן).
טיפול רפואי:מתבצע בהתאם לחומרת ה-GERD וכולל חומרים פרוקינטיים, נוגדי הפרשה וסותרי חומצה.
מטרת הטיפול הפרוקינטי- הגברת הטונוס של סוגר הוושט התחתון, גירוי ריקון קיבה, שיפור התיאום של מערכת העיכול. הם יעילים ביותר כחלק מטיפול מורכב בתרופות נוגדות הפרשה.
הניסיון מלמד כי השימוש בקבוצה חדשה של תרופות פרוקינטיות, איטופריד, עדיף (<50 мг 3 раза в день), поскольку он лишен традиционных для своей группы побочных эффектов (его минимальная способность проникать через гематоэнцефалический барьер значительно снижает риск экстрапирамидных нарушений, гиперпролактинемии, кроме того, не взаимодействует с ферментами цитохрома Р-450, что позволяет избежать лекарственного взаимодействия в составе комплексной терапии). Метоклопрамид имеет больше побочных эффектов, поэтому менее предпочтителен.
מטרת הטיפול האנטי-הפרשי- הפחתת התוקפנות של תוכן קיבה חומצי על הקרום הרירי ב-GER. תרופות הבחירה הן PPIs.
עבור NERD, PPI פעם ביום (20 מ"ג אומפרזול, או 30 מ"ג לנסופרזול, או 40 מ"ג פנטופרזול, או 20 מ"ג אזומפרזול לפני ארוחת הבוקר), משך הטיפול הוא 4-6 שבועות. טיפול תחזוקה במינון סטנדרטי או חצי במשטר "לפי דרישה" לצרבת (בממוצע פעם אחת ב-3 ימים).
עם GERD ללא דלקת בוושט, זה מספיק כדי לבצע אמצעים תזונתיים ומשטרים, לרשום נוגדי חומצה ואלגינטים.
עם צורות שחיקות, טיפול בהתאם לשלב המחלה:
1 כף - שחיקה בודדת: PPI - 4 שבועות
רחוב 2-3 - שחיקות מרובות: PPI - 8 שבועות. יש למרוח 20 מ"ג של אומפרזול, או 30 מ"ג של לנסופרזול, או 40 מ"ג של פנטופרזול, או 40 מ"ג של אזומפרזול. עם דינמיקה לא מהירה מספיק של ריפוי שחיקה או עם ביטויים חוץ-ושטיים של GERD, יש לרשום מינון כפול של PPI ולהאריך את משך הטיפול (עד 12 שבועות או יותר). טיפול PPI תומך לצורות שחיקות במינון סטנדרטי או חצי, למשך 6-7 חודשים.
סותרי חומצה ואלגינטים(רצוי בצורת ג'ל ושקיק) יכול לשמש כתרופה להקלה על צרבת נדירה (רשום 40-60 דקות לאחר הארוחה, כאשר לרוב מופיעות צרבת וכאבים בחזה, כמו גם בלילה), אך יש לתת עדיפות לנטילת IPP על פי דרישה.
קריטריונים ליעילות הטיפול- חיסול מתמשך של סימפטומים. אם אין השפעה מהטיפול בשלבים הנ"ל של GERD, כמו גם בשלבים 4-5 (זיהוי הוושט של בארט עם דיספלזיה אפיתל), יש להפנות את המטופלים למוסדות שבהם ניתן טיפול מיוחד מאוד לחולים גסטרואנטרולוגיים.
אם המטופל הגיב לטיפול, מומלץ לבצע את אסטרטגיית ה- Step Down & Stop: להפחית את מינון ה-PPI בחצי ולהמשיך בהדרגה להפחית את המינון עד להפסקת הטיפול התרופתי (משך הקורס אינו קבוע לחלוטין). .
אם הביטויים הקליניים של ריפלוקס חוזרים לאחר הפסקת הטיפול התרופתי, הרופא הכללי עשוי להמליץ למטופל להמשיך ליטול את התרופות במינון היעיל הנמוך ביותר (גם משך הטיפול התחזוקה אינו מוסדר).
אם הטיפול אינו יעיל, המטופלים אינם מרוצים מתוצאות הטיפול ברמה השנייה, יש צורך להפנות את המטופל לגסטרואנטרולוג. האלגוריתם המודרני לטיפול ב-GERD מדגיש את הצורך בהפניה דחופה של מטופל עם תסמינים "מדאיגים" ישירות לגסטרואנטרולוג, תוך עקיפת שלב הבדיקה והטיפול אצל רופא כללי. תסמיני "אזהרה" כוללים: דיספאגיה, דימום במערכת העיכול, בחילות תכופות וירידה במשקל, אנמיה, קוצר נשימה, כאבים בחזה.
טיפולים אחרים
עם ריפלוקס esophagitis הנגרם על ידי ריפלוקס מרה (חומצות מרה), נטילת חומצה ursodeoxycholic 250-500 מ"ג ליום (בלילה), או Pepsana-R 1 כמוסה או שקית 2-3 פעמים ביום לפני הארוחות. במקרה זה, רצוי לשלב את התרופה עם פרוקינטיקה במינון הרגיל. Pepsan-R, תרופה המשלבת תכונות של נוגד חומצה, תרופה אנטי דלקתית ומסיר קצף. המרכיבים הפעילים העיקריים של תרופה זו הם guaiazulene (חומר ממקור צמחי) ודימתיקון. Pepsan-R מפחית לחץ תוך בטני ומשפר את תפקוד הסוגר התחתון של הוושט, אינו בעל השפעות מערכתיות, מה שמאפשר שימוש בנשים הרות ומניקות עם צרבת וכן בקשישים. בנוסף, זה יכול לשמש עבור NERD, כמו גם צורות של המחלה עמידה לטיפול אנטי-הפרש (מונותרפיה או שילוב עם PPIs).
התערבות כירורגית:
אינדיקציות: חוסר יעילות של טיפול תרופתי הולם; סיבוכים של GERD (היצרות הוושט); הוושט של בארט עם דיספלזיה אפיתל (קדם סרטן חובה). ניתוח שמטרתו ביטול ריפלוקס הוא פונדופליקציה, כולל אנדוסקופי
פעולות מניעה:אמצעים אנטי-ריפלוקס, טיפול אנטי-הפרש, טיפול תחזוקה חובה, ניטור דינמי של המטופל לניטור (אנדוסקופי עם ביופסיה אם יש צורך) של סיבוכים, זיהוי של הוושט של בארט.
ניהול נוסף
מעקב אחר מטופלים לניטור סיבוכים, זיהוי הוושט של בארט ושליטה בתסמינים באמצעות תרופות. מטפלזיה של המעי של האפיתל היא המצע המורפולוגי של הוושט של בארט. גורמי הסיכון שלו: צרבת יותר מ-2 פעמים בשבוע, משך התסמינים יותר מ-5 שנים.
כאשר מתבססת האבחנה של הוושט של בארט, כדי לזהות דיספלזיה ואדנוקרצינומה של הוושט, יש לבצע מחקרים אנדוסקופיים והיסטולוגיים בקרה לאחר 3, 6 חודשים ולאחר מכן מדי שנה על רקע טיפול תחזוקה ב-PPI. עם התקדמות הדיספלסיה, נושא הטיפול הכירורגי (אנדוסקופי או כירורגי) מוכרע ברמה גבוהה במוסד מיוחד ברמה הרפובליקנית.
- 1. גסטרואנטרולוגיה. מנהיגות לאומית / בעריכת V.T. איבשקינה, ט.ל. Lapina - M. GEOTAR-Media, 2012, - 480 עמ'. 2. אבחון וטיפול במחלות תלויות חומצה והליקובקטר. אד. R. R. Bektaeva, R. T. Agzamova, Astana, 2005 - 80 p. 3. S. P. L. Travis. גסטרואנטרולוגיה: פר. מאנגלית. / אד. S.P.L. Travis ואחרים - M .: Med lit., 2002 - 640 p. 4. מדריך לגסטרואנטרולוגיה: אבחון וטיפול. גרסא רביעית. / Canan Avunduk–4th ed., 2008 - 515 p. 5. מדריך מעשי של מחלת ריפלוקס גסטרו-אופגיאלי /Ed.by Marcelo F. Vela, Joel E. Richter and Jonh E. Pandolfino, 2013 -RC 815.7.M368
מֵידָע
III. היבטים ארגוניים של יישום פרוטוקול
רשימת מפתחי פרוטוקולים עם נתוני הסמכה:
בקטאיבה ר.ר., דוקטור למדעי הרפואה, פרופסור
סוקרים:
Iskakov B.S., MD פרופסור (KazNMU על שם S.D. Asfendiyarov)
ציון התנאים לתיקון הפרוטוקול:פרוטוקול זה נתון לבדיקה לאחר 4 שנים. במקרה של נתונים חדשים המבוססים על ראיות, הפרוטוקול עשוי להשתנות מוקדם יותר
קבצים מצורפים
תשומת הלב!
- על ידי תרופות עצמיות, אתה יכול לגרום נזק בלתי הפיך לבריאות שלך.
- המידע המתפרסם באתר MedElement ובאפליקציות הנייד "MedElement (MedElement)", "Lekar Pro", "Dariger Pro", "מחלות: מדריך למטפל" אינו יכול ולא אמור להחליף ייעוץ אישי עם רופא. הקפד לפנות למוסדות רפואיים אם יש לך מחלות או תסמינים שמטרידים אותך.
- יש לדון בבחירת התרופות והמינון שלהן עם מומחה. רק רופא יכול לרשום את התרופה הנכונה ואת המינון שלה, תוך התחשבות במחלה ובמצב גופו של החולה.
- אתר האינטרנט של MedElement והאפליקציות לנייד "MedElement (MedElement)", "Lekar Pro", "Dariger Pro", "Diseases: Therapist's Handbook" הם אך ורק משאבי מידע והתייחסות. אין להשתמש במידע המתפרסם באתר זה לשינוי שרירותי של מרשמי הרופא.
- עורכי MedElement אינם אחראים לכל נזק בריאותי או נזק מהותי הנובע מהשימוש באתר זה.
