בין כל הפרעות הקצב, טכיקרדיה חדרית היא המסוכנת ביותר, מכיוון שהיא עלולה להוביל לדום לב תוך זמן קצר. לכן, חולים עם מחלות לב וכלי דם צריכים לדעת מה זה, טכיקרדיה חדרית, איך זה מתבטא וכיצד ניתן לעזור לאדם בשלב הטרום-אשפוזי.
כל סוגי הטכיקרדיה מתבטאים בפלפיטציות, כאשר קצב הלב הוא יותר מ-90 פעמים בדקה. בהתאם לוקליזציה של המוקד שגרם להתפתחות הפרעת קצב, מובחנים טכיקרדיות על-חדריות (פרוזדוריות), חדריות (חדריות) וצמתיות. בהתקפים כאלה, קצב הלב הוא בין 150 ל-300 פעמים בדקה.
הצורה הלא חיובית ביותר מכל סוגי הטכיקרדיה התקפית היא צורת החדר, ולכן כאשר היא מתרחשת, יש לספק טיפול רפואי ללא דיחוי.
המחלה מתפתחת לרוב על רקע פתולוגיה קרדיווסקולרית ומובילה להפרעות המודינמיות חמורות. שריר הלב - שריר הלב - סובל אף הוא, ולכן הוא מלווה בעיקר בסימנים קליניים קשים. במקרים מסוימים, אפילו מחלות לב קלות עלולות להסתבך על ידי טכיקרדיה חדרית, האם מחלה זו מסוכנת? בהחלט כן, שכן בשנה אחת מתים כ-300 אלף איש מהפתולוגיה הזו של הלב. זהו כמחצית מכלל מקרי המוות הלבביים.
וידאו: פרופסור אוברזן א.ג.: הבעיה של הפרעות קצב חדריות
תיאור של טכיקרדיה חדרית
שריר הלב במצב תקין מוליך דחפים חשמליים באופן קבוע ובצורה מסודרת, בתדירות של 60-90 פעמים בדקה. במקרה זה, הפרוזדורים מתכווצים תחילה, ולאחר מכן הדחף נכנס לצומת האטrioventricular לתוך החדרים, שגם הם מתכווצים כמה אלפיות שניות לאחר מכן. תהליך זה כל כך מהיר עד שהוא כמעט ואינו מורגש על ידי אדם, וברפואה הוא מוגדר כקצב סינוס.
עם טכיקרדיה חדרית, צומת הסינוס אינו קוצב הלב העיקרי, מכיוון שהוא אינו מסוגל לשלוט על התכווצות הלב.
טכיקרדיה חדרית (VT) היא הפרה של קצב הלב התקין (סינוס), המאופיינת בעלייה במספר התכווצויות החדרים. זה מתרחש עקב מבנה מופרע של שריר הלב, וכתוצאה מכך לא ניתן להעביר דחף חשמלי בדרך כלל דרך הסיבים. אם הוא עובר דרך הפרוזדורים ודרך הצומת AV בדרך כלל, אז בחדרים הוא מתחיל להפריע ולהסתובב במעגל קסמים. או, בחדרים עצמם, נוצרים מוקדים חוץ רחמיים, שהופכים למחוללים נוספים ויוצאי דופן של אות העירור. כתוצאה מפעילותם, כיווץ כאוטי של שריר הלב החדרי מתחיל בקצב מטורף.
עם VT, ההמודינמיקה מופרעת. זה נובע מהשפעה של שני גורמים:
- עם עלייה בתדירות התכווצויות החדרים, שחרור הדם למחזור הדם הריאתי והמערכתי פוחת, מה שמשפיע לרעה על מצבו הכללי של המטופל.
- חוסר קואורדינציה של הלב מפחית את הפונקציונליות שלו, מה שמשפיע גם על ההמודינמיקה.
תסמינים של טכיקרדיה חדרית
התמונה הקלינית תלויה ישירות במורכבות של הפרעות המודינמיות. ככלל, הביטויים העיקריים של הפרעת קצב מלווים בסימפטומים של המחלה, שנגדם התפתח VT.
סימנים האופייניים לכל הטכיקרדיות התקפיות:
- התפתחות פתאומית של התקף;
- מספר מוגבר של פעימות לב (עם צורה חדרית, ה-CVR הוא בדרך כלל 150-180 פעמים בדקה);
- ניתן להרגיש פעימה חזקה של הכלים הממוקמים על הצוואר.
עבודת החדרים קשורה קשר הדוק למחזור הדם המרכזי, ולכן, במהלך VT, מופיעים לעתים קרובות תסמינים של הפרעות המודינמיות: חולשה, סחרחורת, כאבים בלב, לחץ דם נמוך. במקרים קשים במיוחד מתפתחת בצקת, מופיע קוצר נשימה, מתקשה לנשום דבר המעיד על אי ספיקת לב חריפה.
המחלה ב-2% מהמקרים היא א-סימפטומטית ועם מינימום נגעים אורגניים של הלב.
גורמים לטכיקרדיה חדרית
VT קשור ישירות לפתולוגיה של הלב, אך הניסיון המעשי מראה שהסיכון לפתולוגיה עולה בחולים עם המחלות הבאות:
- מוביל להתפתחות VT ב-90-95% מהמקרים. בעיקרון, הפתולוגיה קשורה לשינויים באוטם, המובילים לטכיקרדיה ב-1-2% מהמקרים ומתפתחים בשעות הראשונות לאחר נגע אורגני. יצוין כי VT לאחר אוטם אינו נמשך זמן רב וחולף מעצמו. דלקת שריר הלב יכולה גם למלא תפקיד שלילי בהופעת VT, אשר משנה באופן משמעותי את מבנה שריר הלב.
- עקב גורמים מולדים וראומטיים. הפרה של מבנה השסתומים אינה מאפשרת הוצאת דם מהלב כראוי. התקפים קשים במיוחד על רקע היצרות לא מטופלת לאורך זמן ואי ספיקת מסתמים, שגרמה לדיקומפנסציה של החדר השמאלי.
- חשיפה לתרופות עלולה להשפיע לרעה על פעילות הלב. ב-20% מהמקרים, גליקוזידים לבביים גורמים לטכיקרדיה חדרית. VT עשוי להיות סיבוך של טיפול בתרופות כגון איזדרין, כינידין, אדרנלין. תרופות פסיכוטרופיות, כמה חומרי הרדמה.

באטיופתוגנזה של המחלה, מצוינים גורמים מעוררים התורמים להתפתחות VT. אלו יכולים להיות מתחים מלחיצים ופסיכו-רגשיים תכופים, פעילות גופנית מוגברת, התערבויות כירורגיות בלב וחוסר איזון הורמונלי בגוף המתרחש עם פיאוכרומוציטומה.
סוגי טכיקרדיה חדרית
בשל גורמים שונים, VT יכול להופיע במספר צורות: לא יציב ויציב. ישנם גם סוגים של טכיקרדיה חדרית שעלולים להיות מסוכנים בשל הסיכון הגבוה לפתח פרפור חדרים.
בכמות קטנה, כ-2%, מתפתחת טכיקרדיה חדרית אצל צעירים. יחד עם זאת, אין הפרות מיוחדות בבריאותם. במקרים כאלה, מדברים על VT אידיופתי.
טכיקרדיה חדרית מתמשכת ולא מתמשכת
סוג לא מתקיים של VTמאופיין בזרימה לא יציבה. ב-ECG, התקפיות נרשמות במרווחים של חצי דקה. מספרם הוא יותר משלוש לתקופה מסוימת. הפרעות המודינמיות מתרחשות, אך הפרוגנוזה למוות זניחה. טכיקרדיה חדרים לא מתמשכת היא סיבוך שכיח של חוץ-סיסטולה חדרית, לכן, כאשר הם משולבים, מתבצעת אבחנה בצורה של "עם ריצות של טכיקרדיה חדרית".

סוג מתמשך של VTבאופן פרוגנוסטי כבר לא חיובי. הפרוקסיזם שנוצר נמשך לפחות 30 שניות, נקבע על ידי ה-ECG. קומפלקסים חדריים במקרה זה משתנים מאוד. בשל הסיכון המוגבר למוות לבבי פתאומי על רקע פרפור מפותח, סוג זה של טכיקרדיה נחשב לסכנת חיים.
סיווג של טכיקרדיה חדרית
לפי חלוקה זו נקבעים סוגי VT שעלולים להיות מסוכנים עקב התפתחות אפשרית של פרפור.
- VT מונומורפי, המופיע לעיתים קרובות עקב נזק אורגני ללב.

- VT פולימורפי, או רב-צורני, הם קומפלקסים חדרים בעלי משרעת וכיוונים שונים, הנוצרים כתוצאה מפעולה של שניים או יותר מוקדים חוץ רחמיים. מתרחשים בעיקר ללא שינויים מבניים בלב, אם כי במקרים מסוימים נקבעים שינויים אורגניים. ישנם VTs polymorphic דו-כיווני-fusiform ו-polytopic או multifocal.

לעיתים ישנה טכיקרדיה מסוג "פירואטה", כאשר מתחמי ה-QRS משתנים בהדרגה וחוזרים על עצמם על רקע מרווח QT ממושך.

סיבוכים של טכיקרדיה חדרית
הסיבוך המסוכן ביותר הוא הפרעת קצב עם הפסקה מוחלטת של הלב. זה קורה בגלל המפותח.

אם הפרוקסיסמים מתרחשים מעת לעת במשך זמן רב, היווצרות קרישי דם אפשרית, אשר לאחר מכן עוברים לכלים גדולים. לכן, לחולים עם VT יש סיכון מוגבר לפתח תרומבואמבוליזם בעורקי המוח, הריאות, מערכת העיכול והגפיים.
ללא טיפול, הפרוגנוזה של VT עם שינויים אורגניים היא שלילית. עם מינוי בזמן של טיפול ושיקום תפקוד לב תקין, זה משתנה בכיוון חיובי.
הפרוגנוזה נחשבת טובה בעת קביעת VT בילדים מתחת לגיל שנה. במקרים מסוימים, טכיקרדיה, שהופיעה בינקות, נמשכת בילדים מחודש או שנתיים עד 10 שנים.
אבחון של טכיקרדיה חדרית
בהופעה ראשונה של דופק חד ומהיר, כדאי להתייעץ עם רופא, שכן רק בעזרת א.ק.ג. ניתן יהיה לקבוע אבחנה מדויקת. במקרים מסוימים, חולים נושאים את המחלה על רגליהם, אז נכון יותר להשתמש בניטור א.ק.ג יומי. בהעדר תוצאה משיטת מחקר זו, נקבעת בדיקת מאמץ שבמהלכה, ברוב המקרים, מתגלה פתולוגיית לב.
סימנים אופייניים של טכיקרדיה חדרית ב-ECG:
- מתחמי QRS מתרחבים ויכולים להיות מעוותים, לשנות את המשרעת והכיוונים.
- דופק מ-100 פעימות לדקה.
- הציר החשמלי של הלב (EOS) סוטה שמאלה.
כשיטות אבחון נוספות משתמשות:
- מחקר אלקטרופיזיולוגי החושף סוגים וצורות שונות של טכיקרדיה. מתאים היטב לאבחון מדויק של שינויים המתרחשים בצרורות של His.
- אקו לב - בודקת אזורים שונים בלב, עוזרת לקבוע את מיקום המוקד הפתולוגי ושכיחותו בשריר הלב.
- אנגיוגרפיה כלילית - לרוב נקבעת להבהרת האבחנה במחלת לב כלילית.
בדיקות מעבדה (כלליות, ביוכימיה) חשובות, המסייעות בזיהוי מחלות נלוות, וכן בקביעת הרכב האלקטרוליטים, רמות הסוכר והכולסטרול בדם.
טיפול בטכיקרדיה חדרית
נכון להיום, אין שיטות שיתנו שיפור של 100% בתמונה הקלינית. ככלל, הטיפול ב-VT מתחיל עם הכנסת תרופות. קודם כל, לידוקאין או נובוקאינאמיד. תרופות יכולות להפחית באופן דרמטי את לחץ הדם, אשר יש לקחת בחשבון כאשר ניתנים לחולים הנוטים ליתר לחץ דם. בנוכחות התוויות נגד לתרופות לעיל, סוטלול משמש.
במקרים מסוימים, השימוש בתרופות אנטי-ריתמיות מצוין:
- התקפים מתרחשים לעתים קרובות או נסבלים בצורה גרועה על ידי המטופל;
- עקב התקפות של VT, זרימת הדם מושפעת קשות;
- הפרוגנוזה של המחלה מוגדרת כלא חיובית או שהפרעת הקצב ממשיכה בצורה ממאירה.
חוסר היעילות של טיפול תרופתי מהווה אינדיקציה ל-Cdioversion. המינון הראשוני נקבע בקצב של 1 W לק"ג.
טיפול בטכיקרדיה חדרית של מהלך ממאיר ועמיד לטיפול תרופתי מתבצע עם אמיודרון. בהיעדר השפעה, מתווסף פרופנולול למונותרפיה המוצעת. השילוב של שתי תרופות מצליח ב-80% מהמקרים. תרופות נרשמות הן למבוגרים והן לילדים, כולל ילודים, שיש להם VT מסכן חיים.
טיפול כירורגי נועד לשפר את איכות החיים של חולה עם צורות מתמשכות של VT שהתפתחו על רקע מחלת עורקים כליליים. יתכנו גם הפרעות אורגניות אחרות. במהלך הניתוח מושתל מכשיר לב למניעת דום לב. ניתוח כזה הוא יקר, ולכן הוא מתאמן רק לעתים רחוקות. ישנן מספר טכניקות לעשות זאת:
- השתלת דפיברילטור;
- כמה נתיבים מוליכים דחף חשמלי ונחשבים פתולוגיים מצטלבים;
- מותקן קוצב לב חשמלי.
טיפול חירום עבור VT
יש למסור אותו לפני המועד בו הרופא או הצוות הרפואי פונים למטופל. התקף יכול לקרות בכל מקום ובכל נסיבות, לכן מומלץ לכל אזרח בהכרה להכיר את אמצעי העזרה הראשונה שיעזרו להציל את חיי החולה:
- אם אדם תפס את לבו, התחיל להתנודד, רכן קדימה בחדות או נפל, צריך, במידת האפשר, לשבת או להשכיב אותו על משטח ישר.
- אם אדם בהכרה, אתה צריך לבקש ממנו ללחוץ ולשחרר את שרירי הבטן, הידיים והרגליים.
- בקשו מהמטופל לנשוף בחדות.
- עסו את אזור עורקי הצוואר בצוואר מצד אחד והשני בתורו.
- אם אפשר, מרחו משהו קר על המצח והרקות, אפשר להרטיב מגבת או מטפחת.
הדבר החשוב ביותר בעת מתן עזרה ראשונה הוא הזמנת אמבולנס, כי רק צוות רפואי עם התרופות והציוד הדרושים יוכל לעצור התקף של טכיקרדיה חדרית.
מניעה משנית של טכיקרדיה חדרית
כאשר התקפים מתרחשים בפעם הראשונה, יש צורך לאבחן ולטפל במחלה שגרמה ל-VT בהקדם האפשרי. לאחר מכן, הטיפול נבחר על בסיס אישי, שהוא בעצם מניעה משנית של טכיקרדיה חדרית.
עם התפתחות הפרוקסיזמים תכופים שקשה לעצור ומשפיעים באופן משמעותי על איכות החיים של המטופל, ייתכן שתינתן לרופא הפניה להשתלת דפיברילטור.
על מנת למנוע הישנות של VT, כדאי לעקוב אחר המלצות כלליות להתאמת אורח החיים הרגיל שלך:
- עקוב באופן קבוע אחר לחץ דם, גלוקוז בדם, משקל גוף.
- אכלו נכון, כולל מזונות שעושים טוב ללב.
- הרגלים רעים חייבים להיפטר בלי להיכשל.
- לעסוק בפיזיותרפיה ולבצע פעילויות גופניות מקובלות.
וידאו: אפשרויות חדשות לטיפול בטכיקרדיה חדרית
אתר - פורטל רפואי על הלב וכלי הדם. כאן תמצאו מידע על הסיבות, ביטויים קליניים, אבחון, שיטות מסורתיות ועממיות לטיפול במחלות לב אצל מבוגרים וילדים. וגם על איך לשמור על בריאות הלב, וכלי הדם נקיים עד השנים הכי מתקדמות.
אין להשתמש במידע המתפרסם באתר ללא התייעצות תחילה עם הרופא!
כותבי האתר הם מומחים רפואיים. כל מאמר הוא רכז של הניסיון והידע האישי שלהם, מושחז על ידי שנות לימוד באוניברסיטה, שקיבלו מעמיתים ובתהליך הכשרה לתואר שני. הם לא רק חולקים מידע ייחודי במאמרים, אלא גם עורכים קבלת פנים וירטואלית - הם עונים על שאלות שאתה שואל בהערות, נותנים המלצות ועוזרים לך להבין את תוצאות הבדיקות והפגישות.
כל הנושאים, גם אלה שקשה מאוד להבין, מוצגים בשפה פשוטה ומובנת ומיועדים לקוראים ללא הכשרה רפואית. לנוחיותך, כל הנושאים מחולקים לקטגוריות.
הפרעת קצב
לפי נתוני ארגון הבריאות העולמי, יותר מ-40% מהאנשים מעל גיל 50 סובלים מהפרעות קצב - הפרעות בקצב הלב. עם זאת, לא רק הם. מחלה ערמומית זו מתגלה אפילו בילדים ולעתים קרובות בשנה הראשונה או השנייה לחייהם. למה הוא ערמומי? והעובדה שלפעמים מסווה פתולוגיות של איברים חיוניים אחרים כמחלת לב. תכונה לא נעימה נוספת של הפרעת קצב היא הסודיות של הקורס: עד שהמחלה הולכת רחוק מדי, אתה לא יכול לנחש על זה ...
- כיצד לזהות הפרעת קצב בשלב מוקדם;
- אילו צורות שלו מסוכנות ביותר ומדוע;
- מתי החולה מספיק, ובאילו מקרים אי אפשר לעשות בלי ניתוח;
- איך וכמה זמן הם חיים עם הפרעת קצב;
- אילו התקפים של הפרעות קצב מצריכים פנייה מיידית לאמבולנס, ועבורם די בנטילת כדור הרגעה.
וגם הכל על התסמינים, מניעה, אבחון וטיפול בסוגים שונים של הפרעות קצב.
טרשת עורקים
העובדה שאת התפקיד העיקרי בהתפתחות טרשת עורקים ממלא עודף כולסטרול במזון כתובה בכל העיתונים, אבל מדוע אם כן במשפחות שבהן כולם אוכלים באותו אופן, רק אדם אחד חולה לעתים קרובות? טרשת עורקים ידועה כבר יותר ממאה שנה, אך חלק ניכר מהטבע שלה נותר בלתי פתור. האם זו סיבה לייאוש? ברור שלא! המומחים של האתר מספרים איזו הצלחה השיגה הרפואה המודרנית במאבק במחלה זו, כיצד למנוע אותה וכיצד לטפל בה ביעילות.
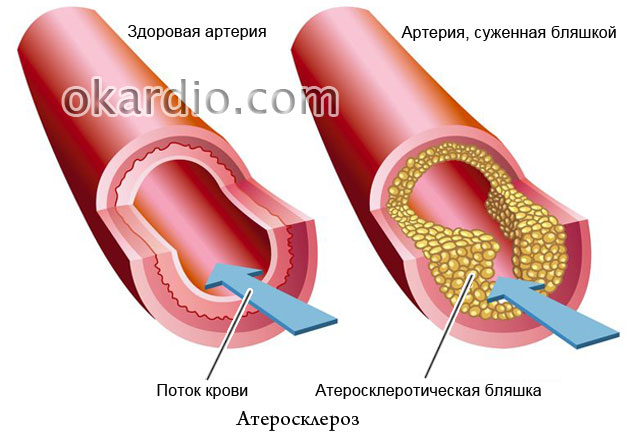
- מדוע מרגרינה מזיקה יותר מחמאה לאנשים עם מחלות כלי דם;
- וכמה זה מסוכן;
- מדוע דיאטות ללא כולסטרול לא עוזרות;
- מה יצטרכו לנטוש לכל החיים על ידי חולים עם;
- כיצד להימנע ולשמור על צלילות מחשבתית עד גיל מבוגר.
מחלות לב
בנוסף לתעוקת חזה, יתר לחץ דם, אוטם שריר הלב ומומי לב מולדים, ישנן מחלות לב רבות אחרות שרבים לא שמעו עליהן מעולם. האם אתה יודע, למשל, ש- לא רק את הפלנטה, אלא גם את האבחנה? או שגידול יכול לצמוח בשריר הלב? הכותרת באותו שם מספרת על מחלות אלו ואחרות של הלב של מבוגרים וילדים.
- וכיצד להעניק טיפול חירום למטופל במצב זה;
- מה ומה לעשות כדי שהראשון לא יעבור לשני;
- מדוע הלב של אלכוהוליסטים גדל בגודלו;
- מהי הסכנה של צניחת מסתם מיטרלי;
- באילו תסמינים ניתן לחשוד במחלת לב בעצמך ובילדך;
- אילו מחלות לב מאיימות יותר על נשים, ואילו גברים.

מחלות כלי דם
כלים מחלחלים לגוף האדם כולו, ולכן תסמיני התבוסה שלהם הם מאוד מאוד מגוונים. מחלות כלי דם רבות בהתחלה אינן מטרידות את החולה הרבה, אלא מובילות לסיבוכים איומים, נכות ואפילו מוות. האם אדם ללא השכלה רפואית יכול לזהות פתולוגיה של כלי דם בעצמו? כמובן, כן, אם הוא יודע את הביטויים הקליניים שלהם, שעליהם יספר חלק זה.
בנוסף, הוא מכיל מידע:
- על תרופות ותרופות עממיות לטיפול בכלי דם;
- לגבי איזה רופא לפנות אם אתה חושד בבעיות כלי דם;
- אילו פתולוגיות כלי דם הן קטלניות;
- מה גורם לוורידים להתנפח;
- כיצד לשמור על בריאות הורידים והעורקים לכל החיים.
ורידים בולטים
דליות (דליות) היא מחלה שבה לומן של ורידים מסוימים (רגליים, ושט, פי הטבעת וכו') הופכים רחבים מדי, מה שמוביל לפגיעה בזרימת הדם באיבר הפגוע או בחלק מהגוף. במקרים מתקדמים, מחלה זו נרפאת בקושי רב, אך בשלב הראשון בהחלט ניתן לרסן אותה. כיצד לעשות זאת, קרא בסעיף "דליות".
 לחץ על התמונה להגדלה
לחץ על התמונה להגדלה אתה גם תלמד מזה:
- אילו משחות קיימות לטיפול בדליות ואיזו מהן יעילה יותר;
- מדוע הרופאים אוסרים על חלק מהחולים עם דליות בגפיים התחתונות לרוץ;
- ועל מי זה מאיים;
- כיצד לחזק ורידים עם תרופות עממיות;
- כיצד להימנע מהיווצרות קרישי דם בוורידים הפגועים.
לַחַץ
- מחלה שכיחה כל כך שרבים רואים בה... מצב תקין. מכאן הנתונים הסטטיסטיים: רק 9% מהאנשים הסובלים מלחץ דם גבוה שומרים עליו בשליטה. ו-20% מהחולים עם יתר לחץ דם רואים עצמם בריאים בכלל, מכיוון שמחלתם אינה סימפטומטית. אבל הסיכון ללקות בהתקף לב או שבץ מזה הוא לא פחות! למרות שהוא פחות מסוכן מאשר גבוה, הוא גם גורם להרבה בעיות ומאיים בסיבוכים רציניים.

בנוסף, תלמדו:
- כיצד "להונות" תורשה אם שני ההורים סבלו מיתר לחץ דם;
- איך לעזור לעצמך וליקירים עם משבר יתר לחץ דם;
- מדוע לחץ הדם עולה בגיל צעיר;
- כיצד לשלוט בלחץ הדם ללא תרופות על ידי שימוש בצמחי מרפא ומזונות מסוימים.
אבחון
המדור המוקדש לאבחון מחלות לב וכלי דם מכיל מאמרים על סוגי הבדיקות שעוברים חולי לב. וגם על ההתוויות והתוויות נגדם, פרשנות התוצאות, האפקטיביות וההליך של ההליכים.
תשובות לשאלות תמצאו גם כאן:
- אילו סוגי בדיקות אבחון אפילו אנשים בריאים צריכים לעבור;
- מדוע נקבעת אנגיוגרפיה לאלה שעברו אוטם שריר הלב ושבץ;

שבץ
שבץ מוחי (תאונה מוחית חריפה) מדורג בעקביות בין עשר המחלות המסוכנות ביותר. אנשים מעל גיל 55, חולי יתר לחץ דם, מעשנים ואלה הסובלים מדיכאון נמצאים בסיכון הגדול ביותר להתפתחותו. מסתבר שאופטימיות ואופי טוב מפחיתים כמעט פי 2 את הסיכון לשבץ מוחי! אבל ישנם גורמים אחרים המסייעים ביעילות להימנע מכך.
המדור על שבץ מוחי מספר על הגורמים, הסוגים, התסמינים והטיפול במחלה ערמומית זו. וגם על אמצעי שיקום שעוזרים לשחזר תפקודים שאבדו למי שעברו.

בנוסף, כאן תלמדו:
- על ההבדל בביטויים הקליניים של שבץ מוחי אצל גברים ונשים;
- על מהו מצב טרום שבץ;
- על תרופות עממיות לטיפול בהשלכות של שבץ מוחי;
- על שיטות מודרניות להתאוששות מהירה לאחר שבץ.
התקף לב
אוטם שריר הלב נחשב למחלה של גברים מבוגרים. אבל זה עדיין מהווה את הסכנה הגדולה ביותר לא להם, אלא לאנשים בגיל העבודה ולנשים מעל גיל 75. לקבוצות אלו יש את שיעורי התמותה הגבוהים ביותר. עם זאת, אף אחד לא צריך להירגע: היום, התקפי לב משתלטים על אנשים צעירים, אתלטים ובריאים. ליתר דיוק, לא נחקר.
במדור "התקף לב" מומחים מדברים על כל מה שחשוב לדעת לכל מי שרוצה להימנע ממחלה זו. ומי שכבר סבל מאוטם שריר הלב ימצא כאן טיפים שימושיים רבים על טיפול ושיקום.

- על אילו מחלות מחופשות לפעמים כהתקף לב;
- כיצד לספק טיפול חירום לכאב חריף בלב;
- על ההבדלים במרפאה ומהלך אוטם שריר הלב אצל גברים ונשים;
- על דיאטה נגד אוטם ואורח חיים בטוח ללב;
- מדוע יש לקחת חולה התקף לב לרופא תוך 90 דקות.
הפרעות בדופק
אם כבר מדברים על הפרעות דופק, אנחנו מתכוונים בדרך כלל לתדירות שלו. עם זאת, הרופא מעריך לא רק את קצב הלב של המטופל, אלא גם אינדיקטורים אחרים של גל הדופק: קצב, מילוי, מתח, צורה... המנתח הרומי גאלן תיאר פעם לא פחות מ-27 ממאפייניו!

שינויים בפרמטרים של דופק בודדים משקפים את המצב של לא רק הלב וכלי הדם, אלא גם מערכות גוף אחרות, למשל, המערכת האנדוקרינית. האם אתה רוצה לדעת יותר על זה? קרא את הכותרת.
כאן תמצאו תשובות לשאלות:
- מדוע, אם אתה מתלונן על הפרעות בדופק, ייתכן שתופנה לבדיקת בלוטת התריס;
- האם קצב לב איטי (ברדיקרדיה) יכול לגרום לדום לב;
- מה זה אומר ולמה זה מסוכן;
- כיצד קצב הלב וקצב שריפת השומן קשורים בעת ירידה במשקל.
פעולות
מחלות רבות של הלב וכלי הדם, שלפני 20-30 שנה נידונו אנשים לנכות לכל החיים, נרפאות היום בהצלחה. בדרך כלל כירורגי. ניתוחי לב מודרניים מצילים גם את מי שעד לאחרונה לא הותיר סיכוי לחיים. ורוב הניתוחים מתבצעים כעת באמצעות דקירות זעירות, ולא חתכים, כמו קודם. זה לא רק נותן אפקט קוסמטי גבוה, אלא גם הרבה יותר קל לסבול. וגם מפחית את זמן השיקום לאחר הניתוח מספר פעמים.
במדור "ניתוחים" תמצאו חומרים על שיטות כירורגיות לטיפול בדליות, ניתוחי מעקף כלי דם, התקנת סטנטים תוך-וסקולריים, מסתמי לב תותבים ועוד ועוד.
תלמד גם:
- איזו טכניקה לא משאירה צלקות;
- כיצד פעולות בלב ובכלי הדם משפיעות על איכות החיים של המטופל;
- מה ההבדלים בין מבצעים לכלי שיט;
- באילו מחלות הוא מבוצע ומהו משך החיים הבריאים לאחריו;
- מה עדיף למחלות לב - להיות מטופלים בכדורים וזריקות או לעבור ניתוח.

מנוחה
ה"אחר" כולל חומרים שאינם מתאימים לנושאים של חלקים אחרים באתר. הוא מכיל מידע על מחלות לב נדירות, מיתוסים, תפיסות שגויות ועובדות מעניינות על בריאות הלב, תסמינים לא ברורים, משמעותם, הישגי הקרדיולוגיה המודרנית ועוד ועוד.
- על מתן עזרה ראשונה לעצמך ולאחרים בתנאי חירום שונים;
- על הילד;
- על דימומים חריפים ושיטות עצירתם;
- על הרגלי אכילה;
- על שיטות עממיות לחיזוק ושיפור מערכת הלב וכלי הדם.

הכנות
"סמים" הוא אולי החלק החשוב ביותר באתר. אחרי הכל, המידע היקר ביותר על המחלה הוא איך לטפל בה. אנחנו לא נותנים כאן מתכוני קסם לריפוי מחלות קשות בכדור אחד, אנחנו בכנות ובאמת מספרים הכל על התרופות כפי שהן. למה הם טובים ורעים, למי הם מסומנים והתווית נגד, במה הם שונים מאנלוגים וכיצד הם משפיעים על הגוף. אלה לא קריאות לטיפול עצמי, זה הכרחי כדי שתכירו היטב את "הנשק" איתו תצטרכו להילחם במחלה.

כאן תמצאו:
- סקירות והשוואה של קבוצות תרופות;
- מידע על מה ניתן ליטול ללא מרשם רופא, ומה אסור ליטול בכל מקרה;
- רשימת סיבות לבחירה באמצעי זה או אחר;
- מידע על אנלוגים זולים של תרופות מיובאות יקרות;
- נתונים על תופעות הלוואי של תרופות לב, אשר שותקות על ידי היצרנים.
ועוד הרבה הרבה דברים חשובים, שימושיים ובעלי ערך שיעשו אותך בריא יותר, חזק יותר ומאושר יותר!
שהלב וכלי הדם שלך תמיד יהיו בריאים!
אחד השינויים המסוכנים בקצב הלב הוא טכיקרדיה חדה של חדרי הלב. מדובר בהתקף של פעימות לב מואצות, שמקורו הוא שריר הלב של החדרים.
הסכנה של טכיקרדיה חדרית (VT) היא שבתדירות גבוהה של התכווצויות שריר הלב, לחללים של החדרים אין זמן להתמלא בדם, ולכן הוא כמעט אינו נפלט לאבי העורקים ולעורק הריאתי. אנחנו יכולים לומר שזרימת הדם נעצרת, זה כל כך לא יעיל. כל הרקמות, במיוחד המוח, חוות מחסור בחמצן. בתנאים אלה, תאים מתים במהירות. הפרעת קצב היא סכנת חיים ודורשת טיפול מיידי.
📌 קראו את המאמר הזה
סיבות להופעה
מדברים על טכיקרדיה פרוקסיזלית חדרית במקרים שבהם היא מופיעה פתאום, וקצב הלב (HR) הוא יותר מ-140 לדקה. VT היא שרשרת רציפה של 4-5 או יותר אקסטרה-סיסטולות חדריות העוקבות ברציפות.
עם הפרעת קצב זו, מקור הדחפים המכווצים את הלב הוא צביר תאים הממוקם בשריר הלב של אחד החדרים. יחד עם זאת, הפרוזדורים מתכווצים מעצמם, הקצב שלהם הוא הרבה פחות תכוף מקצב הלב במהלך VT.

 מנגנון ההתפתחות של טכיקרדיה חדרית
מנגנון ההתפתחות של טכיקרדיה חדרית VT נראה בעיקר אצל גברים מבוגרים.
התקף, או הפרוקסיזם של טכיקרדיה חדרית, מתרחש אצל אנשים עם מחלות קשות:
- מחלת לב כלילית, במיוחד אנגינה פקטוריס מתקדמת וכן, כמו גם מפרצת לב;
- קרדיומיופתיה: מגבילה, מורחבת, היפרטרופית, משנה את מבנה מערכת ההולכה של הלב;
- כמה תרופות (quinidine, digoxin, novocainamide);
- קוֹקָאִין;
- סרקואידוזיס ומחלות מערכתיות אחרות עם נזק לאיברים רבים;
- מומי לב, דלקת שריר הלב;
- תפקוד מוגבר של בלוטת התריס;
- עלייה בתכולת האשלגן בדם;
- טראומה בחזה.
סיווג פתולוגיה
בהתאם למשך ולסכנה של VT, צורותיו וסוגיו מובחנים.
סוגים
- טכיקרדיה חדרית לא יציבה - התקפיות קצרות המתעוררות באופן עצמאי ונפסקות; בדרך כלל הם אינם מלווים בביטויים חמורים;
- VT מתמשך הוא אפיזודה ממושכת שיכולה להתקדם לפרפור חדרים ולהוביל לדום לב.
טפסים
- טכיקרדיה חדרית דו כיוונית, מתבטא ב-ECG כקומפלקסים חדריים מעוותים, אשר משנים בהדרגה את הקוטביות, ויוצרים תבנית "ציר" אופיינית; שם אחר להפרעת קצב מסוכנת מאוד זו הוא "פירואטה" או טכיקרדיה חדרית בצורת ציר;

 טכיקרדיה חדרית פולימורפית, דו כיוונית
טכיקרדיה חדרית פולימורפית, דו כיוונית - VT monotopic monomorphic- פחות מסוכן, זוהי סדרה של extrasystoles או זרימה מעגלית של דחף בשריר הלב החדרי;

 טכיקרדיה חד מונומורפית של חדרים
טכיקרדיה חד מונומורפית של חדרים - fascicularמתרחשת בצעירים ללא מחלת לב ומהווה עד 10% מכלל VTs.
סימנים ותסמינים של הפרעת קצב
כל סוג של VT, במיוחד טכיקרדיה חדרית פולימורפית, נסבל בדרך כלל בצורה גרועה על ידי החולים. תסמינים עיקריים:
- סחרחורת, התעלפות אפשרית;
- קרדיופלמוס;
- תחושת קוצר נשימה;
- לפעמים בחילות;
- בלבול ואובדן הכרה;
- אִי סְפִיקַת הַלֵב.
קצב הלב נע בין 140 ל-250 לדקה.משך ההתקף נע בדרך כלל בין מספר שניות למספר שעות. לפעמים VT נמשך מספר ימים.

 הפרעת קצב מלווה בסימנים של רעב חמצן:
הפרעת קצב מלווה בסימנים של רעב חמצן:
- יש כאבים צורבים, לוחצים מאחורי עצם החזה, שאינם מוסרים על ידי ניטרוגליצרין;
- הלם אריתמי עלול להתרחש עם ירידה חדה בלחץ ואיבוד הכרה;
- ירידה בתפוקת השתן;
- יש כאבים בבטן ונפיחות שלה (עם התקפים ממושכים או תכופים).
יש אנשים שאינם חשים התקפי טכיקרדיה, למרות שהסכנת חיים נותרת בעינה.
אבחון של פתולוגיה
VT מזוהה בשתי שיטות - א.ק.ג וניטור א.ק.ג. 24 שעות.
פירוש א.ק.ג
טכיקרדיה חדרית ב-ECG מתבטאת בהופעה פתאומית של אפיזודה של קצב לב מהיר בתדירות של 140 עד 220 פעימות לדקה. הם קצביים. קומפלקסי החדרים אינם סדירים בצורתם, הם מורחבים.

 טכיקרדיה חדרית
טכיקרדיה חדרית בניתוח מדוקדק של ה-ECG, ניתן לראות גלי P נורמליים, המשקפים התכווצות פרוזדורים רגועה. לפעמים דחף הסינוס עובר לחדרים דרך הצומת האטrioventricular, ואז יש "לכידת חדר" - קומפלקס חדרים נורמלי בודד, צר ולא מעוות. זהו סימן ההיכר של GI.

 טכיקרדיה חדרית. מתחם QRS צר 9 (לכידה)
טכיקרדיה חדרית. מתחם QRS צר 9 (לכידה) לא כל דפיקות לב (טכיקרדיה) עם קומפלקסים מורחבים ב-ECG הם טכיקרדיה חדרית. תמונה דומה עשויה להיות מלווה בצורה טכיסיסטולית של פרפור פרוזדורים, טכיקרדיה עם, טכיקרדיה על-חדרית עם הפרעה בהולכה לאורך אחת הרגליים של צרור His. לכן, עבור האבחנה הסופית, יש צורך בניטור יומי של ה-ECG.
 פרפור פרוזדורים עם צורת קומפלקס QRS כמו בחסימה של רגל שמאל של צרור His (A). טכיקרדיה חדרית (B). אבחון דיפרנציאלי של טכיקרדיה על-חדרית עם הולכה חריגה וטכיקרדיה חדרית על האלקטרוקרדיוגרמה קשה, ולעיתים בלתי אפשרי, עזרה ראשונה נכונה ובזמן של טכיקרדיה יכולה להציל חיים. מה אפשר וצריך לעשות בבית בזמן התקף? כיצד לספק טיפול חירום לטכיקרדיה התקפית, על-חדרית?
פרפור פרוזדורים עם צורת קומפלקס QRS כמו בחסימה של רגל שמאל של צרור His (A). טכיקרדיה חדרית (B). אבחון דיפרנציאלי של טכיקרדיה על-חדרית עם הולכה חריגה וטכיקרדיה חדרית על האלקטרוקרדיוגרמה קשה, ולעיתים בלתי אפשרי, עזרה ראשונה נכונה ובזמן של טכיקרדיה יכולה להציל חיים. מה אפשר וצריך לעשות בבית בזמן התקף? כיצד לספק טיפול חירום לטכיקרדיה התקפית, על-חדרית? 

- תחושה של דופק מהיר, "תרדמת" בגרון.
- אי נוחות ותחושת "צריבה" בחזה.
- חולשה חמורה, סחרחורת, עד אובדן הכרה.
- תחושת "עילפון", פחד.
- חיוורון של העור.
טפסים
הצורה של טכיקרדיה חדרית היא חַד צוּרָתִי ו רַב צוּרוֹת.
- טכיקרדיה חד-מורפית חדרית.
- יש מקור אחד לטכיקרדיה (דופק מהיר).
- מתרחש לעתים קרובות יותר בנוכחות נזק ללב.
- טכיקרדיה חדרית פולימורפית.
- ישנם מספר מקורות לטכיקרדיה.
- זה מתרחש עם מנת יתר של תרופות מסוימות וכמה מחלות גנטיות (המועברות מההורים לילדים).
- טכיקרדיה קיבה לא יציבה התקפית.
- התקף של טכיקרדיה חדרית נמשך פחות מ-30 שניות.
- התפרצויות כאלה (החמרות) אינן משפיעות מאוד על המודינמיקה (זרימת דם דרך כלי הדם), אך מגדילות את הסיכון לפרפור (עירור כאוטי תכוף אך לא יציב והתכווצות של סיבים בודדים) של החדרים.
- טכיקרדיה קיבה מתמשכת התקפית. התקף של טכיקרדיה חדרית נמשך יותר מ-30 שניות. במקרה זה, יש הפרה בולטת של המודינמיקה.
- טכיקרדיית קיבה כרונית (חוזרת לצמיתות, חוזרת ברציפות). - התקפי טכיקרדיאליים קצרים יחסית לטווח ארוך (שבועות וחודשים). גרסה זו של טכיקרדיה חדרית מובילה לעלייה הדרגתית ואיטית בהפרעות המודינמיות.
הסיבות
- טכיקרדיה חדרית אידיופטית (בעוד שסיבתה אינה ידועה), מחלות לב ונטייה גנטית (המועברת מההורים לילדים) אינה מצוינת.
- מחלת לב איסכמית (מחלת לב הנגרמת עקב אספקת דם לא מספקת).
- אוטם שריר הלב (מוות של רקמת הלב עקב אספקת דם לא מספקת).
- דלקת שריר הלב (דלקת ברקמת הלב, לרוב עקב מחלה זיהומית).
- מומי לב מולדים (הפרעה מולדת במבנה הלב).
- קרדיומיופתיה (מחלה בה חל שינוי במבנה ותפקוד שריר הלב, הסיבה לרוב לא ידועה).
- דיספלסיה של חדר ימין אריתמוגני היא מחלה המתאפיינת בהחלפה מתקדמת של שריר הלב (רקמת הלב השרירית) של החדר הימני ברקמת שומן וחיבור ומתבטאת בהפרעות קצב חדריות (הפרעה בקצב הלב התקין) ומוות פתאומי.
- פעולות כירורגיות בלב.
- מנת יתר של תרופות מסוימות:
- תרופות אנטי-אריתמיות (תרופות המנרמלות את קצב התכווצויות הלב);
- חוסמי בטא (תרופות החוסמות תצורות עצבים מיוחדות (רצפטורים) המגיבים לאדרנלין ונוראפינפרין - הורמוני סטרס);
- גליקוזידים (תרופות שמגבירות כוח, מאטים (הן הופכות נדירות) את התכווצויות הלב ומאטות הולכה של דחף דרך הלב).
- הפרעות אלקטרוליטים (ירידה בתכולת האלקטרוליטים (מגנזיום, אשלגן וחומרים אחרים המעורבים בתהליכים המטבוליים של הגוף)).
- מחלות גנטיות (המועברות מהורים לילדים):
- תסמונת Brugada (תורשתית (יכולה לעבור מהורים לילדים) מחלה המאופיינת בשינויים ספציפיים באלקטרוקרדיוגרמה ובסיכון מוגבר לפרפור (עירור כאוטי תכוף, אך לא יציב, והתכווצות של סיבי חדרים בודדים) של החדרים);
- תסמונת מרווח QT ארוך (מחלה שעלולה לעבור בתורשה ומאופיינת בשינויים באלקטרוקרדיוגרמה (הארכת מרווח QT), וכן בסיכון מוגבר לפרפור חדרים ומוות לבבי פתאומי).
אבחון
- ניתוח ההיסטוריה של המחלה והתלונות (האם החולה מציין חולשה כללית, דפיקות לב, אי נוחות בחזה, חיוורון של העור, סחרחורת, עילפון, שאיתם הוא מקשר את הופעת התסמינים הללו, כאשר (לפני כמה זמן) הם הופיע, מהן המחלות הנלוות).
- ניתוח אנמנזה של החיים (האם יש אוטם שריר הלב (מחלה המאופיינת במוות של רקמת שריר הלב עקב אספקת דם לא מספקת) באנמנזה, האם החולה נוטל תרופות כלשהן, האם לקרובים קרובים יש מחלות של מערכת הלב וכלי הדם, האם היו מקרים של מוות פתאומי במשפחה).
- בדיקה גופנית. העור נבדק, הדופק נמדד, לחץ הדם נמדד והאזנה (האזנה) לקולות הלב.
- ניתוח דם כללי. ניתוח שתן כללי. נערך לזיהוי מחלות נלוות.
- בדיקת דם ביוכימית - קובעים את רמת הכולסטרול הכולל (חומר דמוי שומן, חומר בניין של תאים), כולסטרול נמוך (מעודד יצירת פלאקים של כולסטרול - משקעי כולסטרול על דפנות כלי הדם) וצפיפות גבוהה (מונעת היווצרות כולסטרול פלאקים), רמות טריגליצרידים (שומנים, מקור אנרגיה בתאים), רמת סוכר, אלקטרוליטים בדם (אשלגן, מגנזיום, סידן).
- אלקטרוקרדיוגרפיה (ECG) - מבוצעת כדי לזהות שינויים בלב, הפרעות קצב אפשריות, מיקום המוקד של טכיקרדיה חדרית נקבע.
- ניטור יומי של אלקטרוקרדיוגרמה. בעזרת המחקר ניתן לא רק לזהות טכיקרדיה חדרית, אלא גם לגלות את מספר האפיזודות ביום, משך הזמן, מיקום המוקד של טכיקרדיה חדרית והתנאים להופעתה.
- אקו לב (EchoCG) - מאפשר לך לקבוע את מצב מבני הלב, לזהות הפרה של ההתכווצות שלו, הפרעות מסתמים.
- מחקר אלקטרופיזיולוגי של הלב. השגת תיעוד של דחפים ביולוגיים מהמשטח הפנימי של הלב, באמצעות אלקטרודות מיוחדות וציוד רישום. מאפשר לך לזהות את המנגנון המדויק של התפתחות טכיקרדיה חדרית.
- מבחני עומס (וולורגומטריה או בדיקת הליכון) הם שימוש בהגברת הפעילות הגופנית בהדרגה שמבצע הנבדק על אגומטר אופניים (סוג מיוחד של אופני כושר) או הליכון (הליכון מיוחד) בשליטה של אלקטרוקרדיוגרמה. המחקר מגלה איסכמיה לבבית (לא מספיק דם בלב), כגורם לטכיקרדיה חדרית. בנוסף, נקבע כיצד טכיקרדיה חדרית משתנה בהתאם לעומס.
- טומוגרפיה ממוחשבת מרובה פרוסות (MSCT). מזהה נוכחות של מחלות המובילות לטכיקרדיה חדרית.
- הדמיית תהודה מגנטית (MRI). זיהוי מחלת לב המובילה לטכיקרדיה חדרית.
- שיטות רדיונוקלידים (שיטה לקביעת מצב הלב באמצעות קרינה מחומר רדיו-פרמצבטי שנבלע). במהלך המחקר ניתן לזהות את מקום הפגיעה בשריר הלב, אזור האיסכמיה שלו (תכולת דם לא מספקת בלב), שיכול להוות מקור להפרעת קצב חדרית.
- אנגיוגרפיה כלילית עם ventriculography (בדיקת כלי הלב וחלל החדרים) - נקבע אם יש היצרות של עורקי הלב עצמו, מפרצת חדרית (בליטה מוגבלת של קטע דליל ולא מכווץ של דופן החדר, המורכב מרקמות מתות), שהם הגורמים השכיחים ביותר לטכיקרדיה חדרית.
- ניתן גם להתייעץ.
טיפול בטכיקרדיה חדרית
- טיפול במחלה הבסיסית, שבגללה התפתחה טכיקרדיה חדרית.
- שחזור קצב בזמן התקפיות (החמרה) של טכיקרדיה חדרית:
- טיפול באלקטרופולס (טיפול בהפרעות קצב לב עם דופק זרם חשמלי);
- תרופות נגד הפרעות קצב (תרופות המשחזרות ושומרות על קצב התכווצויות הלב), הניתנות תוך ורידי.
- מניעת התקף של טכיקרדיה חדרית.
- טיפול רפואי:
- חוסמי בטא (מחלישים ומאטים (הם הופכים נדירים) התכווצויות לב, הורדת לחץ דם);
- תרופות אנטי-אריתמיות (משחזרות ושומרות על קצב תקין של התכווצויות לב);
- חוסמי תעלות סידן (בעלי יכולת להחזיר את הקצב התקין של התכווצויות הלב, להחליש את כוח התכווצות הלב, להרחיב כלי דם, להוריד לחץ דם);
- חומצות שומן רב בלתי רוויות אומגה 3 (מורידות את רמת הכולסטרול (חומר דמוי שומן, חומר בניין של תאים) בדם, מפחיתות את האפשרות להיווצרות קרישי דם, וגם בעלות תכונות אנטי דלקתיות).
- כִּירוּרגִיָה:
- אבלציה בתדר רדיו - הרס מקור הפרעת הקצב (המקור להפרה של קצב הלב התקין) בעזרת דופק בתדר רדיו;
- השתלה (התקנה) של קרדיווברטר-דפיברילטור (מכשיר המשחזר את קצב התכווצויות הלב).
- טיפול רפואי:
סיבוכים והשלכות
- פרפור חדרים (עירור תכוף, לא סדיר והתכווצות של סיבי שריר בודדים).
- אי ספיקת לב (הפרעות הקשורות לירידה בכיווץ הלב) - מתפתחת עם מהלך ארוך של המחלה.
- מוות לב פתאומי.
מניעת טכיקרדיה חדרית
- מניעת מחלות הגורמות טכיקרדיה חדרית.
- סירוב אלכוהול ועישון.
- הדרה של מתח פסיכו-רגשי עז (מתח, מצבי קונפליקט בעבודה ובבית).
- פעילות גופנית מתונה סדירה (הליכות, תרגילי בוקר).
- תזונה רציונלית ומאוזנת (צריכה מוגבלת של מזון מטוגן, מלוח, מעושן; עלייה בכמות הפירות והירקות הטריים בתזונה).
- שליטה במשקל הגוף.
- שליטה ברמת הסוכר והכולסטרול (חומר דמוי שומן, חומר הבניין של תאים) בדם.
- אם מתגלה מחלה גנטית (המועברת מהורים לילדים), בדיקת קרובי משפחה למניעת התפתחות המחלה.
טכיקרדיה חדרית היא אחד מסוגי הפרעות קצב הלב, כמעט תמיד עקב נזק חמור לשריר הלב,מאופיין בהפרה משמעותית של המודינמיקה התוך לבבית והכללית, ומסוגל לגרום לתוצאה קטלנית.

בדרך כלל, דפיברילציה מתבצעת בחולים עם טכיקרדיה חדרית מתמשכת, כמו גם עם טכיקרדיה לא יציבה, המלווה בהפרעות המודינמיות חמורות (אובדן הכרה, לחץ דם עורקי, קריסה,). על פי כל הכללים לדפיברילציה מופעלת על לבו של המטופל פריקה חשמלית של 100, 200 או 360 J דרך דופן החזה הקדמי.במקביל מתבצעת אוורור מלאכותי של הריאות (כשהנשימה נעצרת) לסירוגין לחיצות חזה אפשריות. זה מבוצע גם החדרת תרופות לתוך הווריד התת-שפתי או ההיקפי. בדום לב משתמשים באדרנלין תוך לבבי.

מבין ההכנות התרופתיות, הפתרון היעיל ביותר הוא לידוקאין (1-1.5 מ"ג / ק"ג משקל גוף) ואמיודרון (300-450 מ"ג).
למניעת התקפיותבעתיד, המטופל יראה נוטל טבליות אמיודרון, המינון נבחר בנפרד.
עם התפרצויות תכופות (יותר מפעמיים בחודש), ייתכן שיומלץ למטופל על השתלה (ECS), אלא קרדיווברטר-דפיברילטור. בנוסף לזה האחרון, הקוצב יכול לפעול כקוצב מלאכותי, אך סוג זה משמש להפרעות קצב אחרות, למשל, עם תסמונת סינוס חולה וחסימות. עבור טכיקרדיות התקפיות, מושתל קרדיווברטר-דפיברילטור, אשר כאשר מתרחשת טכיקרדיה חדרית, היא "מאתחלת" את הלב באופן מיידי, והוא מתחיל להתכווץ בקצב הנכון.
סיבוכים
הסיבוך האימתני ביותר הוא פרפור חדרים, הופך לאסיסטולה ומוביל להתפתחות של קליני ראשון, וללא טיפול וביולוגי. מותו של החולה.

פרפור חדרים הוא השלב הסופני שלאחר VT. מסוכן עם מוות
בנוסף, קצב לב לא תקין, כאשר הלב פועם דם, כמו במיקסר, עלול להוביל להיווצרות קרישי דם בחלל הלב ולהתפשטותם לכלי דם גדולים אחרים. לפיכך, סביר להניח שלמטופל יהיו גפיים ומעי. כל זה כשלעצמו כבר יכול להוביל לתוצאה מצערת, עם או בלי טיפול.
תַחֲזִית
הפרוגנוזה של טכיקרדיה חדרית ללא טיפול היא שלילית ביותר.עם זאת, ההתכווצות השמורה של החדרים, היעדר אי ספיקת לב וטיפול בזמן החלו לשנות באופן משמעותי את הפרוגנוזה לטובה. לכן, כמו בכל מחלת לב, חיוני לחולה לפנות בזמן לרופא ולהתחיל מיד בטיפול המומלץ על ידו.
וידאו: חוות דעת על VT של רופאי קצב מודרניים
וידאו: הרצאה על הפרעות קצב חדריות
