אלקטרוקרדיוגרפיה היא הדרך העיקרית לאבחון מחלות לב. לצורך רישומו נעשה שימוש במובילים המאפשרים רישום פעילות חשמלית לבבית מכל עבר. בהתאם למקום הפעלת האלקטרודות על גוף האדם, דחפים חשמליים מחלקים שונים של הלב יתועדו על סרט הא.ק.ג. באבחון א.ק.ג סטנדרטי, נעשה שימוש ב-12 לידים. אם יש אינדיקציות מיוחדות, ניתן להשתמש באינדיקציות נוספות.
- V1 - בקצה הימני של עצם החזה בחלל הבין-צלעי הרביעי;
- V2 - סימטרי ל-V1 משמאל;
- V3 - באמצע בין הנקודה הראשונה והשנייה;
- V4 - בחלל הבין-צלעי החמישי לאורך קו הפטמה;
- V5 - בחלל הבין-צלעי החמישי לאורך קו בית השחי הקדמי;
- V6 - בחלל הבין-צלעי ה-5 בקו האמצעי.
- אלקטרודה אדומה - לאורך הצלע II מימין לאורך הקו הפאראסטרנלי (ייעוד A לפי השמיים - הקיר הקדמי);
- אלקטרודה צהובה - לאורך קו בית השחי האחורי בגובה החלל הבין-צלעי החמישי (ייעוד D לפי השמיים - קיר אחורי);
- אלקטרודה ירוקה - מעל החלק העליון (ייעוד I לפי השמיים - קיר תחתון).
תראה הכול
יסודות ועקרונות אלקטרופיזיולוגיים של אלקטרוקרדיוגרפיה
בדרך כלל, מקור הפעילות החשמלית הלבבית הוא צומת הסינוס, בו נוצרת עירור באופן קבוע (בתדירות של 60-90 פעימות לדקה), העובר דרך מערכת ההולכה של הלב ברצף לפרוזדורים ולחדרים. במקרה זה, לעירור עובי שריר הלב (שכבת השריר) יש כיוון מהאנדוקרדיום (השכבה הפנימית) לאפיקרדיום (השכבה החיצונית), מה שיוצר את מה שנקרא וקטור עירור. לוקטור יש כיוון מתחילת העירור (קוטב שלילי) לאזור שריר הלב בו התרחשה העירור האחרון (קוטב חיובי). על פי כללי חיבור וקטור, ניתן להוסיף מספר וקטורים, והתוצאה של סכום זה תהיה וקטור אחד שנוצר.
השדה החשמלי, שנוצר סביב הדחפים החשמליים של הלב, מתפשט בגוף האדם במעגלים קונצנטריים. ערכו של הפוטנציאל בכל נקודה של אחד מהמעגלים הללו, הנקראים שווי פוטנציאל, זהה. מאפיין זה משמש בתפעול האלקטרוקרדיוגרף. הידיים והרגליים, פני החזה הם שני עיגולים שווי פוטנציאל, המאפשרים לשים עליהם אלקטרודות ולרשום את הבדלי הפוטנציאל בחלקים בודדים של הלב.
הפוטנציאלים החשמליים הנוצרים במהלך עבודת הלב נלקחים באמצעות שתי אלקטרודות: אחת מהן מחוברת לחיובי, השנייה לקוטב השלילי של הגלוונומטר, חלק בלתי נפרד מהאלקטרוקרדיוגרף. המכשיר רושם ומציג באופן גרפי את הדינמיקה של הפרש הפוטנציאלים בין האלקטרודות האקטיביות והפאסיביות.
חטיפה היא חיבור של שתי נקודות מרוחקות של גוף האדם עם פוטנציאלים שונים.
ברגע שהזרם מכוון אל האלקטרודה הפעילה, מחט הגלוונומטר תסטה כלפי מעלה; כאשר הזרם מתרחק מהאלקטרודה הפעילה, החץ נע למטה. בדרך זו נוצרים גלים חיוביים ושליליים באלקטרוקרדיוגרמה.


סוגי מובילי א.ק.ג
בהתאם למספר הקטבים, מבחינים בין מובילי ECG חד ושני קוטבי. הפרש הפוטנציאל בין שתי נקודות בגוף נקבע על ידי אלקטרודות דו-קוטביות בין חלק מסוים בגוף לבין פוטנציאל קבוע בגודלו ונלקח באופן מותנה כאפס. האלקטרודה האדישה של ווילסון המשולבת, שנוצרה על ידי חיבור דרך החוטים של רגל שמאל ושתי הידיים, משמשת כפוטנציאל אפס.
נכון לעכשיו, 12 מובילים מקובלים בדרך כלל: שלושה סטנדרטיים דו-קוטביים, שלושה מחוזקים מהגפיים ושישה חד-קוטביים ביתיים.


איבר מוביל
מובילי גפיים מורכבים משתי תת-קבוצות - סטנדרטיות (I, II, III) ומשופרות (aVR, aVL, aVF). לרישום שלהם, אלקטרודות מוחלות על פי כלל "רמזור": בצד ימין - מסומן באדום (R), ביד שמאל - צהוב (L), ברגל שמאל - ירוק (F). אלקטרודה שחורה ("אדמה") מונחת על רגל ימין, המשמשת לביטול הפרעות חשמליות.

לידים סטנדרטיים
הלידים הסטנדרטיים שהציע איינטהובן בשנת 1903 ממוספרים I, II, III. ההובלה הסטנדרטית הראשונה משמשת לרשום את ההבדל הפוטנציאלי בין הידיים הימניות ("שליליות") ושמאליות ("חיוביות"), השנייה - יד ימין ("שלילית") ורגל שמאל ("חיובית"), וה שלישית - יד שמאל ("שלילית") ורגל שמאל ("חיובית"). המשולש שווה הצלעות שהוצע על ידי איינטהובן, שקודקודיו נמצאים בגובה מפרקי הכתף והירך השמאלי, משמש לתיאור הצירים של מובילים סטנדרטיים (איור 1). במרכז המשולש הזה נמצא מה שנקרא המרכז החשמלי של הלב, או דיפול, במרחק שווה מכל שלושת המוליכים הסטנדרטיים.

מובילים מחוזקים
האלקטרודה הפעילה (הגזירה) של חטיפה מוגברת רושמת את הפוטנציאל של הגפה עליה היא ממוקמת. האלקטרודות של שתי הגפיים מחוברות לאלקטרודה פסיבית (אדישה) אחת, שהפוטנציאל שלה מתקרב לאפס. כתוצאה מכך, הפרש הפוטנציאל בין האלקטרודות לקצץ לאלקטרודות האדישות יהיה גדול יותר, בהתאמה, ואמפליטודה של שיני ה-ECG תגדל. מובילים מוגדלים מסומנים באותיות הלטיניות aVR, aVL ו-aVF (מהאנגלית augmented - reinforced, Voltage - potential, Right - right, Left - left, Foot - leg). אותיות גדולות מציינות את מיקום האלקטרודה הפעילה.
מערכת קואורדינטות ביילי 6 צירים
מערכת הקואורדינטות בת 6 הצירים המוצעת על ידי ביילי נוצרת על ידי הנחת מערכת 3 הצירים של מובילים סטנדרטיים על הצירים של מובילי הגפיים המשופרים (ראה סכמה 1). הוא מאפיין את מיקומם של ששת מובילי הגפיים במרחב, ולכן, משקף שינויים בכיוון הכוח האלקטרו-מוטיבי של הלב המתרחש במישור הקדמי.

ממרכז הלב, קווים נמשכים במקביל לשלושת ההליכים הסטנדרטיים. יתר על כן, צירים של מובילים מחוזקים מהגפיים מוחלים על מרכז הלב. הזווית שנוצרת בין כל אחד משני ההליכים הסטנדרטיים תהיה 60°. הזווית בין כל עופרת סטנדרטית לבין עופרת הגפה המוגדלת הסמוכה לו היא 30°.
מערכת קואורדינטות זו משמשת לקביעת מה שנקרא הציר החשמלי של הלב - כיוון הווקטור הכולל של הכוח האלקטרו-מוטורי של הלב, הממוקם במישור הקדמי. זווית הסטייה הרגילה של הציר החשמלי היא 30-70 מעלות. שינויים במיקום הציר החשמלי של הלב, מה שנקרא סיבוביו סביב ציר האורך ו/או הרוחבי, המעידים על פתולוגיה, חשובים לתרגול של רופא (ראה טבלה 1).
הקשר בין מחלות לב ריאה וסטיית המיקום של הציר החשמלי של הלב על פי האלקטרוקרדיוגרמה:
מובילי חזה חד קוטביים
מובילי חזה חד-קוטביים, שהוצעו על ידי ווילסון ב-1933, נועדו לתעד את הפרש הפוטנציאלים בין האלקטרודה הראשונה (פעילה) הממוקמת על החזה לבין האלקטרודה השנייה (אדישה). בייעודם יש להם את האות V ומספר המספר הסידורי. במקרה זה, האלקטרודות ממוקמות:
עבור כמה אינדיקציות מיוחדות, יש צורך לרשום את מובילי החזה הנוספים השמאלי ביותר V7 -V9. במקרה זה, האלקטרודה הפעילה ממוקמת בחלל הבין-צלעי החמישי לאורך קווי השחי האחוריים, השכמה והפר-חולייתיים, בהתאמה.
מובילי חזה "גבוהים" מתועדים באותם קווים כמו מובילי חזה רגילים, אך 2-3 מרווחים בין צלעיים גבוהים יותר (או לעיתים נמוכים יותר), במקרים בהם קיים חשד לשינויים מוקדיים בדפנות הקדמיות והצדדיות של החדר השמאלי. החלקים העליונים שלהם.
מובילי החזה הימניים, המיועדים לחיזוק דומה מהגפיים V3R-V6R, מקובעים על החלקים הסימטריים של החזה בצד ימין.

לידים נוספים
מובילי סקיי (מובילי חזה דו קוטביים) נוחים לביצוע בדיקות תפקודיות שונות בפעילות גופנית. הם משמשים כשיטות נוספות לאישור היפרטרופיה חדרית וזיהוי לוקליזציות ספציפיות של הפרעות במחזור הדם של הלב. האלקטרודות מונחות על החזה ויוצרות את מה שנקרא "משולש לב קטן". במקרה זה, מיקום האלקטרודות הוא כדלקמן:
מובילי Slopak משמשים לרישום שינויים מוקדיים בחלק התחתון של הקיר האחורי של החדר השמאלי. . האלקטרודה הצהובה (האדישה) מונחת על הזרוע השמאלית, האלקטרודה האדומה (האקטיבית) - בחלל הבין-צלעי II בקצה השמאלי של עצם החזה, ואז נעה ברצף באזור התת-שפתי מקצה עצם החזה לכתף שמאל. לאורך קווי בית השחי האמצעי, הקדמי והאמצעי.

לידים לפי ליאן מיושמים לרישום מדויק יותר של אפרכסות.אלקטרודות ממוקמות על ידית עצם החזה ובחלל הבין-צלעי החמישי בקצה הימני או השמאלי של עצם החזה.
עוֹפֶרֶת לפי קלטין זהה ל-aVF עופרת, אבל חורג ממנו במשרעת פי 2 ופחות תלוי במיקום הלב.אלקטרודה מונחת על ידית עצם החזה מיד ימין, אלקטרודה נוספת נשארת על רגל שמאל. בפרקטיקה הקלינית, טכניקת יישום האלקטרודות לפי Kletin משמשת לאבחון נגעים מוקדיים הממוקמים לאורך הקיר האחורי של החדר השמאלי.
מובילי הוושט מאפשרים רישום פוטנציאלים בסביבה הקרובה של הלב ומשמשים לרישום פוטנציאלים של אזורים שאינם נגישים לרישום על ידי אלקטרודות בחזה - הקיר האחורי של החדר השמאלי והאטריום השמאלי.

לשם מה מיועדים מובילי ה-ECG?
ידוע שכל אחד מהלידים רושם מעבר של דחף מצומת הסינוס לאורך מערכת ההולכה בחלקים מסוימים של הלב: המוליכים הסטנדרטיים (I, II, III) אחראים על הקירות הקדמיים והאחוריים; מחוזקים מהגפיים (aVR, aVL, aVF) - מאחורי הקירות הצדדיים הימניים, הקדמיים-צדדיים השמאליים והפוטרו-תחתונים, בהתאמה; חזה V1 ו-V2 - עבור המחיצה הבין חדרית; V3 - מאחורי הקיר הקדמי של החדר השמאלי, V4 - מאחורי הקודקוד, V5 ו-V6 - מאחורי הקיר הרוחבי של החדר השמאלי; חזה נוסף (V7 -V 9) - מאחורי הקיר האחורי; חזה ימין (V3 R-V6 R) - מאחורי הקיר הימני.
זה גם מרמז על חלוקה מותנית של לידים לימין (III, aVF, V1 -V2), לרשום שינויים בהפרש הפוטנציאלי באטריום הימני והחדר, ושמאלי (I, aVL, V5 -V6) - באופן דומה בשמאל.
תשעה מובילים נוספים נוספו מאוחר יותר לשלושת מובילי הגפיים הדו-קוטביים.
בשנות ה-30, פרנק נ. ווילסון ועמיתיו באוניברסיטת מישיגן המציאו את מובילי הגפיים החד-קוטביים ושישה מובילי החזה החד-קוטביים (V1-V6). קצת מאוחר יותר, עמנואל גולדברגר המציא שלושה מובילי גפיים חד-קוטביים משופרים: aVR, aVFו aVL.
הם מסומנים באותיות לטיניות:
- "א"אמצעי מחוזק;
- "V"- מתח (מתח אנגלי);
- חטיפה מיד ימין מסומנת באות ר(אנגלית ימין - ימין), מצד שמאל - ל(אנגלית שמאל - שמאל), מרגל שמאל - ו(רגל - רגל).
כיום 12 לידים נמצאים בשימוש נפוץ.: ( , aVR, aVL, aVF) ו- .
המוליך החד קוטבי רושם מתח בנקודה יחסית לאלקטרודה בעלת פוטנציאל קרוב לאפס, ולא ביחס למתחים על איברים בודדים אחרים, כמו במקרה של מובילים דו-קוטביים [לידים חד-קוטביים (כמו מובילים דו-קוטביים) מיוצגים על ידי צירים עם חיובים וקטבים שליליים, לעומת זאת, המונח ההיסטורי "חד קוטבי"מחוברים, במקום זאת, לא עם הקטבים האלה, אלא עם העובדה שמובילים חד-קוטביים רושמים מתח בנקודה יחסית לאלקטרודה עם פוטנציאל קרוב לאפס]. אפס פוטנציאל ב-ECG מתקבל על ידי חיבור של שלושה מובילי גפיים. מכיוון שסכום המתחים של זרוע ימין, זרוע שמאל ורגל שמאל הוא אפס, לאלקטרודה המשולבת יש מתח אפס. לשיטות להשגת לידים aVL ו-aVF יש הבדלים מסוימים. המתחים הנקלטים על ידי האלקטרוקרדיוגרף מוגברים בכ-50% בהשוואה למתח המזוהה בפועל בכל איבר (הגברה משמשת לרישום טוב יותר של הקומפלקסים).
לפיכך, אם משולש איינטהובן מייצג את הכיוון המרחבי של שלושת מובילי הגפה הסטנדרטיים, אזי הדיאגרמה באיור היא שלושה מובילי גפיים משופרים.
אורז. 3-6. דיאגרמת תלת צירים מציגה את היחס בין שלושת ההליכים המחוזקים (חד קוטביים) aVR, aVL ו-aVF (כל מוביל הוא ציר בעל קטבים חיוביים ושליליים; המונח "חד קוטבי" פירושו שהלידים רושמים מתח בנקודה אחת ביחס לאפס פוטנציאל, ולא ביחס למתח באלקטרודה השנייה).
כל אחד מהלידים החד-קוטביים הללו יכול להיות מיוצג כקו (ציר) עם קטבים חיוביים ושליליים. מכיוון שלתרשים יש שלושה צירים, תמונה זו נקראת גם דיאגרמת תלת-צירית.
כפי שניתן לצפות, הקוטב החיובי של עופרת aVR מצד ימין מכוון כלפי מעלה וימינה. הקוטב החיובי של עופרת aVL מופנה כלפי מעלה ושמאלה. הקוטב החיובי של עופרת aVF מכוון כלפי מטה לעבר רגלו השמאלית של המטופל.
בנוסף, כשם שהלידים I, II, III מחוברים זה לזה על ידי משוואת איינטהובן, כך גם המוליכים aVR, aVL, aVF:
aVR + aVL + aVF = 0.
במילים אחרות, כאשר רושמים שלושה מובילים משופרים מהגפיים, סכום הלחצים שלהם (מתח השיניים) צריך להיות שווה לאפס. לפיכך, סכום הלחצים של השיניים הוא אפס, השיניים אפס, וגם השיניים אפס.
בעת הערכת אלקטרוקרדיוגרמה, כדאי לבדוק תחילה במהירות לידים aVR, aVL ו-aVF.
12 לידים של האלקטרוקרדיוגרמה יש את התכונות העיקריות הבאות: מסוים נטייהוחלק מסוים קוטביות.
בדרך זו, ציר I של העופרת ממוקם אופקית, א ציר החטיפה aVR - באלכסון למטה.
מאפיין חשוב נוסף של מובילי האלקטרוקרדיוגרמה - הקוטביות שלהם - יכול להיות מיוצג באמצעות קו (ציר) עם קטבים חיוביים ושליליים (הקוטביות והסידור המרחבי של הלידים נידונים כאשר בוחנים את הרעיון).
חשוב להבין את ההבדל בין אלקטרודות אלקטרוקרדיוגרף לבין מובילי אלקטרוקרדיוגרמה. אלקטרודה היא לוחית מתכת המסייעת לזהות את הזרם החשמלי של הלב בכל נקודה. הובלת האלקטרוקרדיוגרמה חושפת את הפרש המתח (הפוטנציאלים) על האלקטרודות. לדוגמה, עופרת I משקפת את הפרש המתח על האלקטרודות של היד השמאלית והימנית. עופרת היא שיטה המאפשרת לרשום את ההבדל בפוטנציאל הלב הנמדד באמצעות אלקטרודות שונות.
בנוסף ללידים הסטנדרטיים של איינטהובן, משתמשים באלקטרוקרדיוגרפיה לידים משופריםהוצע על ידי א' גולדברגר. אלה הם גם מובילים חד-קוטביים, בעלי אלקטרודות אקטיביות ולא פעילות המחוברות לקטבים החיובי והשלילי של הגלוונומטר, בהתאמה:
- aVR(מתח מוגבר מימין) - הובלה משופרת מצד ימין. האלקטרודה הפעילה מחוברת ליד ימין. הזרוע השמאלית ורגל שמאל המחוברות יחדיו מחוברות לאלקטרודה הלא פעילה.
- aVL(מתח מוגבר שמאלה) - הובלה משופרת מצד שמאל. האלקטרודה הפעילה מחוברת לזרוע השמאלית. זרוע ימין ורגל שמאל, המחוברות יחד, מחוברות לאלקטרודה לא פעילה.
- aVF(רגל מתח מוגבר) - אבדוקציה מוגברת מרגל שמאל. האלקטרודה הפעילה מחוברת לרגל שמאל. יד שמאל ויד ימין, המחוברות יחד, מחוברות לאלקטרודה הלא פעילה.


כמו גם לידים סטנדרטיים, לידים משופרים רושמים את EMF של הלב במישור הקדמי.
החלקים החיוביים של צירי העופרת המשופרים מוצגים באיורים שלמעלה. הם ממוקמים מהלב לקודקוד המתאים של משולש איינטהובן. כדי להשיג חלקים שליליים, אתה פשוט צריך להמשיך את הציר של כל מוביל בכיוון השני.

בצד שמאל של האיור מוצגים הצירים של מובילי גפיים משופרים. כפי שניתן לראות מהאיור, הזווית בין צירים סמוכים היא 60°. אם וקטור EMF מוקרן על החלק החיובי של הציר, נרשמה שן חיובית; אם שלילי, שלילי.
מקרדיוגרפיה מעשית, נמצא שגל חיובי בולט בעופרת aVL מעיד על היפרטרופיה של הלב השמאלי; חוד חיובי על חטיפת aVF - על היפרטרופיה של הלב הימני. בעופרת aVR, ככלל, שיניים שליליות שולטות.
תשומת הלב! מידע הנמסר על ידי האתר אתר אינטרנטהוא בעל אופי התייחסות. הנהלת האתר אינה אחראית להשלכות שליליות אפשריות במקרה של נטילת תרופות או פרוצדורות כלשהן ללא מרשם רופא!
קרדיולוגיה
פרק 5
ב.הפרעות הולכה.חסימה של הענף הקדמי של רגל שמאל של צרור שלו, חסימה של הענף האחורי של רגל שמאל של צרור שלו, חסימה מלאה של רגל שמאל של צרור שלו, חסימה של רגל ימין של הצרור. שלו, חסימת AV של דרגה 2 וחסימת AV מלאה.
G.הפרעות קצבראה Ch. ארבע.
VI.הפרעות אלקטרוליטים
אבל.היפוקלמיה.הארכה של מרווח PQ. הרחבת מתחם QRS (נדיר). גל U בולט, גל T הפוך שטוח, דיכאון מקטע ST, הארכת QT קלה.
ב.היפרקלמיה
אוֹר(5.56.5 מקוו/ליטר). גל T סימטרי עם פסגה גבוהה, קיצור מרווח QT.
לְמַתֵן(6.58.0 מקוו/ליטר). הפחתת המשרעת של גל P; הארכה של מרווח PQ. התרחבות קומפלקס QRS, ירידה באמפליטודה של גל R. שקע או הגבהה של קטע ST. חוץ-סיסטולה חדרית.
כָּבֵד(911 מקוו/ליטר). היעדר גל P. התרחבות קומפלקס QRS (עד קומפלקסים סינוסואידים). קצב אידיו-חדרי איטי או מואץ, טכיקרדיה חדרית, פרפור חדרים, אסיסטולה.
בְּ.היפוקלצמיה.הארכה של מרווח QT (עקב התארכות מקטע ST).
G.היפרקלצמיה.קיצור מרווח QT (עקב קיצור מקטע ST).
VII.פעולת הסמים
אבל.גליקוזידים לבביים
פעולה טיפולית.הארכה של מרווח PQ. דיכאון מקטע ST משופע, קיצור מרווח QT, שינויים בגל T (משוטח, הפוך, דו-פאזי), גל U בולט ירידה בקצב הלב עם פרפור פרוזדורים.
פעולה רעילה.חוץ-סיסטולה חדרית, חסימת AV, טכיקרדיה פרוזדורית עם חסימת AV, קצב בלוטת AV מואץ, חסימה סינאוטריאלית, טכיקרדיה חדרית, טכיקרדיה חדרית דו כיוונית, פרפור חדרים.
אבל.קרדיומיופתיה מורחבת.סימנים של עלייה באטריום השמאלי, לפעמים ימין. משרעת נמוכה של השיניים, עקומת פסאודו-אוטם, חסימה של רגל שמאל של הצרור של His, הענף הקדמי של רגל שמאל של הצרור של His. שינויים לא ספציפיים במקטע ST ובגל T. חוץ-סיסטולה חדרית, פרפור פרוזדורים.
ב.קרדיומיופתיה היפרטרופית.סימנים של עלייה באטריום השמאלי, לפעמים ימין. סימנים של היפרטרופיה של חדר שמאל, גלי Q פתולוגיים, עקומת פסאודואינפרקציה. שינויים לא ספציפיים בקטע ST ובגל T. עם היפרטרופיה אפיקלית של החדר השמאלי, גלי T שליליים ענקיים בחזה השמאלי מובילים. הפרעות קצב על-חדריות וחדרי הלב.
בְּ.עמילואידוזיס של הלב.משרעת נמוכה של השיניים, עקומת פסאודו-אוטם. פרפור פרוזדורים, בלוק AV, הפרעות קצב חדריות, הפרעה בתפקוד בלוטות הסינוס.
G.מיופתיה של דושן.קיצור מרווח ה-PQ. גל R גבוה בהובלה V 1, V 2; גל Q עמוק במוליכים V 5 , V 6 . טכיקרדיה סינוס, אקסטרה-סיסטולה פרוזדורים וחדרי, טכיקרדיה על-חדרית.
ד.היצרות מיטרלי.סימנים של הגדלה של אטריום שמאל. יש היפרטרופיה של החדר הימני, סטייה של הציר החשמלי של הלב ימינה. לעתים קרובות - פרפור פרוזדורים.
ה.צניחת שסתום מיטרלי.גלי T משוטחים או הפוכים, במיוחד בעופרת III; דיכאון מקטע ST, הארכה קלה של מרווח QT. אקסטרה-סיסטולה חדרית ועוזרי, טכיקרדיה על-חדרית, טכיקרדיה חדרית, לפעמים פרפור פרוזדורים.
ו.פריקרדיטיס.דיכוי של קטע PQ, במיוחד בהובלה II, aVF, V 2 V 6. הגבהה מפוזרת של מקטע ST עם בליטה כלפי מעלה במובילים I, II, aVF, V 3 V 6 . לפעמים דיכאון מקטע ST בעופרת aVR (במקרים נדירים בלידים aVL, V 1, V 2). סינוס טכיקרדיה, הפרעות קצב פרוזדוריות. שינויי א.ק.ג עוברים 4 שלבים:
גובה מקטע ST, גל T נורמלי;
קטע ST יורד לאיזולין, משרעת גל T פוחתת;
קטע ST על האיסולין, גל T הפוך;
קטע ST נמצא על האיסולין, גל ה-T תקין.
ז.תפליט פריקרדיאלי גדול.משרעת נמוכה של השיניים, חילופין של קומפלקס QRS. סימן פתוגנומוני חילוף חשמלי מלא (P, QRS, T).
ו.דקסטרוקרדיה.גל P הוא שלילי בעופרת I. קומפלקס QRS הפוך בעופרת I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
ל.פגם במחיצת פרוזדורים.סימנים של עלייה באטריום הימני, לעתים רחוקות יותר משמאל; הארכה של מרווח PQ. RSR" בעופרת V 1; הציר החשמלי של הלב סוטה ימינה עם פגם מסוג ostium secundum, לשמאל עם פגם מסוג ostium primum. גל T הפוך ב-V 1, V 2. לפעמים פרפור פרוזדורים.
ל.היצרות של עורק הריאה.סימנים של הגדלה של אטריום ימין. היפרטרופיה של חדר ימין עם גל R גבוה בהובלה V 1, V 2; סטייה של הציר החשמלי של הלב ימינה. גל T הפוך במוליכים V 1, V 2.
M.תסמונת סינוס חולה.סינוס ברדיקרדיה, חסימה סינואטריאלית, חסימת AV, עצירת סינוס, תסמונת ברדיקרדיה-טכיקרדיה, טכיקרדיה על-חדרית, פרפור פרוזדורים/פרפור, טכיקרדיה חדרית.
ט.מחלות אחרות
אבל. COPD.סימנים של הגדלה של אטריום ימין. סטייה של הציר החשמלי של הלב ימינה, תזוזה של אזור המעבר ימינה, סימנים של היפרטרופיה של חדר ימין, משרעת נמוכה של השיניים; סוג א.ק.ג S I S II S III. היפוך גלי T בהובלה V 1, V 2. טכיקרדיה בסינוס, קצב בלוטות AV, הפרעות הולכה, כולל בלוק AV, עיכוב הולכה תוך-חדרי, בלוק ענף צרור.
ב. TELA.תסמונת S I Q III T III, סימני עומס יתר של החדר הימני, חסימה חולפת מלאה או לא מלאה של בלוק הענף הימני, תזוזה של הציר החשמלי של הלב ימינה. היפוך גלי T בהובלה V 1, V 2; שינויים לא ספציפיים במקטע ST ובגל T. סינוס טכיקרדיה, לעיתים הפרעות בקצב פרוזדורי.
בְּ.דימום תת-עכבישי ונגעים אחרים במערכת העצבים המרכזית.לפעמים גל Q פתולוגי. גל T שלילי רחב רחב או עמוק גבוה, גובה או שקע של מקטע ST, גל U בולט, הארכה בולטת של מרווח QT. סינוס ברדיקרדיה, סינוס טכיקרדיה, קצב צומת AV, אקסטרסיסטולה חדרית, טכיקרדיה חדרית.
G.תת פעילות בלוטת התריס.הארכה של מרווח PQ. משרעת נמוכה של קומפלקס QRS. גל T שטוח. סינוס ברדיקרדיה.
ד. HPN.התארכות מקטע ST (עקב היפוקלצמיה), גלי T סימטריים גבוהים (עקב היפרקלמיה).
ה.היפותרמיה.הארכה של מרווח PQ. חריץ בקצה מתחם QRS (הגל של אוסבורן לראות). הארכת מרווח QT, היפוך גלי T. סינוס ברדיקרדיה, פרפור פרוזדורים, קצב בלוטות AV, טכיקרדיה חדרית.
האקס .הסוגים העיקריים של קוצבי לב מתוארים באמצעות קוד בן שלוש אותיות: האות הראשונה מציינת איזה חדר בלב מעורר (A אטריום אטריום, V Vחדר הנבכי, ד ד ual ואת אטריום וחדר), האות השנייה שבה נתפסת פעילות החדר (A, V או D), האות השלישית מציינת את סוג התגובה לפעילות הנתפסת (I אניחסימת nhibition, T טהתחלת חילוף, ד דגם וגם). אז, במצב VVI, הן האלקטרודות המעוררות והן החישה ממוקמות בחדר, וכאשר מתרחשת פעילות ספונטנית של החדר, הגירוי שלו נחסם. במצב DDD, גם לפרוזדור וגם לחדר יש שתי אלקטרודות (מעורר וחישה). תגובה מסוג D פירושה שאם מתרחשת פעילות פרוזדורית ספונטנית, הגירוי שלה ייחסם, ולאחר מרווח זמן מתוכנת (AV-interval), יינתן גירוי לחדר; אם מתרחשת פעילות חדרית ספונטנית, להיפך, קיצוב חדרי ייחסם, וקצב פרוזדורים יתחיל לאחר מרווח VA מתוכנת. מצבים אופייניים של קוצב לב חד-תא VVI ו-AAI. מצבי EKS דו-קאמריים טיפוסיים DVI ו-DDD. האות הרביעית R ( ר ate-adaptive adaptive) פירושו שהקוצב מסוגל להגביר את קצב הקצב בתגובה לשינויים בפעילות מוטורית או פרמטרים פיזיולוגיים תלויי עומס (למשל, מרווח QT, טמפרטורה).
אבל.עקרונות כלליים של פרשנות א.ק.ג
להעריך את אופי הקצב (קצב משלו עם הפעלה תקופתית של הממריץ או מוטל).
קבע איזה תא(ים) עובר גירוי.
קבע את הפעילות של איזה תא(ים) נתפס על ידי הממריץ.
קבע מרווחי קוצב מתוכנתים (מרווחי VA, VV, AV) מפרטי קצב פרוזדורים (A) וחדרי (V).
קבע את מצב ה-EX. יש לזכור שסימני א.ק.ג של ECS חד-חדרי אינם שוללים את האפשרות של נוכחות של אלקטרודות בשני חדרים: לדוגמה, ניתן לראות התכווצויות מגרות של החדרים הן ב-ECS חד-חדרי והן ב-ECS כפול, ב. איזה גירוי חדרי עוקב אחר מרווח מסוים אחרי גל P (מצב DDD) .
לשלול הפרות של הטלה וגילוי:
א. הפרעות הטלה: ישנם חפצי גירוי שאינם מלווה במתחמי דפולריזציה של החדר המקביל;
ב. הפרעות זיהוי: ישנם חפצי קצב שאמורים להיחסם אם בדרך כלל מזוהה דפולריזציה פרוזדורית או חדרית.
ב.מצבי EKS נפרדים
AAI.אם הקצב הפנימי יורד מתחת לקצב הקצב המתוכנת, הקיצוב הפרוזדורי יתחיל במרווח AA קבוע. עם דפולריזציה פרוזדורית ספונטנית (וזיהוי תקין), מונה הזמן של קוצב הלב מאופס. אם דה-פולריזציה פרוזדורית ספונטנית אינה חוזרת לאחר מרווח ה-AA שנקבע, יתחיל קצב פרוזדורים.
VVI.עם דפולריזציה ספונטנית של חדרי הלב (וזיהוי תקין), מונה הזמן של קוצב הלב מאופס. אם דה-פולריזציה ספונטנית חדרית אינה חוזרת לאחר מרווח VV שנקבע מראש, מופעל קצב חדרי; אחרת, מונה הזמן מאופס שוב וכל המחזור מתחיל מחדש. בקוצבי VVIR אדפטיביים, קצב הקצב עולה עם הגברת הפעילות הגופנית (עד לגבול עליון נתון של קצב הלב).
DDD.אם הקצב הפנימי יורד מתחת לקצב הקוצב המתוכנת, הקיצוב הפרוזדורי (A) והחדר (V) יתחיל במרווחים שצוינו בין הפולסים A ו-V (מרווח AV) ובין דופק V לדופק A שלאחר מכן (מרווח VA ). עם דה-פולריזציה ספונטנית או מאולצת של חדרי הלב (וזיהוי רגיל שלו), מונה הזמן של קוצב הלב מאופס ומתחיל מרווח ה-VA. אם מתרחשת דה-פולריזציה פרוזדורית ספונטנית במרווח זה, הקיצוב הפרוזדורי נחסם; אחרת, מועבר דחף פרוזדורי. עם דפולריזציה פרוזדורית ספונטנית או מוטלת (וזיהוי תקין שלה), מונה הזמן של קוצב הלב מאופס ומתחיל מרווח ה-AV. אם מתרחשת דה-פולריזציה של חדרית ספונטנית במרווח זה, אזי קצב הלב חסום; אחרת, מועבר דחף חדרי.

בְּ.תפקוד לקוי של קוצב הלב והפרעות קצב
הפרה מחייבת.חפץ הגירוי אינו מלווה בתסביך דפולריזציה, אם כי שריר הלב אינו בשלב עקשן. גורמים: עקירה של האלקטרודה המגרה, ניקוב הלב, עלייה בסף הגירוי (עם אוטם שריר הלב, נטילת פלקאיניד, היפרקלמיה), פגיעה באלקטרודה או הפרה של הבידוד שלה, הפרעות ביצירת דחפים (לאחר דפיברילציה או עקב דלדול מקור הכוח), כמו גם הגדרה שגויה של פרמטרי EKS.

הפרת גילוי.מונה הזמן של הקצב אינו מתאפס כאשר מתרחשת דה-פולריזציה עצמית או כפויה של החדר המתאים, וכתוצאה מכך מקצב לא תקין (קצב מוטל מושפע לבד). סיבות: משרעת נמוכה של האות הנתפס (במיוחד עם חוץ-סיסטולה חדרית), רגישות לקוצב מוגדרת בצורה לא נכונה, כמו גם הסיבות המפורטות לעיל (ראה). לעתים קרובות די לתכנת מחדש את רגישות קוצב הלב.
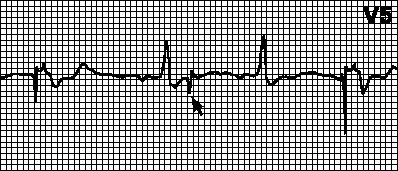
רגישות יתר של קוצב הלב.בזמן הצפוי (לאחר המרווח המתאים) לא מתרחשת גירוי. גלי T (גלי P, מיופוטנציאלים) מתפרשים בצורה לא נכונה כגלי R ומונה הזמן של קוצב הלב מאופס. במקרה של זיהוי שגוי של גל T, מרווח ה-VA מתחיל ממנו. במקרה זה, יש לתכנת מחדש את הרגישות או את תקופת הזיהוי. אתה יכול גם להגדיר את מרווח ה-VA לגל T.

חסימה על ידי מיאופוטנציאלים.שריר הפוטנציאלים הנובעים מתנועות ידיים עלולים להתפרש בצורה לא נכונה כפוטנציאלים משריר הלב ולחסום גירוי. במקרה זה, המרווחים בין המתחמים המוטלים הופכים שונים, והקצב הופך לא נכון. לרוב, הפרות כאלה מתרחשות בעת שימוש בקוצבי לב חד קוטביים.
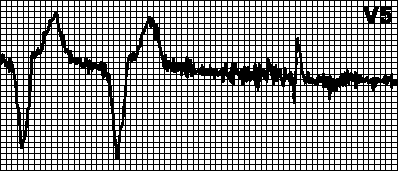
טכיקרדיה מעגלית.קצב מוטל עם הקצב המרבי לקוצב הלב. מתרחש כאשר גירוי פרוזדורי רטרוגרדי לאחר קצב חדרי מורגש על ידי העופרת הפרוזדורית ומפעיל קצב חדרי. זה אופייני לקוצב דו-חדרי עם זיהוי של עירור פרוזדורים. במקרים כאלה, זה עשוי להספיק להגדיל את תקופת הגילוי העמידות.
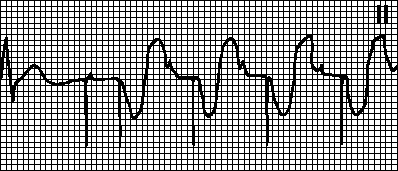
טכיקרדיה הנגרמת על ידי טכיקרדיה פרוזדורית.קצב מוטל עם הקצב המרבי לקוצב הלב. זה נצפה אם טכיקרדיה פרוזדורית (למשל, פרפור פרוזדורים) מתרחשת בחולים עם קוצב דו-חדרי. דה-פולריזציה פרוזדורית תכופה מורגשת על ידי קוצב הלב ומפעילה קצב חדרי. במקרים כאלה, עבור למצב VVI וחסל את הפרעת הקצב.
- איבר מוביל(תקן I, II, III + aVR משופר, aVL, aVF) מאפשרים לראות את צידי הלב רק במישור הקדמי: שמאל, ימין ותחתון (העליון לא מעניין אותנו, כי הפרוזדורים וכלי הדם הגדולים נמצאים על הלב).
- מוביל לחזה(V1-V6) מציגים את צידי הלב רק במישור הרוחבי: קדמי ולרוחב.
- מובילים חזה נוספים(V7-V9) מציגים את הקיר האחורי של הלב.
- חזה ימין מוביל(V3R-V6R) מציגים את הקיר הימני של הלב.
- לידים נוספים לפי נב(D,A,I) - הראה את הקירות האחוריים, הקדמיים והתחתונים של הלב.
התכתבות של מובילים לדפנות הלב:
 |
 |
 |
מובילי א.ק.ג סמוכים
- סמוכים ("סמוכים") נמצאים לידים המציגים את אותו אזור אנטומי (או מרווח קרוב). לדוגמה, I, aVL, V5 ו-V6 הם מובילים רציפים המציגים את הקיר הרוחבי של LV.
- מובילים סמוכים צריכים להראות שינויים דומים: לדוגמה, סימנים של אוטם שריר הלב אינם יכולים להיות נוכחים רק בעופרת III, הם חייבים להיות גם בלידים II וב-aVF.
- במובילי החזה, השינויים אינם מוגבלים לאזור אחד: לרוב, מוביל חזה אחד מראה את השינויים הבולטים ביותר, והלידים סמוכים פחות בולטים (לדוגמה, גובה ST המקסימלי נראה ב-V3, ופחות בולט בהובלות V2, V4 ו-V5).
- אם קיימים שינויים רק בהובלה V1, בדוק את מובילי החזה הימניים הסמוכים (V3R-V6R).
- אם נראים שינויים בהובלה V6, בדוק את מובילי החזה האחוריים הסמוכים (V7-V9)
התכתבות משוערת של המובילים לענפי העורקים הכליליים
אין להתייחס למיפוי העופרת העורקים כאל דוגמה: כלי הדם של הלב עשוי להיות שונה מאדם לאדם, לדוגמה, העורק היורד האחורי יכול להיות מסופק על ידי העורק הכלילי הימני והשמאלי. קודקוד הלב והחלקים הקדמיים של החדר הימני יכולים לקבל גם אספקת דם מהעורקים הכליליים הימניים והשמאליים.
תחומי אחריות של LKA ו-PKA
LCA |
PCA |
|
|
שימו לב גם:
- ניתן לאתר את הלב האנושי בחזה בדרכים שונות בהתאם למבנה הגוף של האדם, להיפרטרופיה או להתרחבות של חללי הלב, להימצאות מחלות ריאות נלוות וכו'.
- עם הרחבה חמורה של החדר השמאלי, לידים V5-V6 יראו את קודקוד הלב.
- עם היפרטרופיה של RV והחדר הימני מפנים את הלב קדימה, מובילי V1-V3 יכולים להפוך ל"חדר ימין", והדופן הצדדית של הלב תהפוך לקו בית השחי האחורי.
- מובילי החזה בבדיקת א.ק.ג שנלקחה במוסדות רפואיים שונים עשויים להיות שונים, שכן אחיות יכולות לשים אלקטרודות בנקודות שונות וברמות שונות. רק תזכור את העובדה הזו.
איך נראה א.ק.ג של אדם בריא בלידים שונים
להלן א.ק.ג מאותו חולה בריא, זכר, בן 30.
מובילי גפה + מובילי חזה (אק"ג סטנדרטי)


