Kardiovaskulaarsüsteemi haiguste diagnoosimisel on juhtiv roll elektrokardiograafilistel (EKG) uurimismeetoditel, mis on südame-veresoonkonna haigustega patsientide kliiniliste uuringute lahutamatu osa.
EKG uuringute läbiviimise eesmärk:
- südame olulisemate funktsioonide hindamine: automatism, erutuvus, juhtivus;
- südame isheemiatõve (CHD), sealhulgas koronaarpuudulikkuse diagnoosimine;
- stenokardia funktsionaalse klassi määramine;
- kõige tõhusama ravimteraapia valik;
- müokardiinfarkti kulgu jälgimine;
- juhtivuse ja südamerütmi rikkumiste tuvastamine;
- teiste südamepatoloogiate (perikardiit, elektrolüütide ja müokardi ainevahetushäired jne) tuvastamine.
EKG uuringute valikud võib jagada kahte klassi:
- EKG puhkeolekus- registreeritakse patsiendi südamelihase elektriline aktiivsus puhkeolekus (lamavas asendis);
- EKG stressi all- Jalgrattaergomeetriline test (VEM), jooksulindi test, meistri test, ebanormaalne koormus.
EKG uuringute läbiviimist puhkeolekus kirjeldatakse üksikasjalikult EKG jaotises.
VEM, jooksulindi test
Mõlemad testid on oma olemuselt sarnased – südame elektrilise aktiivsuse mõõtmine treeningu ajal veloergomeetril või jooksulindil (jooksulindil).
Patsient kõnnib jooksulindil, mille kiirust ja kallet suurendatakse sammude kaupa iga 3 minuti järel (koormust HEM-i ajal suurendatakse iga 2 minuti järel). Uuritav peab lõpetama beetablokaatorite ja nitraatide võtmise päev enne analüüsi, viimane söögikord hiljemalt 4 tundi enne analüüsi, patsient peab olema riietatud mugavatesse riietesse, mis ei piira tema liikumist.
Uuringud viiakse läbi kõiki ettevaatusabinõusid järgides spetsialisti järelevalve all, et vältida arütmiate teket, pikaajalise stenokardia rünnakut, vererõhu liigset tõusu (langust) ja patsiendi teadvusekaotust.
Nende testide eesmärk on välja selgitada talutavate koormuste suurus ja hinnata läve, mille juures haiguse tunnused hakkavad ilmnema. Jooksuritesti (TEM) tulemusi käes hoides saab raviarst valida patsiendi ravimiseks efektiivseima taktika, vajadusel korrigeerida ravimteraapiat ning teha täpsema prognoosi haiguse kulgu kohta.
Jooksulindi testi (VEM) näidustused:
- tervetel inimestel:
- kehalise aktiivsuse taluvuse määramine;
- professionaalne valik;
- hüpertensiooni tekkeriskiga isikute tuvastamine, kui vererõhk treeningu ajal järsult tõuseb;
- koronaararterite aterosklerootiliste kahjustuste ja koronaararterite haiguse esialgsete ilmingute tuvastamine;
- südame verevarustuse varjatud puudulikkuse tuvastamine kõrge kolesteroolisisaldusega.
- südame- ja veresoonkonnahaigustega inimestel:
- arütmiate avastamine ja tuvastamine;
- "varjatud" isheemia tuvastamine;
- individuaalse koormustaluvuse määramine koronaararterite haigusega patsientidel;
- stenokardia funktsionaalse klassi määramine;
- MI läbinud patsientide käimasolevate ravimeetmete valimine ja efektiivsuse hindamine;
- südame- ja veresoonkonnahaigustega patsientide töövõime uurimine.
Jooksulindi testi (TEM) absoluutsed vastunäidustused:
- äge MI;
- kontrollimatud arütmiad, millega kaasnevad hemodünaamilised häired;
- südame defektid;
- raske südamepuudulikkus;
- ägedad vaskulaarsed seisundid;
- äge müokardiit (perikardiit);
- äge dissekteeriv aordi aneurüsm.
Jooksuritesti (TEM) lõpetamise kliinilised kriteeriumid:
- südame löögisageduse tõus teatud vanuse väärtuseni;
- klassikalise stenokardiahoo areng;
- vererõhu tõus üle maksimumpiiri (süstoolne vererõhk üle 230 mm Hg; diastoolne - 120 mm Hg);
- vererõhu langus 25-30% esialgsest;
- astmahoo või väljendunud õhupuuduse tekkimine (rohkem kui 30 hingamisliigutust minutis);
- pearinglus, tugev peavalu, tugev nõrkus, kahvatus, tsüanoos, tugev higistamine;
- sobimatu käitumine;
- subjekti terav tugev väsimus.
EKG lõpetamise kriteeriumid jooksulint testi (TEM) jaoks:
- ST-segmendi isheemilise iseloomuga nihkumine allapoole (horisontaalne; kaldu laskuv; rennikujuline 1 mm või rohkem; kaldus tõus 2 mm või rohkem, mis kestab kauem kui 0,08 sekundit pärast ristumispunkti (J) koos ristmiku nihkega J-punkt 2 mm või rohkem isoliini suhtes (rohkem 0,06 sekundit, kui pulss on üle 130 löögi minutis);
- ST-segmendi tõus 1 mm või rohkem võrreldes originaaliga;
- arütmiate areng: ekstrasüstolid (üle 1:10 ekstrasüstolid), paroksüsmaalne tahhükardia, kodade virvendus;
- südame juhtivuse rikkumine - AV-blokaadi ilmnemine (progresseerumine), His-kimbu jalgade blokaad;
- muutus QRS-kompleksis: R-laine voltid suurenesid rohkem kui kolmandiku võrra; q-lainete (qR) süvenemine (laienemine); Q-laine üleminek QS-ile;
- WPW sündroomi areng, südamestimulaatori migratsioon läbi kodade.
Riis. ST segmendi isheemiline nihe: a) horisontaalne; b) viltu; c) künakujuline.

Riis. ST-lõigu kaldus tõusvad nihked: a) nihet pole; b) nihe 2 mm.

Riis. ST segmendi kõrguse valikud: a) puhkeasendis; b) kehalise aktiivsuse haripunktis.
Jooksulindi testi (VEM) tulemuste hindamine
Igal jooksulint testi (TEM) koormustasemel registreeritakse patsiendi pulss ja vererõhk.
- patsiendi kaebused enne uuringu algust;
- ravimid, mida patsient võttis testi eelõhtul;
- andmed koormuse suuruse, töö kestuse kohta katse igas etapis;
- Arsti poolt registreeritud testi tulemused:
- testi katkestamise põhjus;
- patsiendi saavutatud maksimaalne südame löögisagedus;
- müokardi isheemia kliiniliste tunnuste olemasolu (muutuste olemasolu ST-segmendis (nende olemus); arütmiate ja südamejuhtivuse häirete ilmnemine).
Füüsilise aktiivsusega testide tulemuste põhjal meditsiinilise arvamuse võimalused:
- negatiivne test: uuritav saavutas "oma" vanusega seotud pulsisageduse, samas ei registreeritud isheemia (müokardi düsfunktsiooni) kliinilisi ega elektrokardiograafilisi märke;
- negatiivne test funktsioonidega: vanusega seotud pulsisageduse saavutamisel registreeritakse ekstrasüstool vähem kui 4 minutis; pearinglus, peavalu, õhupuudus, vasikavalu; vererõhu märkimisväärne tõus (250/120 või rohkem); T-laine reversioon (inversioon) - need sümptomid, kuna koronaararterite haiguse tunnused on mittespetsiifilised, on reeglina seotud patsiendi vähese väljaõppega, kogemuste puudumisega raske füüsilise koormuse tegemisel;
- positiivne test: EKG kriteeriumid müokardi isheemia esinemise kohta registreeritakse, olenemata stenokardiahoogude samaaegsest arengust (puudumisest);
- kahtlane näidis:
- patsiendil rinnus tekkis stenokardiale iseloomulik valusündroom, mida ei kinnitanud isheemilised muutused EKG-s;
- EKG registreeris ST-segmendi horisontaalse languse 0,5 mm võrra, ST-segmendi aeglaselt tõusva languse 1 mm-ni;
- registreeriti arütmiad ja südame juhtivuse häired;
- provotseeriva faktori toime kõrgusel registreeriti vererõhu langus 20 mm Hg võrra. Art. ja veel.
- vale näidis: patsiendil ei olnud võimalik saavutada pulsisageduse nõutavat vanusetaset.
TÄHELEPANU! Saidi pakutav teave veebisait on referentsi iseloomuga. Saidi administratsioon ei vastuta võimalike negatiivsete tagajärgede eest ravimite või protseduuride võtmisel ilma arsti retseptita!
Elektrokardiogramm on diagnostiline meetod, mis võimaldab teil määrata inimkeha kõige olulisema organi - südame - funktsionaalset seisundit. Enamik inimesi on vähemalt korra elus sarnase protseduuriga kokku puutunud. Kuid pärast EKG tulemuse kättesaamist ei saa mitte iga inimene, kui tal pole meditsiinilist haridust, kardiogrammides kasutatavat terminoloogiat mõista.
Mis on kardiograafia
Kardiograafia olemus on südamelihase töö käigus tekkivate elektrivoolude uurimine. Selle meetodi eeliseks on selle suhteline lihtsus ja kättesaadavus. Rangelt võttes on tavaks nimetada kardiogrammi südame elektriliste parameetrite mõõtmise tulemust, mis kuvatakse ajagraafiku kujul.
Elektrokardiograafia loomine tänapäevasel kujul on seotud 20. sajandi alguse Hollandi füsioloogi Willem Einthoveni nimega, kes töötas välja EKG põhimeetodid ja arstide poolt tänapäevani kasutatava terminoloogia.
Tänu kardiogrammile on võimalik saada südamelihase kohta järgmist teavet:
- Südamerütm,
- Südame füüsiline seisund
- Arütmiate olemasolu
- Müokardi ägeda või kroonilise kahjustuse olemasolu,
- Ainevahetushäirete esinemine südamelihases,
- elektrijuhtivuse rikkumiste olemasolu,
- Südame elektrilise telje asend.
Samuti saab südame elektrokardiogrammi abil saada teavet mõnede südamega mitteseotud veresoontehaiguste kohta.
EKG tehakse tavaliselt järgmistel juhtudel:
- Ebanormaalse südamelöögi tunne;
- Õhupuuduse hood, äkiline nõrkus, minestamine;
- Südamevalu;
- Surinad südames;
- Südame-veresoonkonna haigustega patsientide seisundi halvenemine;
- arstliku läbivaatuse läbimine;
- Üle 45-aastaste inimeste tervisekontroll;
- Ülevaatus enne operatsiooni.
- Rasedus;
- Endokriinsed patoloogiad;
- Närvihaigused;
- Verepildi muutused, eriti kolesteroolitaseme tõusuga;
- Üle 40-aastased (üks kord aastas).
Kust saab kardiogrammi teha?
Kui kahtlustate, et teie südamega pole kõik korras, võite pöörduda perearsti või kardioloogi poole, et saada saatekiri EKG-sse. Samuti saab tasuliselt kardiogrammi teha igas kliinikus või haiglas.
Menetluse protseduur
EKG salvestamine toimub tavaliselt lamavas asendis. Kardiogrammi tegemiseks kasutatakse statsionaarset või kaasaskantavat seadet - elektrokardiograafi. Meditsiiniasutustes paigaldatakse statsionaarseid seadmeid, kaasaskantavaid aga kasutavad kiirabibrigaadid. Seade saab teavet nahapinna elektriliste potentsiaalide kohta. Selleks kasutatakse elektroode, mis on kinnitatud rinnale ja jäsemetele.
Neid elektroode nimetatakse juhtmeteks. Rinnale ja jäsemetele paigaldatakse tavaliselt 6 juhet. Rindkere juhtmeid nimetatakse V1-V6, jäsemetel olevaid juhtmeid nimetatakse peamisteks (I, II, III) ja täiustatud (aVL, aVR, aVF). Kõik juhtmed annavad veidi erineva kõikumise mustri, kuid kõigi elektroodide infot kokku võttes saate teada kogu südame töö üksikasjad. Mõnikord kasutatakse täiendavaid juhtmeid (D, A, I).
Tavaliselt kuvatakse kardiogramm graafikuna paberil, mis sisaldab millimeetrimärke. Igal pliielektroodil on oma ajakava. Rihma standardkiirus on 5 cm/s, saab rakendada muid kiirusi. Lindile kuvatavas kardiogrammis saab näidata ka peamised parameetrid, norminäitajad ja automaatselt genereeritud järeldus. Samuti saab andmeid salvestada mällu ja elektroonilistele andmekandjatele.
Pärast protseduuri peab kogenud kardioloog tavaliselt kardiogrammi dešifreerima.
Holteri jälgimine
Lisaks statsionaarsetele seadmetele on olemas ka kaasaskantavad seadmed igapäevaseks (Holteri) jälgimiseks. Need on kinnitatud patsiendi keha külge koos elektroodidega ja salvestavad kogu saadud teabe pika aja jooksul (tavaliselt ühe päeva jooksul). See meetod annab palju täielikumat teavet südames toimuvate protsesside kohta võrreldes tavapärase kardiogrammiga. Nii et näiteks statsionaarsetes tingimustes kardiogrammi tegemisel peab patsient olema puhkeasendis. Vahepeal võivad mõned kõrvalekalded normist ilmneda füüsilise koormuse, une jne ajal. Holteri monitooring annab teavet selliste nähtuste kohta.

Muud tüüpi protseduurid
Protseduuri läbiviimiseks on mitmeid muid meetodeid. Näiteks on see füüsilise tegevuse jälgimine. Ebanormaalsused on tavaliselt rohkem väljendunud koormus-EKG-s. Kõige tavalisem viis kehale vajaliku kehalise aktiivsuse tagamiseks on jooksulint. See meetod on kasulik juhtudel, kui patoloogiad võivad ilmneda ainult südame suurenenud töö korral, näiteks kui kahtlustatakse koronaarhaigust.
Fonokardiograafiaga ei salvestata mitte ainult südame elektrilisi potentsiaale, vaid ka südames tekkivaid helisid. Protseduur määratakse siis, kui on vaja selgitada südamekahinate esinemist. Seda meetodit kasutatakse sageli südamedefektide kahtluse korral.
Patsient peab protseduuri ajal olema rahulik. Füüsilise tegevuse ja protseduuri vahel peab mööduma teatud ajavahemik. Samuti ei ole soovitatav läbida protseduuri pärast söömist, alkoholi, kofeiini sisaldavate jookide või sigarettide joomist.
Põhjused, mis võivad EKG-d mõjutada:
- kellaajad,
- elektromagnetiline taust,
- Füüsiline treening,
- toidu tarbimine,
- Elektroodide asukoht.
Haru tüübid
Kõigepealt räägime veidi südame tööst. Sellel on 4 kambrit - kaks koda ja kaks vatsakest (vasak ja parem). Elektriline impulss, mille tõttu see väheneb, moodustub reeglina müokardi ülaosas - siinuse südamestimulaatoris - närvi sinoatriaalses (siinuse) sõlmes. Impulss levib mööda südant, mõjutades esmalt kodasid ja põhjustades nende kokkutõmbumist, seejärel läbib see atrioventrikulaarse ganglioni ja teise ganglioni – Hisi kimbu ning jõuab vatsakestesse. Peamise koormuse vere pumpamisel võtavad vatsakesed, eriti vasakpoolne, mis osaleb süsteemses vereringes. Seda etappi nimetatakse südame või süstooli kokkutõmbumiseks.
Pärast kõigi südameosade kokkutõmbumist saabub aeg nende lõõgastumiseks - diastoliks. Seejärel kordub tsükkel ikka ja jälle – seda protsessi nimetatakse südamelöögiks.
Südame seisund, mille korral impulsside levimine ei muutu, kajastub EKG-l sirge horisontaalse joonena, mida nimetatakse isoliiniks. Graafiku kõrvalekallet isoliinist nimetatakse hambaks.
Üks südamelöök EKG-l sisaldab kuut hammast: P, Q, R, S, T, U. Hambaid saab suunata nii üles kui alla. Esimesel juhul peetakse neid positiivseks, teisel - negatiivseks. Q ja S lained on alati positiivsed ja R lained on alati negatiivsed.

Hambad peegeldavad südame kokkutõmbumise erinevaid faase. P peegeldab kodade kokkutõmbumise ja lõõgastumise hetke, R - vatsakeste erutus, T - vatsakeste lõõgastus. Spetsiaalseid tähistusi kasutatakse ka segmentide (külgnevate hammaste vahelised vahed) ja intervallide (graafiku lõigud, sealhulgas segmendid ja hambad), näiteks PQ, QRST.
Südame kontraktsiooni etappide ja mõnede kardiogrammi elementide vastavus:
- P - kodade kontraktsioon;
- PQ - horisontaaljoon, kodadest väljutamise üleminek atrioventrikulaarse sõlme kaudu vatsakestesse. Q-laine võib tavapäraselt puududa;
- QRS - ventrikulaarne kompleks, diagnostikas kõige sagedamini kasutatav element;
- R - vatsakeste erutus;
- S - müokardi lõõgastus;
- T - vatsakeste lõõgastumine;
- ST - horisontaaljoon, müokardi taastumine;
- U - võib normis puududa. Hamba väljanägemise põhjused pole selgelt välja selgitatud, kuid teatud haiguste diagnoosimisel on hammas väärtuslik.
Allpool on toodud mõned EKG kõrvalekalded ja nende võimalikud selgitused. See teave ei muuda muidugi ümber tõsiasja, et dekodeerimine on otstarbekam usaldada professionaalsele kardioloogile, kes teab paremini kõiki normidest kõrvalekallete ja nendega seotud patoloogiate nüansse.
Peamised kõrvalekalded ja diagnoos
| Kirjeldus | Diagnoos |
| R-hammaste vaheline kaugus ei ole sama | kodade virvendusarütmia, südameblokaad, siinussõlme nõrkus, ekstrasüstool |
| P laine liiga kõrge (üle 5 mm), liiga lai (üle 5 mm), koosneb kahest poolest | kodade paksenemine |
| P-laine puudub kõigis juhtmetes, välja arvatud V1 | rütm ei tule siinussõlmest |
| PQ intervall pikenenud | atrioventrikulaarne blokaad |
| QRS laiendus | ventrikulaarne hüpertroofia, kimbu harude blokaad |
| QRS-ide vahel pole lünki | paroksüsmaalne tahhükardia, ventrikulaarne fibrillatsioon |
| QRS lipu kujul | südameatakk |
| Sügav ja lai Q | südameatakk |
| Lai R (üle 15 mm) juhtmetes I, V5, V6 | vasaku vatsakese hüpertroofia, kimbu harude blokaad |
| Sügav S III, V1, V2 | vasaku vatsakese hüpertroofia |
| S-T isoliinist kõrgemal või allpool rohkem kui 2 mm | isheemia või infarkt |
| Pikk, kahe küüruga, terava otsaga T | südame ülekoormus, isheemia |
| T ühineb R-ga | äge infarkt |
Täiskasvanute kardiogrammi parameetrite tabel
Laste kardiogrammi elementide kestuse norm
Tabelis näidatud normid võivad sõltuda ka vanusest.
Kontraktsioonide rütm
Kontraktsioonide rütmi rikkumist nimetatakse. Rütmi ebakorrapärasust arütmia korral mõõdetakse protsentides. Ebakorrapärasest rütmist annab märku sarnaste hammaste vahekauguse hälve üle 10%. Siinusarütmia, see tähendab arütmia koos siinusrütmiga, võib olla noorukite ja noorte täiskasvanute normaalne variant, kuid enamikul juhtudel viitab patoloogilise protsessi algusele.
Omamoodi arütmia on ekstrasüstool. Talle öeldakse erakorralise vähenemise korral. Tervetel inimestel võib täheldada ka üksikuid ekstrasüstole (mitte rohkem kui 200 päevas Holteri monitooringuga). Sagedased ekstrasüstolid, mis ilmuvad kardiogrammil mitme tükina, võivad viidata isheemiale, müokardiidile, südamedefektidele.
Südamerütm
See valik on kõige lihtsam ja selgem. See määrab kontraktsioonide arvu ühe minuti jooksul. Kontraktsioonide arv võib olla normist suurem (tahhükardia) või tavalisest väiksem (bradükardia). Täiskasvanute normaalne pulss võib olla vahemikus 60 kuni 80 lööki. Kuid antud juhul on norm suhteline mõiste, nii et bradükardia ja tahhükardia ei pruugi alati olla patoloogia tõendid. Bradükardia võib tekkida une ajal või treenitud inimestel ja tahhükardia võib tekkida stressi ajal, pärast füüsilist pingutust või kõrgendatud temperatuuril.
Südame löögisageduse normid erinevas vanuses lastele

Foto: Africa Studio/Shutterstock.com
Südame löögisageduse tüübid
Südamerütme on mitut tüüpi, olenevalt sellest, kus närviimpulss hakkab levima, mis viib südame kokkutõmbumiseni:
- sinus,
- kodade,
- atrioventrikulaarne,
- Ventrikulaarne.
Tavaliselt on rütm alati siinus. Sel juhul võib siinusrütmi kombineerida nii normaalsest kõrgema pulsisagedusega kui ka normist madalama pulsisagedusega. Kõik muud tüüpi rütmid annavad tunnistust südamelihase probleemidest.
kodade rütm
Kodade rütm ilmneb sageli ka kardiogrammil. Kas kodade rütm on normaalne või on see mingi patoloogia? Enamikul juhtudel ei ole kodade rütm EKG-l normaalne. See on siiski suhteliselt kerge südame rütmihäirete aste. See tekib siinussõlme rõhumise või häirimise korral. Võimalikud põhjused on isheemia, hüpertensioon, haige siinuse sündroom, endokriinsed häired. Siiski võib tervetel inimestel täheldada kodade kontraktsioonide üksikuid episoode. Seda tüüpi rütm võib võtta nii bradükardia kui ka tahhükardia olemuse.
atrioventrikulaarne rütm
Atrioventrikulaarsest sõlmest lähtuv rütm. Atrioventrikulaarse rütmi korral langeb pulsisagedus tavaliselt alla 60 löögi minutis. Põhjused - siinussõlme nõrkus, atrioventrikulaarne blokaad, teatud ravimite võtmine. Atrioventrikulaarne rütm koos tahhükardiaga võib tekkida südameoperatsioonide, reuma, südameataki ajal.
Ventrikulaarne rütm
Ventrikulaarses rütmis levivad vatsakestest kontraktiilsed impulsid. Kontraktsioonide sagedus langeb alla 40 löögi minutis. Rütmihäirete kõige raskem vorm. Esineb ägeda müokardiinfarkti, südamedefektide, kardioskleroosi, südame vereringepuudulikkuse korral, preagonaalses seisundis.
Südame elektriline telg
Teine oluline parameeter on südame elektriline telg. Seda mõõdetakse kraadides ja see peegeldab elektriimpulsside levimise suunda. Tavaliselt peaks see olema vertikaalselt veidi kaldu ja olema 30–69º. 0–30º nurga all räägivad nad telje horisontaalsest asukohast, 70–90º nurga all - vertikaalist. Aksiaalne kõrvalekalle ühes või teises suunas võib viidata haigusele, näiteks hüpertensioonile või intrakardiaalsele blokaadile.
Mida tähendavad kardiogrammi järeldused?
Mõelge mõnele terminile, mida EKG dekodeerimine võib sisaldada. Need ei viita alati tõsistele patoloogiatele, kuid igal juhul nõuavad nad nõu saamiseks arsti külastamist ja mõnikord täiendavaid uuringuid.

Foto: ilusat päeva teile Photo/Shutterstock.com
Atrioventrikulaarne blokaad
See kajastub graafikul P-Q intervalli kestuse suurenemisena. Haiguse 1 aste kajastub intervalli lihtsa pikenemise kujul. 2. astmega kaasneb QRS-i parameetrite kõrvalekalle (selle kompleksi kaotus). 3. astmes puudub seos P ja ventrikulaarse kompleksi vahel, mis tähendab, et vatsakesed ja kodad töötavad igaüks oma rütmis. 1. ja 2. staadiumis olev sündroom ei ole eluohtlik, kuid vajab ravi, kuna võib minna üliohtlikku 3. staadiumisse, mille puhul on suur südameseiskuse oht.
Emakaväline rütm
Igasugune südamerütm peale siinuse. Võib viidata blokaadi olemasolule, südame isheemiatõvele või olla normi variant. See võib ilmneda ka glükosiidide üleannustamise, neurotsirkulatsiooni düstoonia, hüpertensiooni tagajärjel.
Siinusbradükardia või tahhükardia
Siinusrütm EKG-l, mis on alla (bradükardia) või üle (tahhükardia) normivahemiku. See võib olla nii normi variant kui ka mõne patoloogia sümptom. Kuid viimasel juhul pole see sümptom tõenäoliselt ainus, mis on märgitud kardiogrammi ärakirjas.
Mittespetsiifilised ST-T laine muutused
Mis see on? See sissekanne viitab sellele, et intervalli muutuse põhjused on ebaselged ja vaja on rohkem uurida. See võib viidata ainevahetusprotsesside rikkumisele organismis, näiteks kaaliumi-, magneesiumi-, naatriumioonide tasakaalu muutusele või endokriinsetele häiretele.
Juhtimishäired vatsakeste sees
Reeglina on need seotud juhtivushäiretega Tema närvikimbu sees. Võib mõjutada tala tüve või selle jalgu. Võib põhjustada ühe vatsakese kokkutõmbumise hilinemist. His-kimbu blokaadide otsest ravi ei teostata, ravitakse ainult neid põhjustanud haigust.
His (RBBBB) kimbu parema jala mittetäielik blokaad
Ventrikulaarse juhtivuse laialt levinud rikkumine. Enamasti ei too see aga kaasa patoloogiate arengut ega ole nende tagajärg. Kui patsiendil ei ole probleeme südame-veresoonkonna süsteemiga, ei vaja see sümptom ravi.
Täielik parempoolse kimbu haruplokk (RBBBB)
See rikkumine on tõsisem kui mittetäielik blokaad. Võib viidata müokardi kahjustusele. Tavaliselt esineb see vanematel ja vanematel inimestel, harva esineb seda lastel ja noorukitel. Võimalikud sümptomid on õhupuudus, pearinglus, üldine nõrkus ja väsimus.
His kimbu vasaku jala eesmise haru blokaad (BPVLNPG)
Esineb hüpertensiooniga patsientidel, kellel on olnud südameinfarkt. See võib viidata ka kardiomüopaatiale, kardioskleroosile, kodade vaheseina defektile, mitraalklapi puudulikkusele. Puuduvad iseloomulikud sümptomid. Seda täheldatakse peamiselt eakatel (üle 55-aastastel).
His (B3VLNPG) kimbu vasaku jala tagumise haru blokaad
Eraldi sümptomina on see haruldane, reeglina kombineeritakse seda parema kimbu jala blokaadiga. Võib viidata südameinfarktile, kardioskleroosile, kardiomüopaatiale, juhtivuse süsteemi lupjumisele. Blokaadist annab märku südame elektrilise telje kõrvalekalle paremale.
Metaboolsed muutused
Peegeldage südamelihase alatoitumist. Esiteks puudutab see kaaliumi, magneesiumi ja naatriumi tasakaalu. Sündroom ei ole iseseisev haigus, vaid näitab muid patoloogiaid. Seda võib täheldada isheemia, kardiomüopaatia, hüpertensiooni, reuma, kardioskleroosi korral.
Madalpinge EKG
Patsiendi kehale paigaldatud elektroodid püüavad kinni teatud pingega voolud. Kui pinge parameetrid on alla normi, siis räägitakse madalpingest. See näitab südame ebapiisavat välist elektrilist aktiivsust ja võib olla perikardiidi või mitmete muude haiguste tagajärg.
Paroksüsmaalne tahhükardia
Haruldane seisund, mis erineb tavalisest (siinustahhükardiast) peamiselt selle poolest, et sellel on väga kõrge pulss - üle 130 löögi / s. Lisaks on paroksüsmaalse tahhükardia aluseks elektrilise impulsi ebaõige ringlus südames.
Kodade virvendus
Kodade virvendusarütmia keskmes on kodade virvendus ehk laperdus. Kodade virvenduse põhjustatud arütmia võib tekkida ka südamepatoloogiate puudumisel, näiteks diabeedi, joobeseisundi ja ka suitsetamise korral. Kodade laperdus võib olla iseloomulik kardioskleroosile, teatud tüüpi koronaarhaigustele, müokardi põletikulistele protsessidele.
Sinoatriaalne blokaad
Siinuse (sinoatriaalse) sõlme impulsi väljundi raskused. See sündroom on haige siinuse sündroomi tüüp. See on haruldane, enamasti eakatel. Võimalikud põhjused on reuma, kardioskleroos, lupjumine, raske hüpertensioon. Võib põhjustada tõsist bradükardiat, minestamist, krampe, hingamispuudulikkust.
Müokardi hüpertroofilised seisundid
Need näitavad südame teatud osade ülekoormust. Keha tunnetab seda olukorda ja reageerib sellele vastava osakonna lihaste seinte paksendamisega. Mõnel juhul võivad haigusseisundi põhjused olla pärilikud.
Müokardi hüpertroofia
Müokardi üldine hüpertroofia on kaitsereaktsioon, mis näitab südame liigset koormust. Võib põhjustada arütmiat või südamepuudulikkust. Mõnikord on see südameataki tagajärg. Haiguse variatsioon on hüpertroofiline kardiomüopaatia – pärilik haigus, mis põhjustab südamekiudude ebanormaalset paigutust ja millega kaasneb äkilise südameseiskumise oht.
Vasaku vatsakese hüpertroofia
Kõige tavalisem sümptom, mis ei viita alati südame tõsistele patoloogiatele. Võib olla iseloomulik arteriaalsele hüpertensioonile, rasvumisele, mõnele südamerikkele. Mõnikord täheldatakse seda ka koolitatud inimestel, raske füüsilise tööga tegelevatel inimestel.
Parema vatsakese hüpertroofia
Harvem, kuid samal ajal palju ohtlikum sümptom kui vasaku vatsakese hüpertroofia. Näitab kopsuvereringe puudulikkust, raskeid kopsuhaigusi, klapi defekte või raskeid südamedefekte (Falloti tetraloogia, vatsakeste vaheseina defekt).
Vasaku aatriumi hüpertroofia
See kajastub P-laine muutusena kardiogrammil. Selle sümptomiga on hambal kahekordne ülaosa. See näitab mitraal- või aordistenoosi, hüpertensiooni, müokardiiti, kardiomüopaatiat. Põhjustab valu rinnus, õhupuudust, suurenenud väsimust, rütmihäireid, minestamist.
Parema kodade hüpertroofia
Harvem kui vasaku aatriumi hüpertroofia. Sellel võib olla palju põhjuseid - kopsupatoloogiad, krooniline bronhiit, arteriaalne emboolia, trikuspidaalklapi defektid. Mõnikord täheldatakse raseduse ajal. Võib põhjustada vereringehäireid, turset, õhupuudust.
Normokardia
Normokardia või normosüstool viitab normaalsele südame löögisagedusele. Normosüstooli esinemine iseenesest ei ole aga tõend selle kohta, et EKG on normaalne ja südamega on kõik korras, kuna see ei pruugi välistada muid patoloogiaid, nagu rütmihäired, juhtivushäired jne.
Mittespetsiifilised T-laine muutused
See sümptom on tüüpiline umbes 1% inimestest. Sarnane järeldus tehakse siis, kui seda ei saa üheselt seostada ühegi teise haigusega. Seega on T-laine mittespetsiifiliste muutuste korral vaja täiendavaid uuringuid. Sümptom võib olla iseloomulik hüpertensioonile, isheemiale, aneemiale ja mõnele teisele haigusele ning võib esineda ka tervetel inimestel.
tahhüsüstool
Seda nimetatakse sageli ka tahhükardiaks. See on mitmete sündroomide üldnimetus, mille puhul südame erinevate osade kokkutõmbed on suurenenud. On ventrikulaarsed, kodade, supraventrikulaarsed tahhüsüstoolid. Tahhüsüstoolide hulka kuuluvad ka sellised rütmihäired nagu paroksüsmaalne tahhükardia, kodade virvendus ja laperdus. Enamikul juhtudel on tahhüsüstolid ohtlikud sümptomid ja vajavad tõsist ravi.
Südame ST depressioon
ST-segmendi depressioon on levinud kõrgsageduslike tahhükardiate korral. Sageli viitab see südamelihase hapnikuvarustuse puudumisele ja võib olla iseloomulik koronaararterite ateroskleroosile. Samal ajal märgitakse ka depressiooni ilmnemist tervetel inimestel.
Piiri EKG
See järeldus hirmutab sageli mõnda patsienti, kes on selle oma kardiogrammilt leidnud ja kaldub arvama, et "piirjoon" tähendab peaaegu "surelikku". Tegelikult ei anna sellist järeldust kunagi arst, vaid selle genereerib programm, mis analüüsib automaatselt kardiogrammi parameetreid. Selle tähendus on see, et mitmed parameetrid ületavad normi, kuid on võimatu ühemõtteliselt järeldada, et on olemas patoloogia. Seega on kardiogramm normaalse ja patoloogilise piiril. Seetõttu on sellise järelduse saamisel nõutav arsti konsultatsioon ja võib-olla pole kõik nii hirmutav.
Patoloogiline EKG
Mis see on? See on kardiogramm, mis näitas selgelt mõningaid tõsiseid kõrvalekaldeid normist. Need võivad olla arütmiad, juhtivushäired või südamelihase toitumine. Patoloogilised muutused nõuavad viivitamatut konsulteerimist kardioloogiga, kes peab näitama ravistrateegiat.
Isheemilised muutused EKG-s
Isheemilist haigust põhjustab südame pärgarterite vereringe halvenemine ja see võib põhjustada selliseid tõsiseid tagajärgi nagu müokardiinfarkt. Seetõttu on isheemiliste tunnuste tuvastamine EKG-l väga oluline ülesanne. Varajases staadiumis isheemiat saab diagnoosida T-laine muutustega (tõus või langus). Hilisemas staadiumis täheldatakse ST-segmendi muutusi ja ägedas staadiumis Q-laine muutusi.
EKG dešifreerimine lastel
Enamikul juhtudel on laste kardiogrammi dešifreerimine lihtne. Kuid normi parameetrid ja rikkumiste olemus võivad täiskasvanute omadest erineda. Seega on lastel tavaliselt südamelöögid palju sagedamini. Lisaks on hammaste, vahede ja segmentide suurused mõnevõrra erinevad.
Sellest artiklist saate teada sellise diagnostikameetodi kohta nagu südame EKG - mis see on ja mida see näitab. Kuidas toimub elektrokardiogrammi registreerimine ja kes suudab seda kõige täpsemalt dešifreerida. Samuti õpite iseseisvalt määrama normaalse EKG tunnuseid ja peamisi südamehaigusi, mida selle meetodiga saab diagnoosida.
Artikli avaldamise kuupäev: 03.02.2017
Artikkel viimati uuendatud: 29.05.2019
Mis on EKG (elektrokardiogramm)? See on üks lihtsamaid, ligipääsetavamaid ja informatiivsemaid meetodeid südamehaiguste diagnoosimiseks. See põhineb südames tekkivate elektriliste impulsside registreerimisel ja nende graafilisel salvestamisel hammaste kujul spetsiaalsele paberkilele.
Nende andmete põhjal saab hinnata mitte ainult südame elektrilist aktiivsust, vaid ka müokardi struktuuri. See tähendab, et EKG abil saab diagnoosida palju erinevaid südamehaigusi. Seetõttu on EKG sõltumatu tõlgendamine isiku poolt, kellel pole spetsiaalseid meditsiinilisi teadmisi, võimatu.
Lihtne inimene saab vaid esialgselt hinnata elektrokardiogrammi üksikuid parameetreid, kas need vastavad normile ja millisest patoloogiast saab rääkida. Kuid lõplikud järeldused EKG järelduse kohta saab teha ainult kvalifitseeritud spetsialist - kardioloog, samuti üld- või perearst.
Meetodi põhimõte
Südame kontraktiilne aktiivsus ja toimimine on võimalik tänu sellele, et selles tekivad regulaarselt spontaansed elektriimpulsid (lahendused). Tavaliselt asub nende allikas elundi ülemises osas (siinussõlmes, mis asub parema aatriumi lähedal). Iga impulsi eesmärk on läbida juhtivaid närviradasid läbi kõigi müokardi osakondade, kutsudes esile nende kokkutõmbumise. Kui impulss tekib ja läbib kodade müokardi ja seejärel vatsakeste, toimub nende vahelduv kontraktsioon - süstool. Impulsside puudumisel süda lõdvestub - diastool.
EKG diagnostika (elektrokardiograafia) põhineb südames tekkivate elektriimpulsside registreerimisel. Selleks kasutatakse spetsiaalset seadet - elektrokardiograafi. Selle toimimise põhimõte on fikseerida keha pinnal bioelektriliste potentsiaalide (lahenduste) erinevus, mis esineb südame eri osades kokkutõmbumise (süstolis) ja lõõgastumise (diastoli korral) ajal. Kõik need protsessid registreeritakse spetsiaalsele kuumustundlikule paberile graafiku kujul, mis koosneb teravatipulistest või poolkerakujulistest hammastest ja horisontaaljoontest nendevaheliste tühikute kujul.

Mida on veel oluline teada elektrokardiograafia kohta
Südame elektrilahendused läbivad mitte ainult seda elundit. Kuna kehal on hea elektrijuhtivus, on ergastavate südameimpulsside tugevus piisav, et läbida kõik kehakuded. Mis kõige parem, need levivad rindkeresse südame piirkonnas, samuti ülemistele ja alajäsemetele. See funktsioon on EKG aluseks ja selgitab, mis see on.
Südame elektrilise aktiivsuse registreerimiseks on vaja kinnitada üks elektrokardiograafi elektrood kätele ja jalgadele, samuti rindkere vasaku poole anterolateraalsele pinnale. See võimaldab tabada kõiki elektriimpulsside leviku suundi läbi keha. Müokardi kokkutõmbumis- ja lõdvestuspiirkondade vahelisi väljutusi nimetatakse südamejuhtmeteks ja need on kardiogrammil näidatud järgmiselt:
- Standardsed müügivihjed:
- I - esimene;
- II - teine;
- Ш - kolmas;
- AVL (sarnane esimesele);
- AVF (kolmanda analoog);
- AVR (kõikide juhtmete peegelpilt).
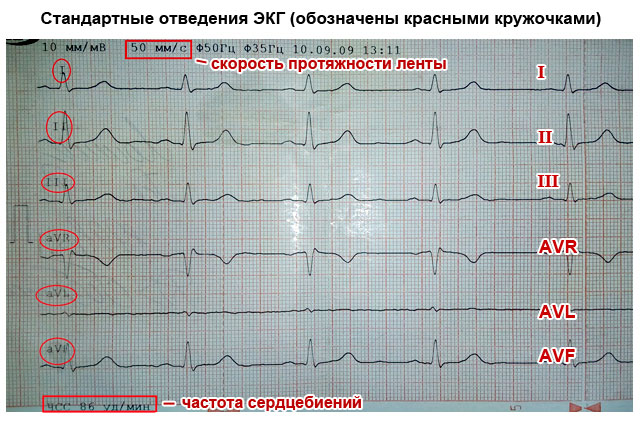

Juhtmete tähtsus seisneb selles, et igaüks neist registreerib elektrilise impulsi läbimise läbi teatud südameosa. Tänu sellele saate teavet järgmiste kohta:
- Kuidas süda asub rinnus (südame elektriline telg, mis langeb kokku anatoomilise teljega).
- Milline on kodade ja vatsakeste müokardi struktuur, paksus ja vereringe olemus.
- Kui regulaarselt siinussõlmes impulsse tekivad ja kas esineb katkestusi.
- Kas kõik impulsid juhitakse mööda juhtiva süsteemi radasid ja kas nende teel on takistusi.
Mis on elektrokardiogramm
Kui südame kõigi osakondade struktuur oleks sama, läbiksid närviimpulsid neid korraga. Selle tulemusena vastaks EKG-l iga elektrilahendus ainult ühele hambale, mis peegeldab kokkutõmbumist. Kontraktsioonide (impulsside) vaheline periood EGC-l on tasase horisontaalse joonena, mida nimetatakse isoliiniks.
Inimese süda koosneb paremast ja vasakust poolest, milles eristatakse ülemist osa - kodade ja alumist - vatsakesed. Kuna need on erineva suuruse, paksusega ja vaheseintega eraldatud, läbib ergastav impulss neid erineva kiirusega. Seetõttu registreeritakse EKG-s erinevad hambad, mis vastavad konkreetsele südameosale.

Mida hambad tähendavad
Südame süstoolse erutuse levimise jada on järgmine:
- Elektroimpulsslahenduste päritolu toimub siinussõlmes. Kuna see asub parema aatriumi lähedal, tõmbub see osa esimesena kokku. Väikese viivitusega, peaaegu samaaegselt, tõmbub vasak aatrium kokku. EKG-l peegeldub selline hetk P-laine abil, mistõttu seda nimetatakse kodadeks. See on suunatud ülespoole.
- Kodadest liigub eritis vatsakestesse läbi atrioventrikulaarse (atrioventrikulaarse) sõlme (modifitseeritud müokardi närvirakkude kogunemine). Neil on hea elektrijuhtivus, nii et tavaliselt ei teki sõlmes viivitust. See kuvatakse EKG-l P-Q intervallina – horisontaaljoonena vastavate hammaste vahel.
- Vatsakeste erutus. Sellel südameosal on kõige paksem müokard, nii et elektrilaine läbib neid kauem kui kodade kaudu. Selle tulemusena ilmub EKG-le kõrgeim hammas - R (ventrikulaarne), ülespoole. Sellele võib eelneda väike Q-laine, mis osutab vastupidises suunas.
- Pärast ventrikulaarse süstooli lõppu hakkab müokard lõdvestuma ja energiapotentsiaale taastama. EKG-s näeb see välja nagu S-laine (näoga allapoole) - täielik erutuse puudumine. Pärast seda tuleb väike T-laine, mis on suunatud ülespoole, millele eelneb lühike horisontaaljoon - S-T segment. Nad ütlevad, et müokard on täielikult taastunud ja on valmis uuesti kokkutõmbuma.



Kuna iga jäsemete ja rindkere külge kinnitatud elektrood (plii) vastab konkreetsele südameosale, näevad samad hambad erinevates juhtmetes erinevalt välja - mõnes on need rohkem väljendunud ja teistes vähem.
Kuidas dešifreerida kardiogrammi
EKG järjestikune dekodeerimine nii täiskasvanutel kui ka lastel hõlmab hammaste suuruse, pikkuse ja vahede mõõtmist, nende kuju ja suuna hindamist. Teie toimingud dekrüpteerimisega peaksid olema järgmised:
- Avage paber salvestatud EKG-ga. See võib olla kas kitsas (umbes 10 cm) või lai (umbes 20 cm). Näete mitut sakilist joont, mis jooksevad horisontaalselt üksteisega paralleelselt. Pärast lühikest vahet, milles hambaid pole, pärast salvestuse katkestamist (1–2 cm) algab uuesti mitme hambakompleksiga rida. Igal sellisel graafikul kuvatakse juht, nii et sellele eelneb tähis, millise juhtmega see on (näiteks I, II, III, AVL, V1 jne).
- Mõõtke ühes standardjuhtmetest (I, II või III), millel on kõrgeim R-laine (tavaliselt teine), kolme järjestikuse R-laine vaheline kaugus (R-R-R intervall) ja määrake indikaatori keskmine väärtus (jagage millimeetrit 2 korda). See on vajalik südame löögisageduse arvutamiseks ühe minuti jooksul. Pidage meeles, et selliseid ja muid mõõtmisi saab teha millimeetri skaalaga joonlauaga või EKG lindil kaugust lugedes. Iga suur lahter paberil vastab 5 mm ja iga punkt või väike lahter selle sees vastab 1 mm.
- Hinnake lünki R-lainete vahel: need on samad või erinevad. See on vajalik südame löögisageduse regulaarsuse kindlakstegemiseks.
- Hinnake ja mõõtke järjestikku EKG iga lainet ja intervalli. Määrake nende vastavus tavanäitajatega (tabel allpool).
Oluline meeles pidada! Pöörake alati tähelepanu lindi kiirusele – 25 või 50 mm sekundis. See on südame löögisageduse (HR) arvutamisel põhimõtteliselt oluline. Kaasaegsed seadmed näitavad lindile pulsisagedust ja arvutust pole vaja teha.
Kuidas südame löögisagedust arvutada
Südamelöökide arvu arvutamiseks minutis on mitu võimalust:
- Tavaliselt registreeritakse EKG kiirusega 50 mm/sek. Sel juhul saate pulsi (südame löögisageduse) arvutada järgmiste valemite abil:
HR=60/((R-R (mm)*0,02))
EKG salvestamisel kiirusega 25 mm/s:
HR=60/((R-R (mm)*0,04)
- Samuti saate kardiogrammil arvutada südame löögisageduse järgmiste valemite abil:
- Salvestades kiirusega 50 mm/sek: HR = 600/keskmine suurte rakkude arv R-lainete vahel.
- Kui salvestate kiirusega 25 mm/sek: HR = 300/keskmine suurte rakkude arv R-lainete vahel.

Kuidas EKG välja näeb normaalsetes ja patoloogilistes tingimustes?
Kuidas peaks välja nägema tavaline EKG ja lainekompleksid, millised kõrvalekalded on kõige levinumad ja mida need näitavad, on kirjeldatud tabelis.
Oluline meeles pidada!
- Üks väike rakk (1 mm) EKG filmil vastab 0,02 sekundile kiirusel 50 mm/s ja 0,04 sekundile kiirusel 25 mm/s (näiteks 5 rakku – 5 mm – üks suur rakk vastab 1 sekundile).
- AVR-kaablit hindamiseks ei kasutata. Tavaliselt on see standardsete juhtmete peegelpilt.
- Esimene juhe (I) dubleerib AVL-i ja kolmas (III) dubleerib AVF-i, nii et need näevad EKG-s välja peaaegu identsed.

| EKG parameetrid | Normi näitajad | Kuidas dešifreerida kõrvalekaldeid normist kardiogrammil ja mida need näitavad |
|---|---|---|
| Kaugus R-R-R | Kõik ruumid R-lainete vahel on ühesugused | Erinevad intervallid võivad rääkida kodade virvendusarütmiast, ekstrasüstoolist, siinussõlme nõrkusest, südameblokaadist |
| Südamerütm | Vahemikus 60 kuni 90 lööki minutis | Tahhükardia - kui südame löögisagedus on üle 90 / min Bradükardia - alla 60 / min |
| P-laine (kodade kontraktsioon) | Pöördub kaarekujuliselt ülespoole, umbes 2 mm kõrgune, eelneb igale R-lainele. Võib puududa III, V1 ja AVL puhul | Kõrge (üle 3 mm), lai (üle 5 mm), kahe poole kujul (kahe küüruga) - kodade müokardi paksenemine |
| Ei esine üldse juhtmetes I, II, FVF, V2-V6 - rütm ei tule siinussõlmest | ||
| Mitmed väikesed hambad R-lainete vahelise "sae" kujul - kodade virvendus | ||
| P-Q intervall | Horisontaalne joon P- ja Q-lainete vahel 0,1–0,2 sekundit | Kui see on piklik (50 mm / s salvestamisel rohkem kui 1 cm) - süda |
| Lühenemine (alla 3 mm) - WPW sündroom | ||
| QRS kompleks | Kestus on umbes 0,1 sek (5 mm), pärast iga kompleksi on T-laine ja horisontaaljoonel on tühimik | Ventrikulaarse kompleksi laienemine näitab ventrikulaarse müokardi hüpertroofiat, |
| Kui ülespoole suunatud kõrgete komplekside vahel ei ole tühikuid (need liiguvad pidevalt), viitab see kas vatsakeste virvendusele | ||
| On "lipu" kujul - müokardiinfarkt | ||
| Q laine | Allapoole suunatud, vähem kui ¼ R sügavusega, võib puududa | Sügav ja lai Q-laine standardsetes või rindkere juhtmetes viitab ägedale või varasemale müokardiinfarktile |
| R laine | Kõrgeim, näoga ülespoole (umbes 10–15 mm), terav, kõigis juhtmetes | Selle kõrgus võib erinevates juhtmetes olla erinev, kuid kui see on I, AVL, V5, V6 juhtmetes üle 15–20 mm, võib see viidata. Ülaservas sakiline R tähe M kujul näitab His kimbu jalgade blokaadi. |
| S laine | Esineb kõigis juhtmetes, allapoole suunatud, terav, sügavus võib olla erinev: standardjuhtmetes 2–5 mm | Tavaliselt võib rindkere juhtmetes selle sügavus olla sama mitu millimeetrit kui R kõrgus, kuid see ei tohiks ületada 20 mm ja juhtmetes V2-V4 on S sügavus sama, mis R kõrgus. Sügav või sakiline S in III, AVF, V1, V2 - vasaku vatsakese hüpertroofia. |
| S-T segment | Vastab S- ja T-lainete vahelisele horisontaaljoonele | Elektrokardiograafilise joone kõrvalekalle horisontaaltasapinnast üles või alla rohkem kui 2 mm näitab koronaarhaigust, stenokardiat või müokardiinfarkti |
| T laine | Pööratud ülespoole alla ½ R kõrguse kaarega, V1-s võib olla sama kõrgus, kuid see ei tohiks olla kõrgem | Kõrge, tipuga, topeltkübaraga T standardsetes ja rindkere juhtmetes näitab koronaarhaigust ja südame ülekoormust |
| T-laine ühinemine S-T intervalli ja R-lainega kaarekujulise "lipu" kujul näitab ägedat infarkti perioodi |


Midagi muud olulist
Tabelis kirjeldatud EKG omadused normaalsetes ja patoloogilistes tingimustes on vaid tõlgenduse lihtsustatud versioon. Tulemuste täieliku hinnangu ja õige järelduse saab teha ainult spetsialist (kardioloog), kes tunneb laiendatud skeemi ja kõiki meetodi peensusi. See kehtib eriti siis, kui teil on vaja lastel EKG-d dešifreerida. Kardiogrammi üldpõhimõtted ja elemendid on samad, mis täiskasvanutel. Kuid erinevas vanuses lastele kehtivad erinevad reeglid. Seetõttu saavad vastuolulistel ja kahtlastel juhtudel professionaalse hinnangu anda ainult lastekardioloogid.
Südamepatoloogia on tänapäeval üsna tavaline ja negatiivne nähtus. Igaüks meist võib halva enesetundega minna arsti juurde saatekirja südame kardiogrammile ja seejärel läbida vastava ravi.
See valutu protseduur võimaldab teil õppida tundma teie südame seisundit ja selle võimalikke patoloogiaid. Haiguste varajane diagnoosimine võimaldab spetsialistil määrata tõhusa ravi, mis aitab teil jätkata oma tavapärast elustiili nautida ja juhtida.
Võib-olla olete selle diagnostikameetodiga, nagu südame kardiogramm, juba kokku puutunud ja ei saanud tulemusi ise dešifreerida. Ärge muretsege, me ütleme teile, kuidas seda teha ja milliseid haigusi saab tuvastada.
Südame kardiogramm - üldine teave
 Südame kardiogramm
Südame kardiogramm Kardiogramm on protseduur, mis registreerib erinevaid südamepatoloogiaid. Iga inimene, kes tunneb end halvasti, võib sellise diagnoosi panna isegi kodus. Peaaegu igal kiirabiautol on see aparaat, nii et südame kardiogramm tehakse sageli kodus.
See meetod võimaldab avastada südamehaigusi varajases staadiumis ja toimetada sellise patsiendi võimalikult kiiresti haigla osakonda. Kui läheneda selle uuringu näitajate dekodeerimisele üldistatult ja algaja positsioonilt, siis on täiesti võimalik iseseisvalt aru saada, mida kardiogramm näitab. Mida sagedamini asuvad hambad kardiograafi lindil, seda kiiremini tõmbub kokku müokard.
Kui südamelöögid on haruldased, kuvatakse kardiogrammi siksakid palju harvemini. Tegelikult peegeldavad sellised näitajad südame närviimpulssi. Sellise keeruka meditsiinilise manipulatsiooni nagu südame kardiogrammi dešifreerimiseks on vaja teada peamiste näitajate väärtust. Kardiogrammil on hambad ja intervallid, mis on tähistatud ladina tähtedega.
Hambaid on ainult viis - need on S, P, T, Q, R, kõik need hambad näitavad teatud südame osakonna tööd:
- P - tavaliselt peaks olema positiivne, näitab bioelektri olemasolu kodades;
- Q - normaalses olekus on see hammas negatiivne, iseloomustab bioelektrilisust interventrikulaarses vaheseinas;
- R - näitab biopotentsiaali levimust ventrikulaarses müokardis;
- S - tavaliselt on see negatiivne, näitab vatsakeste bioelektri lõplikku protsessi;
- T - normaalse südametöö korral on see positiivne, iseloomustab südame biopotentsiaali taastumisprotsessi.
Et mõista, millised hambad on positiivsed ja millised negatiivsed, peaksite teadma, et need hambad, mis on suunatud alla, on negatiivsed ja need, mis on ülespoole, on positiivsed. Elektrokardiogrammi salvestamiseks kasutatakse kahteteist juhet: kolm standardset, kolm unipolaarset jäsemetest ja kuus unipolaarset rindkerest.
Just EKG võimaldab õigeaegselt märgata suundumusi südamelihase töös ja vältida haiguse edasist arengut. Tegelikult on kardiogramm esimene asi, mille peab südamehaige läbima meditsiini- ja taastusravikuuri diagnoosimisel ja väljatöötamisel.
Südamekardiogrammi maksumus ei ole nii suur, võrreldes selle rakendamise tulemusena saavutatava olulise ennetava toimega. Kardiogrammi läbiviimine professionaalsetes erakliinikutes maksab umbes 500 rubla või rohkem.
Südame kardiogrammi lõplik hind sõltub raviasutuse hinnapoliitikast, patsiendi kaugusest kardioloogist arsti kutsumise korral majja, samuti osutatava teenuse täielikkusest. Fakt on see, et lisaks otsesele uurimistööle pakuvad arstid sageli välja optimaalse strateegia, et võimalike kõrvalekalletega kohapeal toime tulla.
EKG uuring ei nõua eelnevat ettevalmistust ega dieeti. Tavaliselt tehakse protseduur lamavas asendis ja see võtab väga vähe aega (kuni 10 minutit).


Lisaks standardsele protseduurile rindkere läbivate voolude registreerimiseks on elektrokardiograafia läbiviimiseks mitmeid meetodeid. Meie kliiniku arst võib teile soovitada järgmisi uuringuid:
- 24-tunnine (Holteri) EKG monitooring – päeva jooksul kannab patsient väikest kaasaskantavat seadet, mis fikseerib vähimadki muutused südametegevuses.
- Koormus-EKG - protseduuri ajal saab kasutada füüsilist või meditsiinilist stressi, samuti elektrilist stimulatsiooni, kui EKG tehakse transösofageaalsel meetodil.
Tehnika eeliseks on see, et normaalsetes elutingimustes on võimalik pikka aega jälgida südame talitlust: see aitab tuvastada patoloogiaid, mida ühe elektrokardiograafia käigus ei tuvastata;
Protseduur on kasulik selle poolest, et aitab välja selgitada füüsilise tegevuse ajal tekkiva südamevalu täpse põhjuse, samas kui puhkeolekus kõrvalekaldeid ei tuvastata.


EKG on täiesti ohutu ja valutu viis südametegevuse uurimiseks. Selle läbiviimiseks tuleb patsient asetada diivanile, vajalikesse kohtadesse asetada spetsiaalsed elektroodid, mis salvestavad impulsse. Need tekivad töö käigus südamelihase poolt.
Inimkeha koed on ühel või teisel määral elektrivoolu juhid, mistõttu saab seda registreerida erinevates kehaosades. Uuring viiakse läbi kaheteistkümnes standardjuhtmes.
Südamekardiogrammi tehakse mitte ainult südameprobleemidega inimestele. Seda uuringut tehakse ka tervete inimeste jaoks. Selle protseduuriga saab määrata:
- Südamelöökide rütm.
- Pulsi regulaarsus.
- Ägeda või kroonilise kahjustuse olemasolu müokardis.
- Probleemid ainevahetusega.
- Rindkerevalu põhjused.
- Müokardi seinte seisund, nende paksus.
- Implanteeritud südamestimulaatori töö omadused.
Normaalse kardiogrammi näitajad
Teades, kuidas südame EKG-d dešifreerida, on oluline tõlgendada uuringu tulemust, järgides teatud järjestust. Kõigepealt peate tähelepanu pöörama:
- müokardi rütm.
- elektriline telg.
- Juhtivuse intervallid.
- T-laine ja ST segmendid.
- QRS-komplekside analüüs.
EKG dešifreerimine normi määramiseks taandatakse hammaste asukoha andmetele. Täiskasvanute EKG normi pulsisageduse osas määrab R-R intervallide kestus, s.o. kõrgeimate hammaste vaheline kaugus. Nende vaheline erinevus ei tohiks ületada 10%. Aeglane rütm näitab bradükardiat ja kiire rütm tahhükardiat. Pulsatsiooni sagedus on 60-80.
Hammaste vahel paiknevaid P-QRS-T intervalle kasutatakse selleks, et hinnata impulsi läbimist südame piirkondades. Nagu EKG tulemused näitavad, on intervalli norm 3-5 ruutu või 120-200 ms. EKG andmetes peegeldab PQ intervall biopotentsiaali tungimist vatsakestesse läbi vatsakese sõlme otse aatriumisse.
EKG-l olev QRS-kompleks näitab vatsakeste ergastust. Selle määramiseks peate mõõtma Q- ja S-lainete vahelise kompleksi laiust. Normaalseks loetakse laiust 60-100 ms. Südame EKG dešifreerimisel on normiks Q-laine raskusaste, mis ei tohiks olla sügavam kui 3 mm ja kestus alla 0,04.
QT-intervall näitab ventrikulaarse kontraktsiooni kestust. Norm on siin 390-450 ms, pikem intervall viitab isheemiale, müokardiidile, ateroskleroosile või reumatismile ja lühem intervall hüperkaltseemiale.
EKG normi dešifreerimisel kuvatakse müokardi elektrilisel teljel impulsi juhtivuse häire piirkonnad, mille tulemused arvutatakse automaatselt. Selleks jälgitakse hammaste kõrgust:
- S-laine ei tohiks tavaliselt ületada R-lainet.
- Kui esimeses juhtmes on kõrvalekalle paremale, kui S-laine on R-lainest allpool, näitab see, et parema vatsakese töös on kõrvalekaldeid.
- Vastupidine kõrvalekalle vasakule (S-laine ületab R-laine) näitab vasaku vatsakese hüpertroofiat.
QRS-kompleks räägib müokardi ja biopotentsiaali vaheseina läbimisest. Südame EKG on normaalne, kui Q-laine kas puudub või ei ületa 20-40 ms laiust ja kolmandiku R-laine sügavusest.
ST-segmenti tuleks mõõta S lõpu ja T-laine alguse vahel. Selle kestust mõjutab pulsisagedus. EKG tulemuste põhjal toimub segmendi norm sellistel juhtudel: ST depressioon EKG-l vastuvõetavate kõrvalekalletega isoliinist 0,5 mm ja juhtmete tõus mitte rohkem kui 1 mm.


Täiskasvanute elektrokardiogrammi näidustused:
- kindlasti tuleks teha südame kardiogramm, kui kahtlustatakse südame-veresoonkonna süsteemi motoorseid haigusi ja ilmnevad esimesed murettekitavad sümptomid: õhupuudus, surumis- ja pigistamisvalu rinnus, raskustunne, tahhükardia, turse ja teised;
- kardiogramm võib aidata vältida tõsiseid patoloogiaid neil, kellel on risk südamehaiguste tekkeks (suitsetajad, ülekaalulised inimesed, hüpertensioon, päriliku eelsoodumusega, samuti iga-aastane läbivaatus üle 40-aastastele inimestele);
- südamehaiguse avastamise saavutatud faktiga - patoloogia arengu dünaamika ja olukorra kontrollimiseks.
EKG näidustused lastele:
- kõigile alla 1-aastastele lastele tehakse ennetavaks läbivaatuseks lapse südame kardiogramm;
- kui kahtlustatakse kaasasündinud südamehaigust. Mida saab hinnata varajaste sümptomite järgi;
- südame võimalike omandatud patoloogiatega, samuti organi kaasamisega sümptomitesse teiste kehasüsteemide töös esinevate rikkumiste korral.
EKG-uuring on diagnoosi esimene osa. Ülimalt tähtis on uuringu tulemusi tõlgendava arsti kvalifikatsioon. Väljatöötatud ravistrateegia, mis tähendab patsiendile edukat tulemust, sõltub südametoonide kujutise dekodeerimise õigsusest.
Erakliinikutes osutatakse vältimatu abi osutamiseks kardioloogi teenust, kes külastab otse patsiendi kodu, samuti viib EGC läbi kodus. Sellisel juhul peaksite ühendust võtma ainult usaldusväärsete ja usaldusväärse mainega kliinikutega.
Samuti tuleb meeles pidada, et EKG on tõhus, kuid kaugeltki mitte ainus vahend südamepatoloogiate diagnoosimiseks. Täpsema diagnoosi saamiseks võib ette näha koormus-EKG, ehhokardiograafia, pulssoksümeetria, mitmed laboriuuringud ja muud uuringud.


EKG üks peamisi eeliseid on see, et traditsioonilisel protseduuril pole vastunäidustusi. Selle rakendamine võib olla mõnevõrra keeruline, kui teil on rindkere vigastused, suur karvasus, tõsine rasvumine.
Andmeid võib moonutada isegi südamestimulaatori juuresolekul. Treening-EKG-d ei tehta mõnel juhul:
- müokardiinfarkti ägedal perioodil,
- ägedate infektsioonidega
- aordi aneurüsmi dissektsioon,
- südamepuudulikkuse, isheemia ja hüpertensiooni süvenemine,
- teiste kehasüsteemide haiguste dekompensatsiooni staadiumis.


Enne kardiogrammi tegemist räägib arst patsiendile kõigist uuringuks valmistumise hetkedest. Mis võib põhjustada valesid EKG näitu:
- mis tahes alkoholi sisaldavate jookide, samuti energiakokteilide kasutamine;
- suitsetamine 3-4 tundi enne protseduuri;
- liigne toidutarbimine 3-4 tundi enne uuringut. Kardiogramm on parem teha tühja kõhuga;
- tugev füüsiline aktiivsus eelmisel päeval;
- emotsionaalne ülekoormus;
- südametegevust mõjutavate ravimite kasutamine;
- 2-3 tundi enne EKG-d joodud kohv.
Paljud inimesed unustavad, et kardiogrammi dekodeerimine võib ekslikult näidata patoloogiate olemasolu, mis on tingitud inimese eelmisel päeval kogetud kogemustest või kui patsient jäi EKG-le hiljaks, jooksis ta kontorisse.
Enne EKG läbiviimist peate istuma koridoris vaikselt, lõõgastudes ja mitte millelegi mõtlema, umbes 10-15 minutit. Kardiogrammi läbiviimine ei võta palju aega. Kontorisse siseneja peaks end vöökohani lahti riietuma ja diivanile pikali heitma.
Mõnikord palub arst enne läbivaatust eemaldada kõik riided kuni aluspesuni, mis on tingitud sellel patsiendil kahtlustatavast diagnoosist. Järgmisena määrib arst teatud kehapiirkondadele spetsiaalset geeli, mis toimivad kardiograafist tulevate juhtmete kinnituspunktidena.
Õigetel aladel paiknevate spetsiaalsete elektroodide abil korjab seade südamest üles ka kõige väiksemad impulsid, mis peegelduvad kardiograafi lindile sirgjoonena. Protseduuri kestus varieerub mitme minuti piires.
EKG tehnika
Plaaniliselt tehakse EKG registreerimine spetsiaalses ruumis, mis on varustatud elektrokardiograafiga. Mõnes kaasaegses kardiograafis kasutatakse tavapärase tindisalvesti asemel termotrüki mehhanismi, mis põletab soojuse abil kardiogrammi kõvera paberile.
Kuid sel juhul on kardiogrammi jaoks vaja spetsiaalset paberit või termopaberit. EKG parameetrite kardiograafides arvutamise selguse ja mugavuse huvides kasutatakse millimeetripaberit. Viimaste modifikatsioonide kardiograafides kuvatakse EKG monitori ekraanil, dekrüpteeritakse kaasasoleva tarkvara abil ja mitte ainult ei prindita paberile, vaid salvestatakse ka digitaalsele andmekandjale (ketas, mälupulk).
Vaatamata kõigile neile täiustustele ei ole EKG-d salvestava kardiograafi seadme tööpõhimõte Einthoveni väljatöötamisest alates palju muutunud. Enamik kaasaegseid elektrokardiograafe on mitme kanaliga. Erinevalt traditsioonilistest ühe kanaliga seadmetest registreerivad need mitte ühe, vaid mitu juhet korraga.
3-kanalilistes seadmetes registreeritakse esmalt standardsed I, II, III, seejärel täiustatud unipolaarsed jäsemejuhtmed aVL, aVR, aVF ja seejärel rindkere juhtmed V1-3 ja V4-6. 6-kanalilistes elektrokardiograafides registreeritakse esmalt standardsed ja unipolaarsed jäseme juhtmestikud ning seejärel kõik rindkere juhtmestik.
Ruum, kus salvestus toimub, tuleb eemaldada elektromagnetväljade allikatest, röntgenikiirgusest. Seetõttu ei tohiks EKG ruumi paigutada röntgeniruumi, ruumide, kus tehakse füsioteraapia protseduure, samuti elektrimootorite, toitepaneelide, kaablite jms vahetusse lähedusse.
Spetsiaalset ettevalmistust enne EKG registreerimist ei tehta. Soovitav on, et patsient oleks puhanud ja maganud. Varasemad füüsilised ja psühho-emotsionaalsed pinged võivad tulemusi mõjutada ja on seetõttu ebasoovitavad. Mõnikord võib tulemusi mõjutada ka toidu tarbimine. Seetõttu registreeritakse EKG tühja kõhuga, mitte varem kui 2 tundi pärast söömist.
EKG salvestamise ajal lamab objekt tasasel kõval pinnal (diivanil) pingevabas olekus. Elektroodide paigaldamise kohad peavad olema riietest vabad. Seetõttu peate end lahti riietuma vöökohani, jalad ja jalad vabaks riietest ja jalanõudest.
Elektroodid kantakse säärte ja labajala alumise kolmandiku sisepindadele (randme- ja hüppeliigese sisepind). Need elektroodid on plaatide kujul ja on ette nähtud standardsete ja unipolaarsete juhtmete registreerimiseks otstest. Need samad elektroodid võivad välja näha nagu käevõrud või pesulõksud.
Igal jäsemel on oma elektrood. Vigade ja segaduse vältimiseks on elektroodid või juhtmed, mille kaudu need on seadmega ühendatud, värvikoodiga:
- Paremale käele - punane;
- Vasakul käel - kollane;
- Vasaku jala poole - roheline;
- Paremale jalale - must.
Miks on vaja musta elektroodi? Parem jalg ei kuulu ju Einthoveni kolmnurga sisse ja sealt ei võeta näitu. Must elektrood on maandamiseks. Vastavalt elementaarsetele ohutusnõuetele on kõik elektriseadmed, sh. ja elektrokardiograafid peavad olema maandatud. Selleks on EKG ruumid varustatud maandusahelaga.
Ja kui EKG registreeritakse spetsialiseerimata ruumis, näiteks kodus kiirabitöötajate poolt, on seade maandatud keskkütte aku või veetoru külge. Selleks on spetsiaalne traat, mille otsas on kinnitusklamber.
Rindkere juhtmete registreerimiseks mõeldud elektroodid on pirniimeja kujulised ja varustatud valge juhtmega. Kui seade on ühe kanaliga, siis on ainult üks iminapp ja see liigutatakse rinnal vajalikesse punktidesse.
Mitmekanalilistes seadmetes on neid iminappe kuus ja need on ka värvikoodiga:
- V1 - punane;
- V2 - kollane;
- V3 - roheline;
- V4 - pruun;
- V5 - must;
- V6 - lilla või sinine.
On oluline, et kõik elektroodid sobiksid tihedalt vastu nahka. Nahk ise peaks olema puhas, rasvade ja higieritusteta. Vastasel juhul võib elektrokardiogrammi kvaliteet halveneda. Naha ja elektroodi vahel on induktsioonivoolud või lihtsalt pikap.
Üsna sageli tekib näpunäide meestel, kellel on rinnal ja jäsemetel paks karv. Seetõttu on siin eriti vajalik tagada, et naha ja elektroodi vaheline kontakt ei oleks häiritud. Pikap halvendab järsult elektrokardiogrammi kvaliteeti, millel kuvatakse lameda joone asemel väikesed hambad.
Seetõttu on elektroodide paigaldamise koht soovitatav rasvatustada alkoholiga, niisutada seebiveega või juhtiva geeliga. Jäsemete elektroodide jaoks sobivad ka soolalahuses niisutatud marli salvrätikud. Siiski tuleb meeles pidada, et soolalahus kuivab kiiresti ja kontakt võib katkeda.
Enne salvestamist on vaja kontrollida seadme kalibreerimist. Selle jaoks on sellel spetsiaalne nupp - nn. kontrolli millivolti. See väärtus peegeldab hamba kõrgust 1 millivolti (1 mV) potentsiaalsete erinevuste juures. Elektrokardiograafias on kontroll-millivoldi väärtus 1 cm See tähendab, et 1 mV elektripotentsiaalide erinevuse korral on EKG laine kõrgus (või sügavus) 1 cm.
Elektrokardiogrammide salvestamine toimub lindi kiirusel 10–100 mm/s. Tõsi, äärmuslikke väärtusi kasutatakse väga harva. Põhimõtteliselt registreeritakse kardiogramm kiirusega 25 või 50 mm / s. Veelgi enam, viimane väärtus, 50 mm / s, on standardne ja seda kasutatakse kõige sagedamini.
Kiirust 25 mm/h kasutatakse juhul, kui tuleb registreerida suurim arv südame kokkutõmbeid. Lõppude lõpuks, mida väiksem on lindi kiirus, seda suurem on südame kokkutõmmete arv ajaühikus. EKG registreeritakse vaikse hingamisega.
Sel juhul ei tohiks katsealune rääkida, aevastada, köhida, naerda, äkilisi liigutusi teha. III standardjuhtme registreerimisel võib olla vajalik sügav hingetõmme koos lühikese hingetõmbega. Seda tehakse selleks, et eristada selles pliis üsna sageli esinevaid funktsionaalseid muutusi patoloogilistest.
Südame süstolile ja diastolile vastavat hammastega kardiogrammi lõiku nimetatakse südametsükliks. Tavaliselt registreeritakse igas juhtmes 4-5 südametsüklit. Enamikul juhtudel on see piisav. Südame rütmihäirete korral, kui kahtlustatakse müokardiinfarkti, võib siiski olla vajalik registreerida kuni 8-10 tsüklit. Ühelt juhtmelt teisele üleminekuks kasutab õde spetsiaalset lülitit.
Salvestamise lõpus vabastatakse subjekt elektroodidest ja lint allkirjastatakse - kohe alguses näidatakse täisnimi. ja vanus. Mõnikord tehakse patoloogia üksikasjalikuks või füüsilise vastupidavuse määramiseks EKG ravimite või füüsilise koormuse taustal.
Ravimiteste tehakse erinevate ravimitega – atropiin, kellamäng, kaaliumkloriid, beetablokaatorid. Füüsiline aktiivsus viiakse läbi velotrenažööril (veloergomeetria), jooksulindil kõndides või teatud vahemaid kõndides. Teabe täielikkuse huvides registreeritakse EKG enne ja pärast treeningut, samuti vahetult veloergomeetria ajal.
Paljud negatiivsed muutused südame töös, näiteks rütmihäired, on mööduvad ja neid ei pruugita EKG salvestamise ajal tuvastada isegi suure arvu juhtmete korral. Nendel juhtudel tehakse Holteri monitooring - EKG registreeritakse Holteri järgi pidevas režiimis päeva jooksul.
Patsiendi keha külge on kinnitatud elektroodidega varustatud kaasaskantav salvesti. Seejärel läheb patsient koju, kus ta juhib enda jaoks tavapärase režiimi. Päeva pärast eemaldatakse salvestusseade ja olemasolevad andmed dekodeeritakse.


Tavaline EKG näeb välja umbes selline:
- Kõiki kardiogrammi kõrvalekaldeid mediaanjoonest (isoliinist) nimetatakse hammasteks.
- Tavaliselt pärineb südameimpulss parema aatriumi sinoatriaalsest (siinuse) sõlmest.
- Impulsi läbimine piki närvikiudu ja sellele järgnev kardiomüotsüüdi kokkutõmbumine on keeruline elektromehaaniline protsess, mille käigus muutuvad elektripotentsiaalide väärtused mõlemal pool kiumembraani. Nende potentsiaalide erinevust nimetatakse transmembraanseks potentsiaaliks (TMP).
- Kui ergastav impulss möödub, tõuseb rakusisene TMP.
Isoliinist ülespoole kalduvaid hambaid peetakse positiivseteks, allapoole - negatiivseteks. Hammaste vahet nimetatakse segmendiks ning hammast ja sellele vastavat lõiku nimetatakse intervalliks.
Enne kui saada teada, mis on konkreetne laine, segment või intervall, tasub põgusalt peatuda EKG kõvera moodustamise põhimõttel.
Seejärel levib see kodadesse - kõigepealt paremale, seejärel vasakule. Pärast seda saadetakse impulss atrioventrikulaarsesse sõlme (atrioventrikulaarne või AV ristmik) ja edasi mööda His kimpu.
Hisi või jalgade kimbu oksad (parem, vasak eesmine ja vasak tagumine) lõpevad Purkinje kiududega. Nendest kiududest levib impulss otse müokardi, mis viib selle kokkutõmbumiseni - süstoolini, mis asendatakse lõõgastumisega - diastooliga.
See erinevus on tingitud membraani ebavõrdsest läbilaskvusest kaaliumi- ja naatriumioonide jaoks. Kaaliumi on rohkem raku sees, naatriumi - väljaspool seda. Pulsi läbimisega see läbilaskvus muutub. Samamoodi muutub intratsellulaarse kaaliumi ja naatriumi ning TMP suhe.
Sel juhul nihkub isoliin ülespoole, moodustades hamba tõusva osa. Seda protsessi nimetatakse depolarisatsiooniks. Seejärel, pärast impulsi läbimist, proovib TMT võtta algväärtust.
Naatriumi ja kaaliumi membraani läbilaskvus ei normaliseeru aga kohe ja võtab veidi aega.
See protsess, mida nimetatakse repolarisatsiooniks, ilmneb EKG-l isoliini kõrvalekalde allapoole ja negatiivse hamba moodustumisega. Seejärel omandab membraani polarisatsioon puhkeaja algväärtuse (TMP) ja EKG võtab jälle isoliini iseloomu. See vastab südame diastoolsele faasile.
On tähelepanuväärne, et sama hammas võib välja näha nii positiivne kui ka negatiivne. Kõik oleneb projektsioonist, st. juht, milles see registreeritakse.


EKG hambad on tavaks tähistada ladina suurtähtedega, alustades tähega P. Hammaste parameetrid on suund (positiivne, negatiivne, kahefaasiline), samuti kõrgus ja laius. Kuna hamba kõrgus vastab potentsiaali muutusele, mõõdetakse seda mV-des.
Nagu juba mainitud, vastab 1 cm kõrgus lindil potentsiaalsele hälbele 1 mV (kontroll-millivolt). Hamba, segmendi või intervalli laius vastab teatud tsükli faasi kestusele. See on ajutine väärtus ja tavaks on seda tähistada mitte millimeetrites, vaid millisekundites (ms).
Kui lint liigub kiirusega 50 mm/s, vastab iga millimeeter paberil 0,02 s, 5 mm kuni 0,1 ms ja 1 cm kuni 0,2 ms. See on väga lihtne: kui 1 cm või 10 mm (kaugus) jagada 50 mm/s (kiirus), saame 0,2 ms (aeg).
- Prong R. Kuvab erutuse levikut kodade kaudu.
- P-Q intervall (või P-R) - kaugus P-laine algusest järgmise laine alguseni - Q või R.
- QRS kompleks. Kui P tähistab kodade tööd, siis järgmised lained Q, R, S ja T tähistavad vatsakeste funktsiooni ning vastavad erinevatele depolarisatsiooni ja repolarisatsiooni faasidele.
- Q-laine Vastab interventrikulaarse vaheseina depolarisatsioonile.
- Laine R. Näitab erutuse levikut läbi mõlema vatsakese müokardi.
- Laine S. Kuvab impulsi läbimist mööda vatsakeste alumist (basaalosa) ja interventrikulaarset vaheseina.
- Laine T. EKG kompleksi viimane osa, mis näitab vatsakeste kiire repolarisatsiooni faasi.
- ST-segment on kaugus vatsakeste QRS-kompleksi lõpust T-laine alguseni, mis vastab vatsakeste ergastuse täielikule katvusele.
- Q-T intervall on kaugus Q-laine algusest T-laineni.
- U-laine. Mittepüsiv positiivne laine, mis registreeritakse pärast T-lainet 0,02-0,04 s pärast. Selle hamba päritolu pole täielikult mõistetav ja sellel puudub diagnostiline väärtus.
Enamikus juhtmetes on see positiivne ja selle kõrgus on 0,25 mV ja laius 0,1 ms. Veelgi enam, laine esialgne osa vastab impulsi läbimisele läbi parema vatsakese (kuna see on varem erutatud) ja viimane osa - läbi vasaku vatsakese.
P-laine võib olla ümberpööratud või kahefaasiline juhtmetes III, aVL, V1 ja V2.
See intervall vastab kodade depolarisatsioonile ja impulsi läbimisele AV-ristmiku kaudu ja edasi mööda Hisi ja selle jalgade kimpu. Intervalli väärtus sõltub pulsisagedusest (HR) – mida kõrgem see on, seda lühem intervall.
Normaalväärtused on vahemikus 0,12–0,2 ms. Lai intervall näitab atrioventrikulaarse juhtivuse aeglustumist.
QRS-lainete kombinatsiooni nimetatakse ventrikulaarseks QRS-kompleksiks. Tavaliselt ei tohiks selle laius olla suurem kui 0,1 ms. Liigne näitab intraventrikulaarse juhtivuse rikkumist.
See hammas on alati negatiivne. Tavaliselt ei ületa selle laine laius 0,3 ms ja selle kõrgus ei ületa ¼ R-lainest, mis järgneb sellele samas juhtmestikus. Ainus erand on plii aVR, kus registreeritakse sügav Q-laine.
Ülejäänud juhtmetes võib sügav ja laienenud Q-laine (meditsiinilises slängis - kuische) viidata tõsisele südamepatoloogiale - ägedale müokardiinfarktile või armistumisele pärast südameinfarkti.
Kuigi võimalikud on ka muud põhjused - elektrilise telje kõrvalekalded südamekambrite hüpertroofia ajal, asendimuutused, His-kimbu jalgade blokaad.
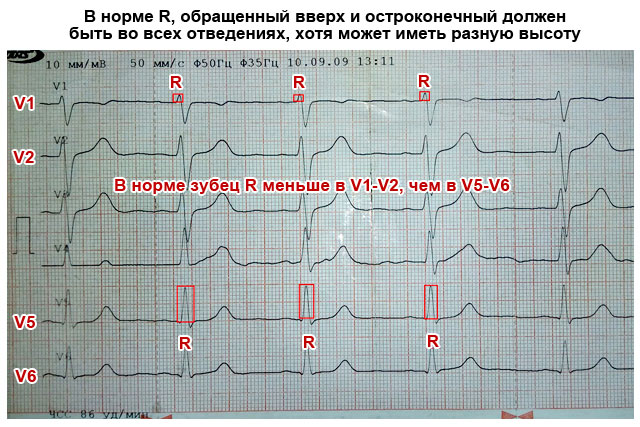
See laine on positiivne ja selle kõrgus ei ületa jäsemete juhtmetes 20 mm ja rindkere juhtmetes 25 mm. R-laine kõrgus ei ole erinevates juhtmetes sama.
Tavaliselt on see pliis II suurim. Maagieraldistes V1 ja V2 on see madal (selle tõttu tähistatakse seda sageli tähega r), siis V3 ja V4 puhul suureneb ning V5 ja V6 puhul jälle väheneb. R-laine puudumisel tekib kompleks QS-i kujul, mis võib viidata transmuraalsele või tsikatritiaalsele müokardiinfarktile.
See on negatiivne haru ja selle sügavus on väga erinev, kuid ei tohiks ületada 25 mm. Mõnes juhtmes võib S-laine puududa.
Enamikus juhtmetes on see laine positiivne, kuid see võib olla ka negatiivne V1, V2, aVF korral. Positiivsete hammaste kõrgus sõltub otseselt samas juhtmes oleva R-laine kõrgusest - mida kõrgem on R, seda kõrgem on T.
Negatiivse T-laine põhjused on mitmekesised – väikese fokaalse müokardiinfarkt, düshormonaalsed häired, eelnevad toidukorrad, muutused vere elektrolüütide koostises ja palju muud. T-lainete laius ei ületa tavaliselt 0,25 ms.
Tavaliselt asub see segment isoliinil või kaldub sellest veidi kõrvale - mitte rohkem kui 1-2 mm. Suured S-T kõrvalekalded näitavad tõsist patoloogiat - müokardi verevarustuse (isheemia) rikkumist, mis võib muutuda südameatakiks.
Võimalikud on ka muud, vähem tõsised põhjused – varajane diastoolne depolarisatsioon, puhtfunktsionaalne ja pöörduv häire, peamiselt alla 40-aastastel noortel meestel.
Vastab ventrikulaarsele süstoolile. Intervall oleneb pulsisagedusest – mida kiiremini süda lööb, seda lühem on intervall.
Füüsika seisukohalt on südame töö automaatne üleminek depolarisatsiooni faasist südamelihase repolarisatsiooni faasi. Teisisõnu toimub pidev muutus lihaskoe kokkutõmbumise ja lõdvestumise seisundites, mille puhul vastavalt müokardirakkude erutus asendub nende taastumisega.
EKG-aparaadi konstruktsioon võimaldab salvestada nendes faasides tekkivaid elektrilisi impulsse ja registreerida need graafiliselt. See seletab kõvera ebaühtlust kardiogrammi joonisel.
EKG mustrite tõlgendamise õppimiseks peate teadma, millistest elementidest need koosnevad, nimelt:
- hammas - horisontaaltelje suhtes kumer või nõgus osa;
- segment - sirgjooneline segment kahe külgneva hamba vahel;
- intervall - hamba ja segmendi kombinatsioon.
Südame töö andmete salvestamine toimub mitme tsükli jooksul, kuna meditsiinilise tähtsusega pole mitte ainult elektrokardiogrammi iga elemendi omadused, vaid ka nende võrreldavus mitme tsükli jooksul.


Kohe tasub märkida, et elektrokardiogrammi abil saate teada, kuidas süda töötab. Paljud inimesed mõtlevad, kuidas südame kardiogrammi dešifreerida. Dekodeerimise teostab arst, mõõtes komponentide vaheliste intervallide kestust.
See arvutus võimaldab hinnata rütmi sagedust ja hambad näitavad südame kontraktsioonide rütmi olemust. Kogu see protseduur viiakse läbi kindlas järjekorras, kus määratakse rikkumised ja norm:
- esiteks registreeritakse südame löögisageduse ja rütmi indikaatorid, tavalise elektrokardiogrammi korral on rütm siinus ja pulss on kuuskümmend kuni kaheksakümmend lööki minutis;
- seejärel jätkake intervallide arvutamisega, tavaliselt on QT-intervall 390–450 ms. Kui see intervall pikeneb, võib arst kahtlustada südame isheemiatõbe, reumat või müokardiiti. Ja kui, vastupidi, märgitakse selle lühenemist, võib kahtlustada hüperkaltseemiat;
- siis arvutatakse EOS hammaste kõrguse järgi keskjoonest (tavaline EKG laine R on kõrgem kui S);
- QRS-kompleksi uuritakse, tavaliselt ei ole selle laius suurem kui sada kakskümmend ms;
- viimasena kirjeldatakse ST-segmente, tavaliselt peaks see olema keskjoonel. See segment näitab taastumisperioodi pärast südamelihase depolarisatsiooni.
Seega näeb südame kardiogrammi dešifreerimisel foto norm välja selline: Q ja S lained on alati negatiivsed, P ja T, R on positiivsed. Südame löögisagedus varieerub kuuskümmend kuni kaheksakümmend lööki minutis ja rütm on tingimata siinus. R-laine on kõrgem kui S-laine ja QRS-kompleksi laius ei ületa sada kakskümmend ms.
Kardiogrammi dešifreerimine on pikk protsess, mis sõltub paljudest näitajatest. Enne kardiogrammi dešifreerimist on vaja mõista kõiki südamelihase töö kõrvalekaldeid. Kodade virvendusarütmia iseloomustavad lihaste ebaregulaarsed kokkutõmbed, mis võivad olla üsna erinevad.
See rikkumine on tingitud asjaolust, et lööki ei määra siinusõlm, nagu see peaks juhtuma tervel inimesel, vaid teised rakud. Pulss on sel juhul 350 kuni 700. Selles seisundis ei ole vatsakesed täielikult sissetuleva verega täidetud, mis põhjustab hapnikunälga, mis mõjutab kõiki inimkeha organeid.
Selle seisundi analoog on kodade virvendus. Pulss on selles olekus alla normaalse (alla 60 löögi minutis) või normaalsele lähedane (60–90 lööki minutis) või üle määratud normi. Elektrokardiogrammil näete sagedasi ja pidevaid kodade ja harvemini - vatsakeste kokkutõmbeid (tavaliselt 200 minutis).
See on kodade laperdus, mis sageli esineb juba ägenemise faasis. Kuid samal ajal on patsiendil kergem taluda kui virvendust. Vereringehäired on sel juhul vähem väljendunud. Värisemine võib tekkida operatsiooni tagajärjel, erinevate haigustega, nagu südamepuudulikkus või kardiomüopaatia.
Inimese läbivaatuse ajal võib tuvastada laperdust kiirete rütmiliste südamelöökide ja pulsside, kaela veenide turse, suurenenud higistamise, üldise impotentsuse ja õhupuuduse tõttu. Juhtivushäire – seda tüüpi südamehäireid nimetatakse blokaadiks.
Tekkimist seostatakse sageli funktsionaalsete häiretega, kuid see võib olla tingitud ka erineva iseloomuga mürgistustest (alkoholi või ravimite võtmise taustal), aga ka mitmesugustest haigustest. Südame kardiogramm näitab mitut tüüpi häireid. Nende rikkumiste dešifreerimine on võimalik vastavalt protseduuri tulemustele.


Siinusarütmia on füsioloogiline ja patoloogiline. Füsioloogilises vormis täheldatakse hingamisteede arütmiat ja patoloogilises vormis mittehingavat vormi. Füsioloogiline vorm esineb kõige sagedamini spordiga tegelevatel noortel, kes kannatavad neuroosi, neurotsirkulatoorse düstoonia all.
Siinusarütmia korral on sellel järgmine pilt: siinusrütm on salvestatud, arütmia kaob hinge kinni hoidmisel, täheldatakse R-R intervallide kõikumisi. Patoloogiline siinusarütmia ilmneb tavaliselt eakatel inimestel uinumise või ärkamise ajal, samuti südame isheemiatõve, kardiomüopaatiaga patsientidel.
Selle vormi korral näitab kardiogramm säilinud siinusrütmi märke, mida täheldatakse isegi hinge kinnipidamise ja R-R intervallide kestuse spasmiliste muutuste ajal.
Kuidas müokardi infarkt kardiogrammil avaldub
Müokardiinfarkt on südame isheemiatõve äge seisund, mille puhul südamelihase mõnes osas puudub verevarustus. Kui see piirkond nälgib kauem kui viisteist kuni kakskümmend minutit, tekib selle nekroos, see tähendab nekroos.
See seisund põhjustab kogu südame-veresoonkonna süsteemi häireid ning on väga ohtlik ja eluohtlik. Kui on iseloomulikud sümptomid, mis rikuvad südame aktiivsust, määratakse patsiendile elektrokardiogramm.
Südame kardiogrammi dešifreerimine südameataki ajal avaldab paberil märkimisväärseid muutusi. Järgmised EKG märgid räägivad südameataki kohta:
- südame löögisageduse märkimisväärne tõus;
- ST-segmendi märgatav tõus;
- ST segmendil on üsna ühtlane plii depressioon;
- QRS-kompleksi kestuse pikenemine;
- kardiogrammil on juba ülekantud südameataki tunnused.
Sellise raske haiguse nagu müokardiinfarkt puhul võib just elektrokardiogramm esimesena ära tunda südamelihase surnud tsoonid, määrata kahjustuse asukoha ja sügavuse. Selle uuringu abil eristab arst kergesti ägedat infarkti pikendusest.
ST-segmendi tõusu tõttu märgatakse R-laine deformatsiooni, see muutub tasaseks. Siis ilmub negatiivne T. See kogu ST tõus kardiogrammil meenutab kaarekujulist kassi selga. Mõnikord võib südameataki korral kardiogrammil täheldada Q-lainet.
Elektrokardiogrammi tohib teha ainult eriarst raviasutuses või kiirabiarst patsiendi kodus. Täna saab EKG-d teha kodus, kutsudes kiirabi. Peaaegu igal kiirabiautol on spetsiaalne seade - elektrokardiograaf.
See on väike ja väga mugav, seetõttu saab patsient teatud kaebustega selle manipuleerimise läbi teha ilma meditsiiniasutust külastamata.


Patsiendi EKG andmed võivad mõnikord erineda, nii et kui teate, kuidas lugeda südame EKG-d, kuid näete samal patsiendil erinevaid tulemusi, ärge pange enneaegset diagnoosi. Täpsed tulemused nõuavad erinevate tegurite arvessevõtmist:
- Tihti on moonutuste põhjuseks tehnilised vead, näiteks kardiogrammi ebatäpne liimimine.
- Segadust võivad põhjustada rooma numbrid, mis on tava- ja tagurpidisuunas samad.
- Mõnikord tulenevad probleemid diagrammi lõikamisest ja esimese P-laine või viimase T-laine puudumisest.
- Samuti on oluline eelnev ettevalmistus protseduuriks.
- Läheduses töötavad seadmed mõjutavad vahelduvvoolu võrgus ja see väljendub hammaste kordumises.
- Algtaseme ebastabiilsust võib mõjutada patsiendi ebamugav asend või erutus seansi ajal.
- Mõnikord on elektroodide nihkumine või vale asukoht.
Seetõttu saadakse kõige täpsemad mõõtmised mitme kanaliga elektrokardiograafil. Just nende peal saate kontrollida oma teadmisi EKG dešifreerimise kohta iseseisvalt, kartmata diagnoosi tegemisel eksida (ravi võib muidugi määrata ainult arst).


Mitte igaüks ei tea, kuidas südame kardiogrammi dešifreerida. Kuid indikaatoritest hästi aru saades saate EKG-d iseseisvalt dešifreerida ja tuvastada muutusi südame normaalses toimimises.
Kõigepealt tasub määrata südame löögisageduse näitajad. Tavaliselt peaks südame rütm olema siinus, ülejäänud viitavad arütmia võimalikule arengule. Siinusrütmi või südame löögisageduse muutused viitavad tahhükardia (kiirenev) või bradükardia (aeglustumine) tekkele.
Olulised on ka ebanormaalsed hammaste ja intervallide andmed, kuna nende näitajate järgi saate ise lugeda südame kardiogrammi:
- QT-intervalli pikenemine viitab südame isheemiatõve, reumaatilise haiguse, sklerootiliste häirete tekkele. Intervalli lühenemine näitab hüperkaltseemiat.
- Muutunud Q-laine on signaal müokardi düsfunktsioonist.
- R-laine teravnemine ja kõrguse tõus näitab parema vatsakese hüpertroofiat.
- Lõhenenud ja laienenud P-laine näitab vasaku aatriumi hüpertroofiat.
- Atrioventrikulaarse blokaadi korral suureneb PQ-intervalli ja impulsside juhtivuse rikkumine.
- R-ST segmendi isoliinist kõrvalekaldumise määr diagnoosib müokardi isheemiat.
- ST segmendi tõus isoliinist kõrgemale on ägeda infarkti oht; segmendi vähenemine registreerib isheemiat.
On veel üks meetod, kuidas ise südame kardiogrammi lugeda. Selleks on vaja elektrokardiograafilist joonlauda. See aitab dešifreerida EKG-d kiirusel 25mm/s või 50mm/s. Kardiojoon koosneb osadest (skaaladest), mis määravad:
- südame löögisagedus (HR);
- QT intervall;
- millivolti;
- isoelektrilised liinid;
- intervallide ja segmentide kestus.
See lihtne ja hõlpsasti kasutatav seade on kasulik igaühele EKG iseseisvaks dešifreerimiseks.


Tänu EKG-le on võimalik diagnoosida mitmeid kõrvalekaldeid südametegevuses. Peamised neist on:
- osakondade hüpertroofia.
See probleem tekib hemodünaamiliste häirete tõttu. Vere liikumise kõrvalekalded veresoontes põhjustavad elundi kambrite ülekoormust, mille tõttu kodade või vatsakeste suurus suureneb.
Seda probleemi saab tuvastada järgmiste märkide järgi:
- Südame elektrilise telje muutus.
- Ergastusvektori suurenemine.
- R-laine amplituudi suurenemine.
- Üleminekutsooni asukoha muutmine.
Kui haigushoogusid pole, ei pruugi EKG-l ka selle tunnuseid olla. Selle haigusega ilmnevad järgmised tunnused:
- S-T segmendi asukoht isoliini all.
- Muutused T-laine kuvas.
Selle patoloogia esinemisel tekivad impulsi moodustumise häired. Seetõttu tekivad pulsi rütmihäired.
EKG-l näeb see välja selline:
- P-Q ja Q-T kaardistuses on kõikumisi.
- R-hammaste vahelise intervalli kõrvalekalded normist.
See on teatud tüüpi arütmia, mille korral südame löögisagedus suureneb. Selle märgid kardiogrammil:
- R-hammaste vahe on tavalisest väiksem.
- P-Q sektsiooni vähendatakse.
- Hammaste suund jääb normaalsesse vahemikku.
See on teist tüüpi arütmia, mille puhul südame löögisagedus väheneb. Märgid:
- R ja R vahe suureneb.
- Täheldatakse Q-T piirkonna suurenemist.
- Hammaste suund muutub veidi.
Sellisel juhul suureneb müokard lihaskihtide muutuste või elundi arengu patoloogiate tõttu sünnieelsel perioodil.
Ekstrasüstooliga moodustub südames fookus, mis on võimeline tekitama elektriimpulsi, mis häirib siinussõlme rütmi.
Seda haigust iseloomustab perikardi koti kihtide põletik.
Muude kardiogrammi abil tuvastatavate haiguste hulgas nimetavad nad koronaararterite haigust, müokardiinfarkti, müokardiiti, südamepuudulikkust jne.
Seda haigust iseloomustab perikardi koti kihtide põletik. Muude kardiogrammi abil tuvastatavate haiguste hulgas nimetavad nad koronaararterite haigust, müokardiinfarkti, müokardiiti, südamepuudulikkust jne.
Elektrokardiograafia meetod on lihtne ja valutu siseorganite töö mitteinvasiivse diagnostika meetod, mis ei tekita ebamugavust ega mõjuta otseselt keha. Kuid see on ka äärmiselt informatiivne uuring, mis on muutnud selle pikka aega populaarseks. Ainult et erinevalt ultraheliuuringutest ei kiirga kardiogramm mingeid laineid, vaid loeb ainult infot, seetõttu tuleb EKG tegeliku näitamise väljaselgitamiseks pöörduda aparaadi enda tööpõhimõtte poole. Elektrokardiograafil on andurite süsteem, mis on kinnitatud patsiendi keha teatud kohtadesse ja salvestavad sealt saadud informatsiooni. Kõik need ülitundlikud mehhanismid suudavad jäädvustada südame töö tekitatud elektriimpulsside signaale ja muuta need kõveraks, mille igal hambal on oma eriline tähendus. Tänu sellele on arstidel võimalus kiiresti ja lihtsalt tuvastada erinevaid võimalikke patoloogiaid ja kõrvalekaldeid südame ja kardiovaskulaarsüsteemi töös ning isegi teada saada, millised haigused selleni viisid. Selle protseduuri lihtsus ja juurdepääsetavus võimaldab seda teha üsna sageli ennetava diagnoosina ning ka kõige esimese ja kiire läbivaatusena, mis tehakse südamehaiguse kahtluse korral.
Vaatamata sellele, et seda uurimismeetodit on südame-veresoonkonna haiguste diagnoosimiseks kasutatud juba aastaid, on see patsientidele kättesaadavuse ja tõhususe tõttu endiselt aktuaalne. Uuringu käigus saadud tulemused peegeldavad täpselt inimese müokardi sees toimuvat protsessi.
Mida näitab südame kardiogramm?
Kardiogramm kajastab südamerütmi ja selle töö käigus tekkivaid impulsse ning fikseerib ka pulsi, juhtivuse ja aja, mis kulub kehal verega täitumiseks. Kõik see võimaldab koostada üsna täieliku kliinilise pildi müokardi elektrilisest aktiivsusest ja südame üldisest seisundist. Kogu anduritelt edastatav teave salvestatakse lindile ja võrreldakse tulemustega, mis peaksid olema inimese jaoks normaalsed. Patoloogiate olemasolul kajastuvad need tingimata kardiogrammil kõvera põhihammaste kõrvalekallete kujul. Milliste hammastega need on ja kui täpselt need normist erinevad, saab arst teha järelduse patsiendi diagnoosi kohta, kuna iga patoloogiat iseloomustab teatud kõrvalekallete komplekt.
Seega võimaldab elektrokardiogramm määrata südame vatsakeste täitumise kiirust, tuvastada südamelihase probleeme ning märgata südame rütmihäireid ja selle kontraktsioonide sagedust. Meetod võimaldab teada saada lihaskoe seisundit tänu sellele, et vigastatud müokard edastab impulsse teisiti kui terved lihased. Need muutused suudavad tuvastada väga tundlikke andureid patsiendi nahal.
Sageli saab arst lisaks patoloogia esinemisele määrata kahjustuse tüübi ja selle asukoha südamel. Kvalifitseeritud kardioloog suudab tuvastada kõrvalekaldeid normist kardiogrammi hammaste kaldenurkade järgi, segamata neid normi variantidega, ja panna diagnoosi.
Varasemate elektrokardiograafiliste uuringute tulemuste võtmine kardioloogi vastuvõtule ei oleks üleliigne, et arst saaks kindlaks teha südame ja kardiovaskulaarsüsteemi seisundi dünaamika, samuti jälgida rütmi muutusi, arvutada, kas südame löögisagedus on tõusnud ja kas on ilmnenud mingeid patoloogiaid. Kõik see aitab õigeaegselt diagnoosida selliste haiguste teket, mis võivad põhjustada selliseid haigusi nagu müokardiinfarkt, ja aitab õigeaegselt ravi alustada.
Kardiovaskulaarsüsteemi haigused, mida saab määrata EKG abil
- Arütmia. Arütmiat iseloomustab impulsi moodustumise ja selle kulgemise rikkumine läbi lihaskihi. Samal ajal täheldatakse sageli rütmihäireid, rütmi muutumisel suurenevad ajaintervallid R - R vahel ning märgatavad on väikesed P - Q ja Q - T kõikumised;
- Stenokardia. See haigus põhjustab valu südames. selle patoloogia kardiogramm näitab T-laine amplituudi muutust ja S-T segmendi depressiooni, mida võib näha kõvera teatud osades;
- Tahhükardia. Selle patoloogiaga suureneb oluliselt südamelihase kontraktsioonid. EKG-s määratakse tahhükardia segmentide vaheliste intervallide vähenemise, rütmi suurenemise, samuti RS-T osa nihkega väikese vahemaa võrra;
- Bradükardia. Seda haigust iseloomustab müokardi kontraktsioonide sageduse vähenemine. Sellise patoloogiaga EKG pilt erineb normist ainult rütmi vähenemise, segmentide vahelise intervalli suurenemise ja hammaste amplituudi väikese muutuse poolest;
- Südame hüpertroofia. Selle patoloogia määrab vatsakeste või kodade ülekoormus ja see avaldub kardiogrammil R-laine suurenenud amplituudi, kudede juhtivuse halvenemise, samuti ajavahemike pikenemisena müokardi piirkonna suurenemise ja muutusena. südame enda elektrilises asendis;
- Aneurüsm. Aneurüsm avaldub QS laine leidmisel kõrge R kohas ja kõrgenenud RS-T segmendi Q kohas;
- Ekstrasüstool. Selle haigusega ilmneb rütmihäire, EKG-l on suur paus pärast ekstrasüstole, QRS-i deformatsioon, muutunud ekstrasüstolid ja P (e) laine puudumine;
- Kopsuemboolia. Sellist patoloogiat iseloomustab lihaskoe hapnikuvaegus, kopsuvereringe veresoonte hüpertensioon ja parema südame suurenemine, parema vatsakese ülekoormus ja supraventrikulaarsed tahhüarütmiad;
- Müokardiinfarkt. Südameinfarkti saab tuvastada R-laine puudumise, S-T segmendi tõusu ja negatiivse T-laine järgi.Ägeda staadiumi ajal elektrokardiograafial asub S-T segment isoliini kohal ja T-laine ei eristu. Subakuutset staadiumi iseloomustab S-T piirkonna laskumine ja negatiivse T ilmumine. Infarkti armistumise staadiumis näitab EKG, et S-T segment on isoelektriline, T on negatiivne ja Q-laine on selgelt nähtav.
Haigused, mida on EKG abil raske diagnoosida
Enamikul juhtudel ei võimalda EKG diagnoosida selliseid haigusi nagu pahaloomulised ja healoomulised kasvajad südame piirkonnas, defektsed vaskulaarsed seisundid ja kaasasündinud südamerikked, samuti vere dünaamika häired. Samas mõjutavad enamikul juhtudel oma asukohast tulenevalt südame eri osades esinevad kasvajad lihase talitlust ja põhjustavad häireid intrakardiaalses dünaamikas, mida EKG-ga diagnoositakse kui elundi klapi defekte. Seetõttu, kui kardioloog tuvastab diagnoosimise käigus selliseid häireid nagu südame hüpertroofia, ebaühtlane või ebaregulaarne rütm, samuti südamepuudulikkus, võib ta pärast EKG-d lisaks määrata ehhokardiograafia, mis aitab kindlaks teha, kas südames on kasvajaid. süda või patsiendil on mõni muu haigus.
EKG probleem seisneb selles, et mõnede haiguste algstaadiumid, samuti teatud tüüpi patoloogiad on kardiogrammil halvasti nähtavad. See on tingitud asjaolust, et protseduuri aeg ei ole piisav täieliku läbivaatuse tegemiseks ja patsiendi südame uurimiseks erinevates olukordades. Selle elektrokardiograafial põhineva probleemi lahenduseks on diagnostiline meetod, mille puhul patsient peab käima südame tervist mõõtva aparaadiga ööpäeva või kauemgi.
Kaasasündinud südamerikked hõlmavad tervet rühma haigusi, mis põhjustavad müokardi töös patoloogiaid. Kuid ehhokardiograafia käigus tuvastatakse sellised südamedefektid tavaliselt spetsiifiliste sündroomide, näiteks hüpoksia või südamepuudulikkuse tunnustena, mille tõttu on haiguse algpõhjust raske tuvastada.
Samuti on EKG abil diagnoosimisel suureks raskuseks asjaolu, et mõnel patoloogial on sarnased häired ja kõrvalekalded, mida märgib kardiogramm. Sel juhul on vaja konsulteerida kogenud kardioloogiga, kes saab saadud tulemuste põhjal panna täpsema diagnoosi või suunab ta täiendavale uuringule.
Elektrokardiograafia teine probleem on see, et enamikul juhtudel toimub protseduur patsiendi puhkeolekus, samas kui tavaelus on füüsilise aktiivsuse ja psühho-emotsionaalse erutuse puudumine enamiku inimeste jaoks absoluutselt ebatüüpiline. Seega saadakse mõnel juhul ilma lisapingeta EKG-ga ebatäpne kliiniline pilt, mis võib mõjutada diagnoosi lõplikke tulemusi, kuna enamikul juhtudel ei ilmne sümptomid ja patoloogiad rahulikus olekus. Seetõttu võib uuringu maksimaalse efektiivsuse huvides elektrokardiograafia protseduur läbi viia väikese patsiendi koormusega või vahetult pärast seda. See annab täpsemat teavet südame seisundi ja võimalike patoloogiate olemasolu kohta.
Müokardiinfarkti määratlus kardiogrammi abil
Müokardiinfarkt jaguneb mitmeks etapiks. Esimene on äge periood, mil osa lihaskoest sureb, samas kui ergutusvektor kaob kardiogrammil haiguse selles staadiumis nendes südameosades, kus tekkis müokardi kahjustus. Ka EKG-s selgub, et R-lainet pole ja ilmub Q, mis tavaliselt ei tohiks juhtmetes olla. Samal ajal muutub ka S-T piirkonna asukoht ja diagnoositakse T-laine ilmnemine.Pärast ägedat staadiumi algab alaäge periood, mil T- ja R-hambad hakkavad järk-järgult normaliseeruma.Armistumisel staadiumis kohaneb süda järk-järgult koekahjustusega ja jätkab oma tööd, kardiogrammil on infarktijärgselt jäänud arm selgelt näha.
Isheemia määramine EKG abil
Südame isheemiatõbe iseloomustab südamelihase ja teiste südamekudede verevarustuse vähenemine, mille tagajärjeks on hapnikupuudus ning lihaste järkjärguline kahjustus ja atroofia. Liiga pikk hapnikuvaegus, mis on sageli iseloomulik isheemia kaugelearenenud staadiumile, võib hiljem põhjustada müokardiinfarkti.
EKG ei ole parim meetod isheemia tuvastamiseks, kuna see protseduur viiakse läbi puhkeolekus, mille puhul on kahjustatud piirkonna asukohta üsna raske diagnoosida. Samuti on südamel teatud piirkonnad, mis ei ole elektrokardiograafiaga uurimiseks kättesaadavad ja mida ei testita, mistõttu patoloogilise protsessi ilmnemisel ei ole see EKG-s märgatav või saadud andmeid võidakse hiljem tõlgendada. arst valesti.
EKG-l avaldub südame isheemiatõbi ennekõike T-laine amplituudi ja kuju häiretena, mis on tingitud impulsi juhtivuse vähenemisest.
Mida võib elektrokardiogramm öelda?
Elektrokardiogramm (EKG) on südamelihase rakkude elektrilise aktiivsuse registreerimine puhkeolekus. Professionaalne EKG analüüs võimaldab hinnata südame funktsionaalset seisundit ja tuvastada enamikku südamepatoloogiaid. Kuid see uuring ei näita mõnda neist. Sellistel juhtudel on ette nähtud täiendavad uuringud. Niisiis saab stressitesti taustal kardiogrammi tegemisel tuvastada latentse patoloogia. Holteri monitooring on veelgi informatiivsem - ööpäevaringse kardiogrammi võtmine, samuti ehhokardiograafia.
Millal tellitakse EKG?
Kardioloog väljastab saatekirja, kui patsiendil on järgmised esmased kaebused:
- valu südames, seljas, rinnus, kõhus, kaelas;
- jalgade turse;
- hingeldus;
- minestamine;
- katkestused südame töös.
Selliste diagnoositud haiguste korral peetakse kardiogrammi regulaarset eemaldamist kohustuslikuks:
- eelnev südameatakk või insult;
- hüpertensioon;
- diabeet;
- reuma.
EKG tehakse tõrgeteta operatsioonide ettevalmistamisel, raseduse jälgimisel, pilootide, juhtide ja meremeeste tervisekontrolli käigus. Kardiogrammi tulemust nõutakse sageli sanatoorse ravi vautšeri taotlemisel ja aktiivse sporditegevuse lubade väljastamisel. Ennetuslikel eesmärkidel on ka kaebuste puudumisel soovitatav igal aastal EKG teha kõigil, eriti üle 40-aastastel. Sageli aitab see diagnoosida asümptomaatiline südamehaigus.
Süda töötab väsimatult kogu elu. Hoolitse selle imelise organi eest, ootamata tema kaebusi!
Mida näitab EKG
Visuaalselt näitab kardiogramm hammaste ja taande kombinatsiooni. Hambaid tähistatakse järjestikku tähtedega P, Q, R, S, T. Analüüsides nende hammaste kõrgust, laiust, sügavust ja nendevaheliste intervallide kestust, saab kardioloog aimu erinevate hammaste osade seisundist. südamelihas. Niisiis, esimene P-laine sisaldab teavet kodade töö kohta. Järgmised 3 hammast tähistavad vatsakeste ergastusprotsessi. Pärast T-lainet on südame lõõgastumise periood.
Kardiogramm võimaldab teil määrata:
- südame löögisagedus (HR);
- südamerütm;
- erinevat tüüpi arütmiad;
- erinevat tüüpi juhtivusplokid;
- müokardiinfarkt;
- isheemilised ja kardiodüstroofsed muutused;
- Wolf-Parkinson-White sündroom (WPW);
- ventrikulaarne hüpertroofia;
- südame elektrilise telje asend (EOS).
EKG parameetrite diagnostiline väärtus
Täiskasvanud inimese süda tõmbub tavaliselt kokku 60–90 korda minutis. Väiksema väärtuse korral määratakse bradükardia ja suurema väärtuse korral tahhükardia, mis ei pruugi olla patoloogia. Seega on märkimisväärne bradükardia iseloomulik treenitud sportlastele, eriti jooksjatele ja suusatajatele, ning mööduv tahhükardia on vaimsete kogemuste korral üsna tavaline.
Südamelöögid
Normaalset südamerütmi nimetatakse regulaarseks siinuseks, see tähendab, et see tekib südame siinussõlmes. Mitte-sinuse teke on patoloogiline ja ebakorrapärasus viitab ühele arütmia tüübist.
EKG ajal palutakse patsiendil hinge kinni hoida, et tuvastada võimalik patoloogiline mitterespiratoorne arütmia. Tõsine probleem on kodade virvendus (kodade virvendus). Sellega ei teki südameimpulsse mitte siinussõlmes, vaid kodade rakkudes. Selle tulemusena tõmbuvad kodad ja vatsakesed juhuslikult kokku. See aitab kaasa tromboosi tekkele ja tekitab reaalse südameataki ja insuldi ohu. Nende vältimiseks on ette nähtud eluaegne antiarütmiline ja antitrombootiline ravi.
Kodade virvendusarütmia on vanemas eas üsna levinud haigus. See võib olla asümptomaatiline, kuid kujutab endast tõsist ohtu tervisele ja elule. Järgi oma südant!
Arütmia hõlmab ka ekstrasüstooli. Ekstrasüstool on südamelihase ebanormaalne kokkutõmbumine liigse elektriimpulsi mõjul, mis ei pärine siinussõlmest. On kodade, vatsakeste ja atrioventrikulaarsed ekstrasüstolid. Mis tüüpi ekstrasüstolid nõuavad sekkumist? Ühekordsed funktsionaalsed ekstrasüstolid (tavaliselt kodade) tekivad sageli terve südamega stressi või liigse füüsilise koormuse taustal. Potentsiaalselt ohtlikud on rühma- ja sagedased ventrikulaarsed ekstrasüstolid.
blokaadid
Atrioventrikulaarne (A-V) blokaad on elektriliste impulsside juhtivuse rikkumine kodadest vatsakestesse. Selle tulemusena tõmbuvad nad sünkroonist välja. A-V blokaad nõuab tavaliselt ravi ja rasketel juhtudel südamestimulaatorit.
Juhtivuse halvenemist müokardi sees nimetatakse kimbu harude blokeerimiseks. See võib paikneda vasakul või paremal jalal või mõlemal koos ja olla osaline või täielik. Selle patoloogiaga on näidustatud konservatiivne ravi.
Sinoatriaalne blokaad on juhtivuse defekt siinussõlmest müokardini. Seda tüüpi blokaad esineb teiste südamehaiguste või ravimite üleannustamise korral. Nõuab konservatiivset ravi.
müokardiinfarkt
Mõnikord avastatakse EKG-s müokardiinfarkt - südamelihase lõigu nekroos selle vereringe katkemise tõttu. Põhjuseks võivad olla suured aterosklerootilised naastud või terav vasospasm. Infarkti tüüpi eristatakse kahjustuse astme järgi - väike-fokaalne (mitte Q-infarkt) ja ulatuslik (transmuraalne, Q-infarkt) tüübid, samuti lokaliseerimine. Südameinfarkti tunnuste tuvastamine viitab patsiendi kiirele hospitaliseerimisele.
Armide tuvastamine kardiogrammil viitab möödunud müokardiinfarktile, mis võib olla valutu ja patsiendile märkamatu.
Isheemilised ja düstroofsed muutused
Südame isheemiat nimetatakse selle erinevate osade hapnikunälgimiseks ebapiisava verevarustuse tõttu. Sellise patoloogia tuvastamine nõuab isheemiliste ravimite määramist.
Düstroofiline viitab ainevahetushäiretele müokardis, mis ei ole seotud vereringehäiretega.
Wolff-Parkinson-White'i sündroom
See on kaasasündinud haigus, mis seisneb ebanormaalsetes juhtivusradades müokardis. Kui see patoloogia põhjustab arütmilisi rünnakuid, on vajalik ravi ja rasketel juhtudel kirurgiline sekkumine.
Vatsakeste hüpertroofia - seina suuruse suurenemine või paksenemine. Kõige sagedamini on hüpertroofia südamedefektide, hüpertensiooni ja kopsuhaiguste tagajärg. Ka EOS-i asendil pole iseseisvat diagnostilist väärtust. Eelkõige hüpertensiooniga määratakse horisontaalne asend või kõrvalekalle vasakule. Samuti on oluline koostis. Õhukeste inimeste puhul on EOS-i asend reeglina vertikaalne.
EKG omadused lastel
Alla üheaastastel lastel peetakse normaalseks tahhükardiat kuni 140 lööki minutis, südame löögisageduse kõikumisi EKG tegemisel, His-kimbu parema jala mittetäielikku blokaadi, vertikaalset EOS-i. 6-aastaselt on vastuvõetav pulss kuni 128 lööki minutis. Hingamisteede arütmia on tüüpiline vanuses 6–15 aastat.
Mida näitab elektrokardiograafia (EKG)?
Müokardiinfarkti, stenokardia, ateroskleroosi, müokardiopaatia, reumaatilise südamehaiguse, erineva päritoluga rütmihäired, hüpertensioon – kõik need südamehaigused esinevad üle neljakümneaastastel inimestel.
Südamehaigused tekivad teatud pärilike tegurite, kroonilise (emotsionaalse või füüsilise) ülepinge, füüsilise trauma, stressi või neuroosi negatiivse mõju tõttu inimkehale.
Lugesin hiljuti artiklit, mis räägib Monasti teest südamehaiguste raviks. Selle tee abil saate IGAVESTI kodus ravida arütmiat, südamepuudulikkust, ateroskleroosi, südame isheemiatõbe, müokardiinfarkti ja paljusid teisi südame- ja veresoonkonnahaigusi.
Ma polnud harjunud mingit teavet usaldama, kuid otsustasin kontrollida ja tellisin koti. Märkasin muutusi nädalaga: enne mind piinanud pidev valu ja kipitus südames taandusid ning 2 nädala pärast kadusid täielikult. Proovige ja sina ja kui kedagi huvitab, siis allpool on link artiklile.
Samuti võivad teatud kardiovaskulaarse patoloogia arengu sagedased põhjused olla: ebatervislik eluviis, kehv toitumine, halvad harjumused, une- ja ärkvelolekuhäired.
Kuid täna tahaksime sellest rääkida. Tänases väljaandes teeme ettepaneku pöörata tähelepanu elektrokardiograafia (EKG) protseduurile, mille abil saavad arstid need patoloogiad õigeaegselt tuvastada.
Mis on see diagnostikatehnika? Mida näitab kardiogramm arstidele? Kui informatiivne ja ohutu on kõnealune protseduur?
Võib-olla on banaalse kardiogrammi (EKG) asemel parem teha südame ultraheliuuring (ultraheli)? Selgitame välja.
Milliseid kõrvalekaldeid keha töös saab parandada?
Kõigepealt tuleb märkida, et elektrokardiograafia (EKG) protseduuri peetakse teenitult peamiseks diagnostiliseks meetodiks südame (kogu kardiovaskulaarsüsteemi) patoloogiate õigeaegseks tuvastamiseks. Protseduuri kasutatakse laialdaselt kaasaegses kardioloogiapraktikas.
Inimese südame lihasstruktuur toimib nn südamestimulaatori pideva kontrolli all, mis pärineb südamest endast. Samal ajal genereerib tema enda südamestimulaator elektrilisi impulsse, mis edastatakse südame juhtivussüsteemi kaudu selle erinevatesse osakondadesse.
Südame lihaste struktuur
Kardiogrammi (EKG) mis tahes versioonis salvestatakse ja salvestatakse just need elektriimpulsid, mis võimaldavad hinnata elundi toimimist.
Teisisõnu võime öelda, et EKG lööb ja salvestab südamelihase omapärase keele.
Vastavalt kardiogrammi konkreetsete hammaste kõrvalekalletele (tuletagem meelde, need on P-, Q-, R-, S- ja T-hambad) saavad arstid hinnata, milline patoloogia on patsiendi ebameeldivate sümptomite aluseks.
Südame-veresoonkonna haiguste raviks soovitab Elena Malõševa uut meetodit, mis põhineb Monastic teel.
See sisaldab 8 kasulikku ravimtaime, mis on äärmiselt tõhusad arütmia, südamepuudulikkuse, ateroskleroosi, koronaararterite haiguse, müokardiinfarkti ja paljude teiste haiguste ravis ja ennetamisel. Sel juhul kasutatakse ainult looduslikke koostisosi, ei mingeid kemikaale ja hormoone!
Erinevate EKG võimaluste abil saavad arstid ära tunda järgmised südamehaigused:
Südamelihase erinevate osade hüpertroofia.
Probleem võib tekkida veresoonte voodi hemodünaamika rikkumiste korral, mis kutsub esile erinevate südameosakondade ülekoormuse. Isegi klassikaline EKG võimaldab teil fikseerida mitmeid südame hüpertroofia põhimärke.
Need võivad olla: impulsside käitumise suurenemise tunnused, erinevate hammaste amplituudi muutused, subendokardi südamesektsioonide isheemia tunnused, südame elektrilise telje kõrvalekalded.
Stenokardia, südame isheemiatõbi.
Olles uurinud Elena Malysheva meetodeid SÜDAMEHAIGUSTE ravis, samuti VEONETE taastamist ja puhastamist, otsustasime sellele teie tähelepanu juhtida.
Tuletame meelde, et see haigus põhjustab inimesele palju probleeme, kuna see väljendub stenokardia rünnakutes, mis võivad kesta tähtsusetutest sekunditest kuni poole tunnini.
Selle haiguse märke EKG-l saab registreerida: muutustena QRS-kompleksides, S-T segmendi depressiooni seisundina, T-laine muutustena.
Erinevat tüüpi arütmiad.
Sellised südamelihase patoloogiad on uskumatult mitmekesised, neid iseloomustavad arvukad muutused südame kontraktsioonide rütmis. Elektrokardiograafias ilmnevad sellised häired: R-R intervallide muutuste sagedus, P-Q ja Q-T indikaatorite kõikumised.
Lisaks on elektrokardiograafia abil sageli võimalik fikseerida: südame aneurüsmi esinemise tunnused, ekstrasüstoli teke, põletikulise protsessi esinemine müokardis (müokardiit, endokardiit), ägedate seisundite teke. müokardiinfarkti või südamepuudulikkuse korral.
Kas erinevate EKG meetodite tulemused erinevad?
Kellelegi pole saladus, et elektrokardiograafiat erinevates olukordades saab läbi viia erineval viisil või pigem saavad arstid kasutada erinevaid EKG-uuringute meetodeid.
On üsna selge, et elektrokardiograafilise uuringu erinevate variantide andmed võivad mõnevõrra erineda.
Kõige tavalisemad elektrokardiograafilised uuringud on järgmised:
Intraösofageaalne elektrokardiograafia protseduur.
Tehnika seisneb aktiivse elektroodi asetamises söögitoru luumenisse.
See protseduur võimaldab täpsemalt hinnata kodade elektrilist aktiivsust ja ka atrioventrikulaarse sõlme toimimist.
See tehnika on kõige väärtuslikum teatud südameblokkide fikseerimisel.
Vektorkardiograafia protseduur. See meetod võimaldab teil registreerida muutusi südamelihase töö elektrivektoris.
Teavet saab esitada kolmemõõtmeliste kujundite spetsiaalse projektsioonina ülesannete tasandil.
Elektrokardiograafilised testid koormusega.
Seda protseduuri võib nimetada ka veloergomeetriaks. Kõige otstarbekam on selline uuring läbi viia südame isheemiatõve avastamiseks.
See on tingitud asjaolust, et stenokardiahood tekivad tavaliselt täpselt patsiendi füüsilise stressi hetkel ja puhkeolekus võib kardiogramm jääda normi piiridesse.
Holteri jälgimise protseduur.
Seda protseduuri nimetatakse tavaliselt 24-tunniseks Holteri elektrokardiograafia jälgimiseks.
Tehnika olemus seisneb selles, et inimkehale kinnitatud andurid salvestavad südamelihase jõudlust päeva jooksul või isegi rohkem.
Kõige soovitavam on selline protseduur läbi viia, kui südamehaiguse ebameeldivad sümptomid on mööduvad.
Milliseid haigusi saab uuringu käigus diagnoosida?
Tuleb öelda, et erinevat tüüpi südame elektrokardiograafiat saab kasutada mitte ainult esmase diagnoosina, mis võimaldab fikseerida südamehaiguse algstaadiumid.
Sageli saab juba olemasoleva südamepatoloogia jälgimiseks ja kontrollimiseks läbi viia erinevat tüüpi elektrokardiograafilisi uuringuid.
Seega võib selliseid uuringuid määrata järgmiste patoloogiatega patsientidele:
- patsiendid, kellel on eelnev müokardiinfarkt;
- inimesed, kes kannatavad erinevate südameisheemia vormide all;
- südamelihase nakkushaigustega patsiendid - perikardiit, endokardiit;
- kardioskleroosiga patsiendid;
- hüpertensiooni või hüpotensiooniga inimesed;
- vegetovaskulaarse düstooniaga patsiendid jne.
Ja loomulikult võimaldab see südameuuring sageli vastata küsimustele - miks patsientidel tekib see või teine ebameeldiv sümptomatoloogia - õhupuudus, valu rinnus, südame rütmihäired.
Andmed, mis viitavad täiendavate testide vajadusele
Kahjuks tuleb mõista, et elektrokardiogrammi ei saa pidada ainsaks tõeseks kriteeriumiks ühe või teise kardioloogilise diagnoosi seadmisel.
Tõeliselt õige diagnoosi kindlakstegemiseks kasutavad arstid alati mitmeid diagnostilisi kriteeriume: nad peavad läbi viima patsiendi visuaalse uurimise, palpatsiooni, auskultatsiooni, löökpillide, anamneesi kogumise ja elektrokardiograafia.
Eeldusel, et kardiograafia andmeid kinnitavad patsiendi spetsiifilised (väidetavale patoloogiale vastavad) sümptomid, tehakse uuringu käigus saadud andmete põhjal diagnoos piisavalt kiiresti.
Kuid kui kardioloog täheldab patsiendi kaebuste ja elektrokardiograafia näitajate vahel mõningast lahknevust, võib patsiendile määrata täiendavaid uuringuid.
Täiendavad uuringud (ultraheli, ehhokardiograafia, MRI, CT või muud) võivad olla vajalikud ka siis, kui elektrokardiogramm jääb normaalseks ja patsient kaebab ebaselge või kahtlase päritoluga probleemi intensiivsete ilmingute üle.
Ultraheli ja elektrokardiogramm: tulemuste erinevused
Südamelihase uurimise tehnikat ultraheli (ultraheli) abil on kardioloogias pikka aega kasutatud. Südamelihase ultraheli diagnostika, erinevalt elektrokardiograafilisest uuringust, võimaldab teil märgata mitte ainult mõningaid kõrvalekaldeid elundi töös.
Südamelihase ultraheli peetakse informatiivseks, mitteinvasiivseks ja täiesti ohutuks protseduuriks, mis võimaldab hinnata südamelihase struktuuri, suurust, deformatsioone ja muid omadusi.
Sel juhul võib südamelihase ultraheli määrata järgmistel juhtudel:
- kui patsiendil on ebaselged sümptomid - valu rinnus, õhupuudus, väsimus;
- perioodiliste vererõhu hüpetega;
- kardiogrammil fikseerimata kardioloogilise haiguse tunnuste esinemisel;
- Ultraheli on ette nähtud ka patsientidele pärast müokardiinfarkti, et hinnata lihasstruktuuride kahjustusi, jälgida patoloogia kulgu.
Ultraheli läbiviimisel saavad arstid võimaluse määrata südamelihase morfoloogiat, hinnata kogu organi suurust, märgata südameõõnsuste mahtu, mõista, milline on seinte paksus, mis seisus on südameklapid.
Ultraheli võimaldab märgata ka elundite aneurüsmide esinemist, verehüübeid südames, hinnata kudede armide jms suurust kudedel.
Võib öelda, et ultraheli on mõnel juhul informatiivsem kui elektrokardiogramm.
Kokkuvõttes märgime, et mõlemad vaadeldud uurimismeetodid on kaasaegses kardioloogiapraktikas vajalikud. Õigem on otsustada, millist uuringut on parem valida koos kvalifitseeritud kardioloogiga.
Vastasel juhul võib diagnostilise protseduuri kasutamine olla sobimatu!
Kuidas kontrollida südant? Südame EKG: dekodeerimine. Mida näitab südame EKG?
Elektrokardiograafia (EKG) on meetod, mille abil uuritakse südame-veresoonkonna lihaseid südame poolt väljastatud elektriliste südameimpulsside indikaatorite salvestamise ja impulsi fikseerimise tulemusena. Saadud näitajad salvestatakse paberile kõvera kujul, mida nimetatakse kardiogrammiks, ja aparaati, millega seda tehakse, nimetatakse elektrokardiograafiks.
Valu, nõrkuse või südame rütmihäirete korral on vajalik elektrokardiogramm. Põhimeetodina kasutatakse efektiivselt EKG-d, vajadusel plaanilist südametöö uurimist. Selle abil saate määrata intrakardiaalse juhtivuse astme ja isegi diagnoosida südameinfarkti. Lisaks aitab just elektrokardiogramm algstaadiumis diagnoosida vaimuhaigusi ja närvihäireid.
Tähelepanuväärne on, et elektrokardiograafia tegemiseks ei pea patsient tulema eriväljaõppega, sest protseduuri saab teha nii istuvas asendis kui ka lamades. Kuna patsiendi rinnale on kinnitatud spetsiaalsed elektroodid, siis kui on vaja teha lapse südame EKG, on nõutav, et üks vanematest oleks kogu protseduuri vältel alati läheduses. Uuringu keskmine maksumus ei ületa 1000 rubla.
Läbivaatuse vajadus
Kui tunnete muret ebamugavustunde pärast rinnus, lõualuus, õlgades ja abaluude vahelises piirkonnas, peaksite viivitamatult läbima EKG. Südame seisundi kontrollimine ei ole üleliigne isegi siis, kui:
põete kardiovaskulaarsüsteemi haigusi;
Oled kohe minemas sanatooriumi;
Avage oma keha iga päev füüsilise tegevusega;
Mis tahes operatsiooni ettevalmistamisel;
Teie vanus on ületanud 40 eluaastat – sel juhul on vaja südant kontrollida vähemalt kord aastas ka kaebuste puudumisel;
Raseduse ajal - vähemalt 2 korda;
Arstliku komisjoni läbimisel - töölevõtmiseks;
Teie peres oli südameprobleemidega veresugulasi.
Tähelepanuväärne on, et täpsemate tulemuste saamiseks saab südame EKG-d teha mitte ainult puhkeolekus, vaid ka aktiivse eluviisiga. Sel juhul salvestatakse teie sooritus perioodil ühest päevast nädalani spetsiaalsele kandjale - "Holteri jälgimine", kui seda õla peal või vööl kanda. Selle aparaadi abil jälgitakse kõiki igapäevaseid muutusi patsiendi seisundis, mis on päeva ja öö jooksul allutatud erinevatele pingetele ja koormustele, mida tavauuringus fikseerida ei saa.
Kuidas valmistuda EKG-ks?
Hoolimata asjaolust, et selle uuringu ajal pole patsiendi erilist ettevalmistust vaja, peavad mehed täpsemate näitajate saamiseks rindkere raseerima ja tüdrukud eemaldama metallist ehted, sokid, sukad, sukkpüksid.
Pange tähele, et arst määrib nahka spetsiaalse vedelikuga, mille peale kinnitatakse elektroodid, millest suurem osa paikneb rinnal, randmetel ja pahkluudel ning südame küljel. EKG fikseerib mitte ainult südame kõikumised, vaid ka pulsi, seetõttu on kõige täpsemate tulemuste saamiseks oluline, et keha oleks protseduuri ajal puhkeasendis.
Enne kliinikusse minekut valige riided nii, et arsti nõudmisel saate hõlpsalt eemaldada mitte ainult ülerõivaid, vaid ka paljaid jalgu.
Südame EKG - laste norm
Laste EKG normaalsed näitajad erinevad oluliselt täiskasvanute normidest, lisaks on neil mitmeid spetsiifilisi tunnuseid, mis on iga vanuseperioodi jaoks ainulaadsed. Kõige selgemad erinevused on vastsündinud lastel. 12 aasta pärast läheneb lapse normaalne EKG täiskasvanu omale.
Lastele on iseloomulikud tugevad südame kokkutõmbed, mis vähenevad lapse kasvades. Lastel on ka südame löögisageduse näitajate väljendunud ebastabiilsus, iga järgneva uuringu tulemustes on vastuvõetavad kõikumised kuni 20%.
Järeldus EKG uuringu tulemuse kohta
Kardioloogia valdkonna spetsialist peaks tegema järelduse uuringu tulemuste kohta. Saadud tulemuste uurimine on keeruline ja vaevarikas protsess, mis nõuab mitte ainult eriteadmiste olemasolu, vaid ka nende korduvat rakendamist praktikas. Kõrgelt kvalifitseeritud arst peaks teadma mitte ainult põhilisi füsioloogilisi protsesse, mis sageli esinevad südames, vaid ka tavalise kardiogrammi variante. Lisaks määrab ta kõikvõimalikud muutused südame töös.
Kindlasti tuleb arvestada erinevate patsiendi poolt võetavate ravimite ja muude väliste tegurite mõjuga hammaste tekkele ja intervallidele südame EKG-le. Dekrüpteerimine hõlmab mitut järjestikust etappi. Algstaadiumis hinnatakse patsiendi vanust ja sugu, kuna igal vanuserühmal on oma diagnostilised tunnused.
Pärast seda tehakse kindlaks, kuidas kardiogrammil saadud hambad vastavad normaalväärtustele. Selleks hinnatakse löökide rütmi ja südame asendit rinnus ning võrreldakse saadud tulemusi sama patsiendi varasemate uuringute käigus saadud näidustustega, selgitatakse välja näitajate dünaamilised muutused.
Varustuse kontroll
Pärast südame-EKG-d tuleks tulemuste dešifreerimist alustada salvestustehnika uurimisega võimalike kõrvalekallete osas normist.
Standardkontroll sisaldab:
- EKG esimene pilt peaks olema umbes 10 mm.
- Häirete uurimine.
- Paberi liikumise kiiruse määramine - enamasti märgitakse see koos uuringu tulemusega lehe servadele.
EKG tõlgendamine - lainekuju analüüs
Repolarisatsiooni kulg on periood, mille jooksul rakumembraan naaseb erutusest üle saanud normaalsesse olekusse. Impulsi liikumisel läbi südame toimub membraani struktuuris lühiajaline molekulaarsel tasemel muutus, mille tulemusena läbivad ioonid seda takistamatult. Repolarisatsiooni käigus naasevad ioonid membraani laengu taastamiseks vastupidises suunas, misjärel on rakk valmis edasiseks elektriliseks aktiivsuseks.
- P - näitab kodade funktsiooni.
- QRS - näitab ventrikulaarset süstooli.
- ST-segment ja T-laine - peegeldavad ventrikulaarse müokardi repolarisatsiooni protsesse.
Normaalsed EKG tulemused
Kui EKG-s on südame rütmid õiged, on siinusõlm, mille standardnäitajad täiskasvanu jaoks on 60–100 lööki minutis, normaalses olekus. Südame löögisagedust, nn R-R intervalli, saab määrata, mõõtes saadud kardiogrammil külgnevate R-lainete vahelist kaugust.
Lisaks määrab arst, millises suunas on suunatud südame elektritelg, mis näitab tekkinud elektromotoorjõu vektori asukohta (nurk alfa, mõõdetuna kraadides). Normaaltelg vastab alfanurga väärtusele ja jääb vahemikku 40–70 kraadi.
Südame rikkumine
Südame rütmihäire (arütmia) diagnoositakse, kui süda tõmbub kokku kiiremini kui 100 lööki minutis või ei jõua 60-ni. EKG näitab selliseid südame talitlushäireid, kui:
- mitte-siinusrütm.
- Siinussõlme automatismi rikkumine.
Südame juhtivuse ja rütmihäirete põhjal võib EKG vastavalt leitud kõrvalekalletele jagada kolme põhikategooriasse:
- blokaadid;
- ventrikulaarne asüstool;
- vatsakeste eelergastuse sündroomid.
Siiski tuleb meeles pidada, et ka nende häirete esinemisel võivad haigusnähud olla äärmiselt mitmekesised, mistõttu on neid tavapärase kardiogrammi käigus raske avastada.
Südame hüpertroofia
Müokardi hüpertroofia on keha reaktsioon, mis püüab kohaneda keha suurenenud stressiga. Kõige sagedamini ilmneb see südame massi märkimisväärse suurenemise ja selle seinte paksuse tagajärjel. Kõik selle haiguse muutused on tingitud südamekambri suurenenud elektrilisest aktiivsusest, mis aeglustab elektrisignaali levikut selle seinas.
Teades, mida näitab südame EKG, saate isegi kindlaks teha hüpertroofia tunnused igas aatriumis ja vatsakeses.
Südameinfarkti ennetamine
Mõnel juhul saate EKG-d kasutades hinnata, kuidas südamelihase verevarustus kulgeb. mis on eriti oluline müokardiinfarkti diagnoosimisel, mille tagajärjel tekib koronaarveresoonte verevoolu äge rikkumine, millega kaasneb südamelihaste osade nekroos ja muutuste teke nendes piirkondades. armid.
Teades, mida näitab südame EKG, saate iseseisvalt jälgida selle seisundi muutusi. Lisaks võimaldab see õigeaegselt avastada võimalikud tüsistused, vähendades seeläbi südamehaiguste tekkeriski.
Südame elektrilise telje määramine
Südametelje EKG uurimine on elektrokardiograafia läbiviimise üks olulisemaid punkte. Ventrikulaarse hüpertroofia tõttu võib täheldada teatud kõrvalekaldeid. Külg, kuhu telg kaldub, näitab samal küljel asuva südame vatsakese haigust.
Saadaval on järgmised valikud (kõik näidud on kraadides):
- Norm - määramise näitajad on.
- Vastavalt südame horisontaalsele asendile on juhtmed vahemikus 00 kuni 300.
- Südame vertikaalse asendi järgi on juhtmed 700 kuni 900.
- Kui telg kaldub paremale, on röövimine 900 kuni 1800.
- Kui telg kaldub vasakule, on edumaa vahemikus 00 kuni miinus 900.
Laste südame telg:
- Vastsündinud - kõrvalekalle paremale 90 kuni 180 °.
- 1 aasta - telg muutub vertikaalseks, kaldudes tulevasest normist kõrvale 75–90 ° võrra.
- 2 aastat - enamikul lastel on telg endiselt vertikaalne ja 1/3 puhul on kõrvalekalle 30-70 °.
- 3 kuni 12 aastat - telg võtab järk-järgult normaalse positsiooni.
Vastsündinud lastel on suured erinevused elektrilises teljel võrreldes täiskasvanute või noorukite normaalsete tulemustega, mille telg on veidi paremale nihkunud.
Järeldus
Pidage meeles, et EKG dešifreerimise tulemus ei ole valmis diagnoos ega saa olla omamoodi juhendiks ravi määramisel. Tegelikult on see vaid südame töö kirjeldus.
Uuring võib näidata:
- südame normaalne toimimine;
- teatud kõrvalekalded;
- südame patoloogiad;
- pärilikud anomaaliad;
- ravimite mõju.
Pidage meeles, et hoolimata asjaolust, et saate tulemusi iseseisvalt dešifreerida, peab pärast südameuuringut EKG-d vaatama kvalifitseeritud kardioloog, kes mitte ainult ei diagnoosi teid, vaid aitab vajadusel ka ravi valida. .
Südame EKG tulemused ja normaalväärtused
Südame EKG on uuring, mis põhineb elektrilistel impulssidel, mis tekivad organi kokkutõmbumisel. EKG seade on kompaktne ja odav, mis võimaldab sellega varustada kiirabi elustamismeeskondi. See võimaldab teil kiiresti diagnoosida müokardiinfarkti ja võtta piisavaid meetmeid inimelu päästmiseks. See uuring näitab muid patoloogiaid.
Elektrokardiogramm on meetod südame-veresoonkonna süsteemi funktsionaalsuse uurimiseks. See põhineb südames tekkivate impulsside registreerimisel ja nende salvestamisel hammaste kujul spetsiaalsele paberlindile. EKG abil saab ära tunda erinevaid kardiovaskulaarsüsteemi haigusi.
Inimese süda toodab väikese koguse elektrivoolu. See moodustub ioonide tsüklilise liikumise tõttu rakkudes ja müokardi rakkudevahelises vedelikus. Laengu erinevuse kõikumise suuruse muutusest muutub elektrivoolu suurus ahelas. Elektrokardiograaf suudab registreerida südame elektrivälja potentsiaalseid erinevusi ja neid registreerida. Tulemuste tõlgendamist teostab funktsionaalse diagnostika arst, terapeut või kardioloog.
Kui EKG-s ei ole võimalik südamelihase seisundit täielikult hinnata, kasutatakse täiendavaid uuringutüüpe:
- EKG koos koormusega - uuring viiakse läbi velotrenažööril, on mõeldud südame töö määramiseks treeningu ajal. Võimaldab tuvastada patoloogiaid, mis puhkeolekus ei avaldu.
- Narkootikumide test - uuring viiakse läbi ravimi mõju all, mis võetakse enne protseduuri algust.
- Holteri monitooring – patsiendiga on ühendatud seade, mis salvestab südame elektrilise aktiivsuse ööpäeva jooksul.
EKG tehakse kliinikus või haiglas EKG diagnostikaruumis. Erilist ettevalmistust pole vaja: viimane söögikord peaks olema paar tundi enne protseduuri, enne protseduuri tuleks loobuda suitsetamisest, kohvi joomisest ja alkoholist.
Enne uuringu alustamist soovitatakse inimesel minut aega vaikselt istuda. Patsient riietub lahti kuni vöökohani, paljastab sääre ja käsivarred ning lamab diivanile. Arst määrib spetsiaalse geeliga rinnale, randmetele ja pahkluudele, kuhu seejärel kinnitab elektroodid – üks pesunõel kätele ja jalgadele ning kuus iminappa rinnale südame projektsioonis.
Pärast seadme sisselülitamist algab elektriimpulsside lugemine. Tulemus on nähtav arvutiekraanil ja kuvatakse termokilele graafilise kõvera kujul. Uuring kestab 5-10 minutit ja ei tekita ebamugavust.Lõpus hindab kardioloog kardiogrammi ja teatab tulemuse patsiendile.
EKG dešifreerimine seisneb hammaste suuruse, pikkuse ja süvendite mõõtmises, nende kuju ja suuna hindamises. Need hambad on tähistatud suurte ladina tähtedega P, Q, R, S ja T.
Tulemuste hindamine toimub mitme parameetri järgi:
- Südame löögisageduse näitajate määramine. R-hammaste vaheline kaugus peab olema sama.
- Südamerütm. Indikaator ei tohiks ületada 90 lööki minutis. Tavaliselt peaks patsient olema siinusrütmis.
- Q-haru sügavuse mõõde. Ei tohi ületada 0,25% R-st ja laius 30 ms.
- Mäe võnke laiuskraad "R". Peaks olema vahemikus 0,5–2,5 mV. Ergastuse aktiveerimisaeg parema südamekambri tsooni kohal on 30 ms, vasakpoolse - 50 ms.
- Max hamba pikkus. Tavaliselt ei ületa see 2,5 mV.
- Võnkumise amplituud R. OMS võib varieeruda.
- Ventrikulaarse ergastuskompleksi laiuse mõõt. Tavaliselt on see 100 ms.
Raseduse ajal on soovitatav teha EKG. See uuring on ainus meetod lapseootel ema südamelihase funktsionaalsuse diagnoosimiseks. Paljud inimesed märkavad õhupuuduse ja südamepekslemise ilmingut, kuigi selliseid probleeme pole varem esinenud. EKG on sündimata lootele täiesti ohutu.
Südame füsioloogiline seisund muutub raseduse ajal, mis põhjustab selliseid muutusi EKG parameetrites:
- Südamerütm. Lubatud on pulss kuni 100 lööki minutis. Selle põhjuseks on veremahu suurenemine kehas ja veresoonte toonuse langus.
- Südame elektrilise telje muutus. Suurenev emakas surub diafragmale ja süda peab raseduse lõpu poole võtma horisontaalasendi. Pärast sünnitust naaseb see oma algsesse kohta.
- Hingamisteede arütmia. Seda iseloomustab lühike sissehingamine ja pikk väljahingamine. Seda peetakse rasedatel normaalseks.
Paljud neist muutustest võivad olla seotud rasedusega ega häiri patsienti pärast sünnitust. Kuid arstid soovitavad seda ohutult mängida ja lasta end uurida, et välistada kardiovaskulaarse patoloogia tekke oht.
Raseduse viimastel kuudel tehakse loote kardiotokogramm (CTG), et tuvastada võimalikud patoloogiad lapse arengus. Naine võtab kõige mugavama asendi: pool istub või lamab vasakul küljel. Ema kõhule asetatakse andur lapse südame löögisageduse maksimaalse kuuldavuse piirkonda. Protseduur kestab minuteid sõltuvalt loote aktiivsusest. Mõnikord registreeritakse loote pulss, kuni laps liigub 2 korda. Südame kontraktsioonide norm on lööki / min.
Elektrokardiogramm aitab tuvastada südame erinevaid patoloogiaid: äge südameatakk, aneurüsm, armide olemasolu.
Seda haigust iseloomustab südame eluskoe piirkondade surm verevarustuse puudumise tõttu. Esineb ulatuslik müokardiinfarkt ja mikroinfarkt. Peamine põhjus on veresoonte ummistus aterosklerootiliste naastude poolt.
Inimene võib juba mõne päeva pärast kahtlustada esimesi algava südameinfarkti tunnuseid. See algab valuga südame piirkonnas, mis kiirgub kaela või vasakusse kätte. Sellist valu leevendab ravimite võtmine. Selles etapis arsti poole pöördudes saate vähendada südameataki tekke riski.
Peate pöörama tähelepanu peamistele sümptomitele:
- terav, põletav valu südame piirkonnas;
- valu kiiritamine vasakule küljele: rinnus, käsivars või abaluu all;
- paanikahoo ilming ägeda surmahirmuga.
Arstide saabumine patsiendi juurde pooleteise tunni jooksul päästab tema elu.
Südameinfarkti ja insuldi eelkäija. Seda on raske diagnoosida, kuna need kõrvalekalded ilmnevad ka teiste südamehaiguste korral. Valuhood rinnaku või vasaku käe piirkonnas, mis kestavad mõnest sekundist kuni 20 minutini.
Suurenenud valu tekib raskuste tõstmisel, külma kätte minnes. Nahk muutub kahvatuks, pulss muutub ebaühtlaseks. Pärast ravimi võtmist seisund normaliseerub.
Kiire pulss puhkeolekus, mille juures pulss jõuab lööki / min. Haigus avaldub igas vanuses.
Südamelihase sagedane kokkutõmbumine põhjustab verevarustuse vähenemist ja keha hapnikunälga. Kui tahhükardiat ei ravita, põhjustab see südame talitlushäireid ja selle suuruse suurenemist. Tahhükardia väljendub suurenenud südame löögisageduse, paanikaärevushoo, õhupuudusena.
Siinustahhükardia. See diagnoositakse, kui pulss ületab 90 lööki / min. See juhtub füsioloogiliselt (pärast treeningut, kohvi joomist, energiajooke). See ei ole haigus, pulss normaliseerub iseenesest. Ja patoloogiline, mis esineb puhkeolekus, infektsioonide, dehüdratsiooni, toksikoosiga.
Rütmi kõrvalekalded EKG-s
See on südame rütmi rikkumine. Patsiendi pulss kiireneb sissehingamisel ja aeglustub väljahingamisel. Arütmiaga võib kaasneda lämbumine, pearinglus, minestamine.
siinuse arütmia. Tavaliselt esineb lastel ja noorukitel. Süda lööb erinevate intervallidega.
EKG dešifreerimise tulemus ei ole diagnoos, vaid annab aimu südamelihase tööst. Õigeaegne elektrokardiogramm võib takistada tõsiste haiguste teket. Väga informatiivne uuring on ohutu ja sobib lastele, rasedatele ja täiskasvanutele.
Ja mõned saladused.
Kas olete kunagi kannatanud SÜDAMEVALU käes? Otsustades selle järgi, et te seda artiklit loed, ei olnud võit teie poolel. Ja muidugi otsite endiselt head viisi, kuidas süda tööle panna.
Seejärel lugege, mida Jelena Malõševa räägib oma saates südame ravi ja veresoonte puhastamise looduslikest meetoditest.
