EKG ehk elektrokardiograafia on diagnostiline protseduur, mille käigus registreeritakse südamelihase elektriline aktiivsus graafiliselt. EKG dešifreerimine on kardioloogi või terapeudi eesõigus. Tavaline patsient, kes saab elektrokardiogrammi tulemusi, näeb ainult arusaamatuid hambaid, mis ei ütle talle midagi.
EKG-lindi tagaküljele kirjutatud järeldus koosneb samuti pidevatest meditsiinilistest terminitest ja nende tähendust saab selgitada ainult spetsialist. Kiirustame rahustama kõige muljetavaldavamaid patsiente. Kui uuringu käigus tuvastatakse ohtlikud seisundid (südame rütmihäired, müokardiinfarkti kahtlus), paigutatakse patsient koheselt haiglasse. Ebaselge etioloogiaga patoloogiliste muutustega suunab kardioloog patsiendi täiendavale uuringule, mis võib hõlmata Holteri monitooringut, südame ultraheli või koormusteste (veloergomeetria).
Südame EKG: protseduuri olemus

Elektrokardiogramm on kõige lihtsam ja ligipääsetavam südame funktsionaalse diagnostika meetod. Tänapäeval on iga kiirabi meeskond varustatud kaasaskantavate elektrokardiograafidega, mis loevad teavet müokardi kokkutõmbumise kohta ja salvestavad südame elektriimpulsid lindile. Polikliinikus saadetakse kõik põhjaliku tervisekontrolli läbivad patsiendid EKG protseduurile.
Protseduuri käigus hinnatakse järgmisi parameetreid:
- Südamelihase (müokardi) seisund. Kogenud arst näeb kardiogrammi dešifreerimisel, kas südamelihase struktuuris on põletikke, kahjustusi, paksenemist, hindab elektrolüütide tasakaaluhäire või hüpoksia (hapnikunälja) tagajärgi.
- Südamerütmi õigsus ja elektriimpulsse juhtiva südamesüsteemi seisund. Kõik see kajastub graafiliselt kardiogrammi lindil.
Südamelihase kokkutõmbumisel tekivad spontaansed elektriimpulsid, mille allikas asub siinussõlmes. Iga impulsi tee läbib müokardi kõigi osakondade närviteid, ajendades seda kokku tõmbuma. Ajavahemikku, mil impulss läbib kodade ja vatsakeste müokardi, põhjustades nende kokkutõmbumist, nimetatakse süstooliks. Ajavahemik, mil impulss puudub ja südamelihas tõmbub kokku, on diastool.
EKG-meetod seisneb lihtsalt nende elektriliste impulsside registreerimises. Elektrokardiograafi tööpõhimõte põhineb süstooli (kontraktsiooni) ja diastoli (relaksatsiooni) ajal südame eri osades tekkivate elektrilahenduste erinevuse tabamisel ning nende ülekandmisel graafiku kujul spetsiaalsele lindile. Graafiline pilt näeb välja nagu teravate hammaste seeria või poolkerakujulised piigid, mille vahel on tühimikud. EKG dešifreerimisel juhib arst tähelepanu sellistele graafilistele näitajatele nagu:
- hambad;
- intervallid;
- segmendid.
Hinnatakse nende asukohta, piigi kõrgust, kontraktsioonide vaheliste intervallide kestust, suunda ja järjestust. Kardiogrammi lindi iga rida peab vastama teatud parameetritele. Isegi väike kõrvalekalle normist võib viidata südamelihase funktsioonide rikkumisele.
EKG normi indikaatorid koos dekodeerimisega

Südant läbiv elektriimpulss kajastub kardiogrammi lindil hammaste ja intervallidega graafiku kujul, mille kohal on näha ladina tähed P, R, S, T, Q. Uurime, mida need tähendavad .
Hambad (tipud isoliini kohal):
P - kodade süstoli ja diastoli protsessid;
Q, S - südame vatsakeste vahelise vaheseina ergastamine;
R - vatsakeste erutus;
T - vatsakeste lõõgastumine.
Segmendid (sektsioonid, sealhulgas intervall ja hammas):
QRST - vatsakeste kontraktsiooni kestus;
ST - vatsakeste täieliku erutuse periood;
TR on südame diastoli kestus.
Intervallid (isoliinil asuvad kardiogrammi lõigud):
PQ on elektriimpulsi levimisaeg aatriumist vatsakesse.
Südame EKG dešifreerimisel tuleb näidata südamelöökide arv minutis või pulss (HR). Tavaliselt on täiskasvanu jaoks see väärtus 60–90 lööki / min. Laste puhul sõltub määr vanusest. Niisiis on vastsündinute südame löögisageduse väärtus 140–160 lööki minutis ja väheneb seejärel järk-järgult.
Müokardi EKG dešifreerimisel võetakse arvesse sellist kriteeriumi nagu südamelihase juhtivus. Graafikul näitab see impulsi ülekande protsessi. Tavaliselt edastatakse need järjestikku, samal ajal kui rütmi järjekord jääb muutumatuks.
EKG tulemuste dešifreerimisel peab arst tähelepanu pöörama südame siinusrütmile. Selle näitaja järgi saab hinnata südame erinevate osade töö sidusust ning süstoolsete ja diastoolsete protsesside õiget järjestust. Südame töö täpsemaks kujutamiseks vaatame EKG indikaatorite dekodeerimist standardväärtuste tabeliga.
EKG tõlgendamine täiskasvanutel
EKG dekodeerimine lastel

EKG tulemused koos tõlgendusega aitavad arstil teha õiget diagnoosi ja määrata vajaliku ravi. Vaatleme üksikasjalikumalt selliste oluliste näitajate kirjeldust nagu südame löögisagedus, müokardi seisund ja südamelihase juhtivus.
Südame löögisageduse valikud
Siinusrütm
Kui näete seda silti elektrokardiogrammi kirjelduses ja südame löögisagedus on normaalses vahemikus (60–90 lööki / min), tähendab see, et südamelihase töös pole tõrkeid. Siinussõlme seatud rütm vastutab juhtivuse süsteemi tervise ja heaolu eest. Ja kui rütmis kõrvalekaldeid pole, siis on teie süda täiesti terve organ. Patoloogiliseks tunnistatakse südame kodade, vatsakeste või atrioventrikulaarsete osade seatud rütm.

Siinusarütmiaga väljuvad impulsid siinussõlmest, kuid südamelihase kontraktsioonide vahelised intervallid on erinevad. Selle seisundi põhjuseks võivad olla füsioloogilised muutused kehas. Seetõttu diagnoositakse siinusarütmiat sageli noorukitel ja noortel täiskasvanutel. Igal kolmandal juhul nõuavad sellised kõrvalekalded kardioloogi jälgimist, et vältida ohtlikumate südame rütmihäirete teket.
Tahhükardia
See on seisund, mille korral südame löögisagedus ületab 90 lööki / min. Siinustahhükardia võib olla füsioloogiline ja patoloogiline. Esimesel juhul tekib südame löögisageduse tõus vastusena füüsilisele või psühholoogilisele stressile, alkoholi tarvitamisele, kofeiini- või energiajookidele. Pärast koormuse kadumist normaliseerub pulss kiiresti.
Patoloogiline tahhükardia diagnoositakse, kui puhkeolekus täheldatakse kiiret südamelööki. Selle seisundi põhjuseks võivad olla nakkushaigused, ulatuslik verekaotus, aneemia, kardiomüopaatia või endokriinsed patoloogiad, eriti türotoksikoos.
Bradükardia
See on südame löögisageduse aeglustumine kuni 50 löögini minutis. Füsioloogiline bradükardia tekib une ajal ja seda diagnoositakse sageli ka spordiga tegelevatel inimestel.
Südame löögisageduse patoloogilist aeglustumist täheldatakse siinuse sõlme nõrkusega. Sel juhul võib südame löögisagedus aeglustuda 35 löögini / min, millega kaasneb hüpoksia (südame kudede ebapiisav hapnikuga varustamine) ja minestamine. Sellisel juhul soovitatakse patsiendil opereerida südamestimulaatori implanteerimist, mis asendab siinussõlme ja tagab normaalse südame kontraktsioonide rütmi.
Ekstrasüstool
See on seisund, mille korral tekivad erakordsed südame kokkutõmbed, millega kaasneb kahekordne kompensatoorne paus. Patsient kogeb südame löögisageduse langust, mida ta kirjeldab kui ebaühtlast, kiiret või aeglast lööki. Samal ajal on tunda kipitust rinnus, kõhus on tühjuse tunne ja surmahirm.
Ekstrasüstolid võivad olla funktsionaalsed (põhjus on hormonaalsed häired, paanikahood) või orgaanilised, mis tekivad südamehaiguste taustal (kardiopaatiad, müokardiit, koronaararterite haigus, südamerikked).
Paroksüsmaalne tahhükardia
See termin viitab südame löögisageduse paroksüsmaalsele tõusule, mis võib püsida lühikest aega või kesta mitu päeva. Sel juhul võib südame löögisagedus tõusta kuni 125 lööki / min, kusjuures südame kontraktsioonide vaheline intervall on sama. Patoloogilise seisundi põhjus on impulsi ringluse rikkumine südame juhtivussüsteemis.
Kodade arütmia
Raske patoloogia, mis väljendub kodade laperduses (väreluses). See võib avalduda rünnakutes või omandada püsiva vormi. Südamelihase kontraktsioonide vahelised intervallid võivad olla erineva kestusega, kuna rütmi ei määra mitte siinusõlm, vaid kodad. Kontraktsioonide sagedus suureneb sageli 300–600 löögini minutis, samal ajal kui kodade täielikku kokkutõmbumist ei toimu, vatsakesed ei ole piisavalt verega täidetud, mis halvendab südame väljundit ja põhjustab elundite ja kudede hapnikunälga.
Kodade virvendusrünnak algab tugeva südameimpulsiga, misjärel algab kiire ebaregulaarne südametegevus. Patsient tunneb tugevat nõrkust, peapööritust, higistamist, õhupuudust ja mõnikord võib ta kaotada teadvuse. Rünnaku lõppemisest annab tunnistust rütmi normaliseerumine, millega kaasneb urineerimistung ja rohke urineerimine. Kodade virvendusarütmia peatavad ravimid (pillid, süstid). Õigeaegse abi puudumisel suureneb oht ohtlike tüsistuste (insult, trombemboolia) tekkeks.
Juhtimishäired

Siinussõlmest pärinev elektriimpulss levib läbi juhtivussüsteemi, stimuleerides vatsakeste ja kodade kokkutõmbumist. Kuid kui pulsi viivitus tekib juhtivussüsteemi mõnes osas, on kogu südamelihase pumpamisfunktsioon häiritud. Selliseid tõrkeid juhtivussüsteemis nimetatakse blokaadideks. Enamasti arenevad need välja funktsionaalsete häirete tagajärjel või on organismi alkoholi- või uimastimürgistuse tagajärg. Blokaade on mitut tüüpi:
- AV blokaad - mida iseloomustab erutuse viivitus atrioventrikulaarses sõlmes. Samas, mida harvemini vatsakesed kokku tõmbuvad, seda raskemad on vereringehäired. Kõige raskem on 3. aste, mida nimetatakse ka põikblokiks. Selles olekus ei ole vatsakeste ja kodade kokkutõmbed omavahel kuidagi seotud.
- Sinoatriaalne blokaad - millega kaasnevad raskused impulsi väljumisel siinussõlmest. Aja jooksul põhjustab see seisund siinussõlme nõrkust, mis väljendub südame löögisageduse vähenemises, nõrkuses, õhupuuduses, pearingluses, minestamises.
- Ventrikulaarse juhtivuse rikkumine. Vatsakestes levib impulss mööda His kimbu oksi, jalgu ja tüve. Blokaad võib avalduda igal neist tasemetest ja seda väljendab asjaolu, et erutus ei toimu samaaegselt, kuna üks vatsakestest on juhtivuse häirete tõttu hilinenud. Sel juhul võib vatsakeste blokaad olla püsiv ja mittepüsiv, täielik või osaline.
Juhtivushäirete põhjuseks on mitmesugused südamepatoloogiad (südamerikked, koronaararterite haigus, kardiomüopaatiad, kasvajad, isheemiline haigus, endokardiit).
Müokardi seisundid
EKG dešifreerimine annab aimu müokardi seisundist. Näiteks regulaarsete ülekoormuste mõjul võivad teatud südamelihase lõigud pakseneda. Neid muutusi kardiogrammil märgitakse hüpertroofiana.
Müokardi hüpertroofia
Sageli muutuvad ventrikulaarse hüpertroofia põhjuseks mitmesugused patoloogiad - arteriaalne hüpertensioon, südamerikked, kardiomüopaatia, KOK, "cor pulmonale".
Kodade hüpertroofiat põhjustavad sellised seisundid nagu mitraal- või aordiklapi stenoos, südamerikked, hüpertensioon, kopsupatoloogiad, rindkere deformatsioon.
Toitumishäired ja müokardi kontraktiilsus
Isheemiline haigus. Isheemia on müokardi hapnikuvaegus. Põletikulise protsessi (müokardiit), kardioskleroosi või düstroofsete muutuste tagajärjel täheldatakse müokardi toitumishäireid, mis võivad põhjustada kudede hapnikunälga. Samad pöörduva iseloomuga difuussed muutused arenevad vee ja elektrolüütide tasakaalu häirete, keha kurnatuse või diureetikumide pikaajalise kasutamisega. Hapnikunälg väljendub isheemilistes muutustes, koronaarsündroomis, stabiilses või ebastabiilses stenokardias. Arst valib ravi, võttes arvesse südame isheemiatõve varianti.
Müokardiinfarkt. Areneva südameataki sümptomitega paigutatakse patsient kiiresti haiglasse. Müokardiinfarkti peamised tunnused kardiogrammil on:
- kõrge T-hammas;
- Q-laine puudumine või patoloogiline vorm;
- ST segmendi tõus.
Sellise pildi olemasolul saadetakse patsient kohe diagnostikaruumist haigla osakonda.
Kuidas valmistuda EKG-ks?

Selleks, et diagnostilise uuringu tulemused oleksid võimalikult usaldusväärsed, peate EKG protseduuriks korralikult ette valmistama. Enne kardiogrammi võtmist on vastuvõetamatu:
- tarbida alkoholi, energiajooke või kofeiini sisaldavaid jooke;
- muretsema, muretsema, olema stressiseisundis;
- suitsu;
- kasutada stimuleerivaid ravimeid.
Tuleb mõista, et liigne erutus võib EKG-lindile põhjustada valetahhükardia (kiire südamelöögi) tunnuseid. Seetõttu peate enne protseduurile kontorisse sisenemist rahunema ja lõõgastuma nii palju kui võimalik.
Püüdke EKG-d mitte teha pärast rasket lõunasööki, parem on tulla uuringule tühja kõhuga või pärast kerget suupistet. Kardioloogiakabinetti ei tohiks kohe pärast aktiivset treeningut ja suurt füüsilist koormust minna, muidu on tulemus ebausaldusväärne ja tuleb uuesti läbida EKG protseduur.
glavvrach.com
Mis on EKG?
Elektrokardiograafia on meetod, mida kasutatakse südamelihase kokkutõmbumisel ja lõdvestamisel tekkivate elektrivoolude registreerimiseks. Uuringu jaoks kasutatakse elektrokardiograafi. Selle seadme abil on võimalik fikseerida südamest tulevad elektriimpulsid ja need graafiliseks mustriks teisendada. Seda pilti nimetatakse elektrokardiogrammiks.
Elektrokardiograafia näitab kõrvalekaldeid südame töös, häireid müokardi töös. Lisaks saab pärast elektrokardiogrammi tulemuste dešifreerimist tuvastada mõningaid mitte-südamehaigusi.
Kuidas elektrokardiograaf töötab?
Elektrokardiograaf koosneb galvanomeetrist, võimenditest ja salvestist. Nõrgad elektrilised impulsid, mis pärinevad südamest, loetakse elektroodide abil ja seejärel võimendatakse. Seejärel võtab galvanomeeter vastu andmed impulsside olemuse kohta ja edastab need registripidajale. Registripidajas kantakse graafilised kujutised spetsiaalsele paberile. Graafikuid nimetatakse kardiogrammideks.
Kuidas EKG-d tehakse?
Tehke elektrokardiograafia vastavalt kehtestatud reeglitele. EKG võtmise protseduur on näidatud allpool:
- Inimene eemaldab metallist ehteid, eemaldab riided säärtelt ja keha ülaosast, misjärel ta võtab horisontaalasendi.
- Arst töötleb elektroodide kokkupuutepunkte nahaga, misjärel rakendab elektroodid keha teatud kohtadesse. Lisaks kinnitab elektroodid korpuse külge klambrite, iminappade ja käevõrudega.
- Arst kinnitab elektroodid kardiograafile, mille järel impulsid registreeritakse.
- Registreeritakse kardiogramm, mis on elektrokardiogrammi tulemus.
Eraldi tuleks öelda EKG-s kasutatavate juhtmete kohta. Juhtmed kasutavad järgmist:
- 3 standardset juhet: üks neist asub parema ja vasaku käe vahel, teine vasaku jala ja parema käe vahel, kolmas vasaku jala ja vasaku käe vahel.
- 3 täiustatud iseloomuga jäseme juhet.
- 6 juhet, mis asuvad rinnal.
Lisaks saab vajadusel kasutada lisajuhtmeid.
Pärast kardiogrammi salvestamist on vaja see dekrüpteerida. Seda arutatakse edasi.
Kardiogrammi dešifreerimine
Järeldused haiguste kohta tehakse südame parameetrite põhjal, mis saadakse pärast kardiogrammi dešifreerimist. EKG dekodeerimiseks toimige järgmiselt.
- Analüüsitakse südame rütmi ja müokardi juhtivust. Selleks hinnatakse südamelihase kontraktsioonide regulaarsust ja müokardi kontraktsioonide sagedust ning määratakse erutusallikas.
- Südame kontraktsioonide regulaarsus määratakse järgmiselt: R-R intervalle mõõdetakse järjestikuste südametsüklite vahel. Kui mõõdetud R-R intervallid on samad, siis tehakse järeldus südamelihase kontraktsioonide regulaarsuse kohta. Kui R-R intervallide kestus on erinev, siis tehakse järeldus südame kontraktsioonide ebaregulaarsuse kohta. Kui inimesel on müokardi ebaregulaarsed kokkutõmbed, järeldavad nad, et tegemist on arütmiaga.
- Pulss määratakse kindla valemiga. Kui inimese pulss ületab normi, järeldavad nad, et on tahhükardia, kui inimesel on pulss alla normi, siis järeldatakse, et tegemist on bradükardiaga.
- Ergastuse eraldumise punkt määratakse järgmiselt: hinnatakse kontraktsiooni liikumist kodade õõnsustes ja tehakse kindlaks R-lainete seos vatsakestega (vastavalt QRS-kompleksile). Südame rütmi iseloom sõltub allikast, mis on erutuse põhjustaja.

Täheldatakse järgmisi südamerütmi mustreid:
- Südamerütmi sinusoidne olemus, kus teises juhtmes olevad P-lained on positiivsed ja asuvad ventrikulaarse QRS-kompleksi ees ning samas juhtmes olevad P-lained on eristamatu kujuga.
- Südame olemuse kodade rütm, mille korral P-lained teises ja kolmandas juhtmes on negatiivsed ja asuvad muutumatute QRS-komplekside ees.
- Südamerütmi ventrikulaarne olemus, mille puhul on QRS-komplekside deformatsioon ja QRS-i (kompleksi) ja P-lainete vahelise side katkemine.
Südame juhtivus määratakse järgmiselt:
- Hinnatakse P-laine pikkuse, PQ intervalli pikkuse ja QRS kompleksi mõõtmisi. PQ intervalli normaalse kestuse ületamine viitab liiga madalale juhtivuse kiirusele vastavas südamejuhtivuse osas.
- Analüüsitakse müokardi pöördeid piki-, põiki-, eesmise ja tagumise telje ümber. Selleks hinnatakse südame elektrilise telje asendit ühisel tasapinnal, mille järel tehakse kindlaks südame pöörete olemasolu piki üht või teist telge.
- Analüüsitakse kodade P-lainet.Selleks hinnatakse P-piisoni amplituudi, mõõdetakse P-laine kestus.Seejärel määratakse P-laine kuju ja polaarsus.
- Analüüsitakse ventrikulaarset kompleksi - selleks hinnatakse QRS-kompleksi, RS-T segmenti, QT-intervalli, T-lainet.
QRS-kompleksi hindamisel tehke järgmist: määrake Q-, S- ja R-lainete omadused, võrrelge Q-, S- ja R-lainete amplituudiväärtusi sarnases juhtmestikus ja lainete amplituudiväärtusi. R/R lained erinevates juhtmetes.
RS-T segmendi hindamise ajal määratakse RS-T segmendi nihke iseloom. Nihe võib olla horisontaalne, viltu alla ja ülespoole kaldu.
T-laine analüüsiperioodiks määratakse polaarsuse olemus, amplituud ja kuju. QT-intervalli mõõdetakse aja järgi QRT-kompleksi algusest kuni T-laine lõpuni QT-intervalli hindamisel tehke järgmist: analüüsige intervalli QRS-kompleksi alguspunktist kuni T-laine lõpp-punktini. T laine. QT-intervalli arvutamiseks kasutatakse Bezzet'i valemit: QT-intervall võrdub R-R intervalli ja konstantse koefitsiendi korrutisega.
QT koefitsient sõltub soost. Meeste puhul on püsikoefitsient 0,37 ja naiste puhul 0,4.
Tehakse järeldus ja võetakse tulemused kokku.
Kokkuvõtteks teeb EKG spetsialist järeldused müokardi ja südamelihase kontraktiilse funktsiooni sageduse, samuti erutuse allika ning südamerütmi iseloomu ja muude näitajate kohta. Lisaks on toodud näide P-laine, QRS-kompleksi, RS-T segmendi, QT-intervalli, T-laine kirjeldusest ja omadustest.
Järelduse põhjal järeldatakse, et inimesel on südamehaigused või muud siseorganite vaevused.
Elektrokardiogrammi normid
EKG tulemuste tabelis on selge vaade, mis koosneb ridadest ja veergudest. 1. veerus on ridade loend: pulsisagedus, löögisageduse näited, QT-intervallid, telje nihke karakteristikute näited, P-laine näidud, PQ-näidud, QRS-i näidud. EKG-d tehakse täiskasvanutel, lastel ja rasedatel võrdselt, kuid norm on erinev.
Täiskasvanute EKG norm on esitatud allpool:
- südame löögisagedus tervel täiskasvanul: siinus;
- P-laine indeks tervel täiskasvanul: 0,1;
- südamelihase kontraktsioonide sagedus tervel täiskasvanul: 60 lööki minutis;
- QRS määr tervel täiskasvanul: 0,06 kuni 0,1;
- QT-skoor tervel täiskasvanul: 0,4 või vähem;
- RR tervel täiskasvanul: 0,6.
Täiskasvanu normist kõrvalekallete jälgimisel tehakse järeldus haiguse esinemise kohta.
Laste kardiogrammi näitajate norm on esitatud allpool:
- P-laine skoor tervel lapsel: 0,1 või vähem;
- südame löögisagedus tervel lapsel: alla 3-aastastel lastel 110 lööki minutis või vähem, alla 5-aastastel lastel 100 lööki minutis või vähem, noorukieas mitte rohkem kui 90 lööki minutis;
- QRS indeks kõigil lastel: 0,06 kuni 0,1;
- QT skoor kõigil lastel: 0,4 või vähem;
- PQ kõigil lastel: kui laps on alla 14-aastane, siis näite PQ on 0,16, kui laps on 14-17 aastat vana, siis PQ on 0,18, 17 aasta pärast on normaalne PQ 0,2.

Kui lastel leiti EKG dešifreerimisel normist kõrvalekaldeid, ei tohiks ravi kohe alustada. Mõned südametöö häired kaovad lastel vanusega.
Kuid lastel võib südamehaigus olla kaasasündinud. Kas vastsündinud lapsel on südamepatoloogia, on võimalik kindlaks teha isegi loote arengu staadiumis. Sel eesmärgil tehakse naistele raseduse ajal elektrokardiograafia.
Allpool on toodud elektrokardiogrammi näitajate norm naistel raseduse ajal:
- südame löögisagedus tervel täiskasvanud lapsel: siinus;
- P-laine skoor kõigil tervetel naistel raseduse ajal: 0,1 või vähem;
- südamelihase kontraktsioonide sagedus kõigil tervetel naistel raseduse ajal: alla 3-aastastel lastel 110 või vähem lööki minutis, alla 5-aastastel lastel 100 või vähem lööki minutis, lastel mitte rohkem kui 90 lööki minutis noorukieas;
- QRS-i määr kõigil lapseootel emadel raseduse ajal: 0,06 kuni 0,1;
- QT skoor kõigil rasedatel raseduse ajal: 0,4 või vähem;
- Kõigi lapseootel emade PQ indeks raseduse ajal: 0,2.
Väärib märkimist, et erinevatel rasedusperioodidel võivad EKG näitajad veidi erineda. Lisaks tuleb märkida, et EKG raseduse ajal on ohutu nii naisele kui ka arenevale lootele.
Lisaks
Tasub öelda, et teatud asjaoludel võib elektrokardiograafia anda inimese tervislikust seisundist ebatäpse pildi.
Kui näiteks enne EKG-d tegi inimene end suurele füüsilisele pingutusele, siis võib kardiogrammi dešifreerimisel ilmneda ekslik pilt.
Seda seletatakse asjaoluga, et füüsilise koormuse ajal hakkab süda töötama teisiti kui puhkeolekus. Füüsilise koormuse ajal südame löögisagedus kiireneb, võib täheldada mõningaid muutusi müokardi rütmis, mida puhkeolekus ei täheldata.
Tuleb märkida, et müokardi tööd mõjutavad mitte ainult füüsilised, vaid ka emotsionaalsed koormused. Emotsionaalsed koormused, nagu ka füüsilised koormused, häirivad müokardi töö normaalset kulgu.
Puhkeseisundis südame rütm normaliseerub, südamelöögid ühtlustuvad, seetõttu tuleb enne elektrokardiograafiat vähemalt 15 minutit puhata.
cardiologiya.com
1 Mis on elektrokardiograaf?
Südame elektrilist aktiivsust fikseerivat seadet hakati kasutama 150 aastat tagasi. Pärast seda on seda mitu korda täiustatud, kuid tööpõhimõtted on jäänud samaks. See on paberile kirjutatud elektriimpulsside kirje.

Ilma elektrokardiograafita on võimatu ette kujutada südamehaiguste diagnoosi. Norm ehk patoloogia määrab eelkõige südame EKG.
Iga patsient, kes on sellise diagnostilise protseduuri läbinud, soovib teada, mida need pikad siksakid paberlindil tähendavad. Ainult spetsialist saab täielikult dešifreerida ja teha EKG järelduse. Kuid elementaarsed algteadmised ja ideed südame rütmist, juhtivusest, normist ja patoloogiast südames ja tavainimene saab sellega hakkama.
Inimese südamel on 4 kambrit: kaks koda ja kaks vatsakest. Vatsakesed kannavad vere pumpamise põhikoormust. Süda jaguneb parem- ja vasakpoolseks osaks (atriumi ja vatsakese järgi). Parem vatsake tagab väikese vereringeringi ja vasakpoolne täidab suurt koormust - see surub verd suure vereringe ringi. Seetõttu on vasaku vatsakese tugevam paksenenud lihasein. Kuid kõht kannatab sagedamini. Vaatamata funktsionaalsele erinevusele töötavad parem- ja vasakpoolne osakond hästi koordineeritud mehhanismina.
Süda kui õõnes lihaseline organ on oma morfoloogiliselt struktuurilt heterogeenne. Sellel on kokkutõmbuvad elemendid (müokard), mis ei tõmbu kokku (närvi- ja veresoonte kimbud, klapid, rasvkude). Igal elemendil on oma elektrilise reaktsiooni aste.
Elektrokardiograaf registreerib elektrivoolud, mis tekivad südamelihase kokkutõmbumisel või lõdvestamisel.
See seade parandab need ja teisendab need graafiliseks jooniseks.
See on südame elektrokardiogramm.
Millest on valmistatud elektrokardiograaf?
- galvanomeeter;
- võimendi;
- registripidaja.
Südame elektrilised impulsid on üsna nõrgad, nii et alguses loetakse neid elektroodide abil ja võimendatakse edasi. Galvanomeeter võtab selle teabe vastu ja edastab selle otse salvestile. Sellest kuvatakse spetsiaalsel paberil graafiline pilt - graafikud, EKG tulemused.
Elektrokardiogrammi mõõdetakse patsiendi lamavas asendis. Koronaarhaiguse, südame rütmihäirete ja kardiovaskulaarsete patoloogiate tuvastamiseks varjatud kujul tehakse EKG koos harjutusega - veloergomeetria. Selle abil saab mõõta südame taluvust kehalise aktiivsuse suhtes ja selgitada diagnoosi.
Samuti võimaldab veloergomeetria tõhusalt kontrollida ja kohandada südame isheemiatõve ravimteraapiat.
2 Lained, juhtmed, intervallid
Ilma neid mõisteid mõistmata on elektrokardiogrammi abil võimatu (isegi üldiselt) iseseisvalt mõista.
Kõigil normaalsete või patoloogiliste muutustega kardiogrammil kajastuvad 2 peamist protsessi: depolarisatsioon (impulsi läbimine läbi müokardi, aktiveerimine) ja repolarisatsioon (ergastatud müokard jõuab puhkeolekusse, lõdvestub).
Igale EKG lainele on määratud ladina täht:
- P - kodade depolarisatsioon (aktiveerimine);
- QRS laine rühm - ventrikulaarne depolarisatsioon (aktiveerimine);
- T-vatsakeste repolarisatsioon (relaksatsioon);
- U - repolarisatsioon (lõdvestumine) vatsakeste juhtivuse süsteemi distaalsetes osades.
Kui haru on suunatud üles, on see positiivne haru. Kui alla, siis negatiivne. Pealegi on Q- ja S-lained alati negatiivsed, S - pärast positiivset R-lainet.
Ja vajalikku teavet müügivihjete kohta. Seal on 3 standardset juhet, millega fikseeritakse kahe südamest (jäsemetelt) eemaldatud elektrivälja punkti potentsiaalide erinevus:
- esimene asub parema ja vasaku käe vahel;
- teine möödub vasakust jalast ja paremast käest;
- kolmas läheb vasakust jalast ja vasakust käest.

Vajadusel kasutatakse täiendavaid juhtmeid: bipolaarne ja unipolaarne rindkere (tabel 1).
3 Südame löögisageduse analüüs, müokardi juhtivus
Järgmine samm on kirje dekrüpteerimine. Patoloogia või normi kohta tehakse järeldus parameetrite põhjal ja need seatakse kindlas järjekorras. Esmane ülesanne on määrata südamerütmi analüüs müokardi juhtivusega. Hinnatakse müokardi kontraktsioonide regulaarsust ja sagedust. Tsüklite vaheline R-R intervall peaks tavaliselt olema sama või väikese variatsiooniga kuni 10%.

Need on tavalised lõiked. Kui see on erinev, viitab see rikkumisele arütmia kujul. EKG spetsialist arvutab südame löögisageduse valemi abil: HR \u003d 60 / R-R (kõrgeimate hammaste tippude vaheline kaugus). Nii määratletakse tahhükardia või bradükardia.
Rütmi olemuse määrab QRS-kompleksi punktide asukoht:
- 1. Siinusrütm – P-laine teises juhtmes on positiivne, läheb ventrikulaarsest QRS-kompleksist ette ja kõigis juhtmetes on P-lained ühesuguse kujuga.
- 2. Kodade rütm - teisel ja kolmandal juhtmel on P-laine negatiivne ja paikneb muutumatute QRS-komplekside ees.
- 3. Südame löögisageduse ventrikulaarne olemus - QRS-kompleks on deformeerunud ja ühendus selle ja P-laine vahel katkeb.
Müokardi juhtivus määratakse P-laine pikkuse ja P-intervalli mõõtmise teel QRS-kompleksiga. Kui PQ intervall ületab normi, näitab see impulsi madalat kiirust.
Pärast seda viiakse läbi müokardi pöörlemise analüüs mööda teatud telge: pikisuunaline, põiki, tagumine, eesmine.

Kodade aktivatsiooni analüüsitakse kodade P-laine abil. Hinnatakse selle amplituudi, kestust, kuju ja polaarsust.
Ventrikulaarset aktivatsiooni hinnatakse QRS-kompleksi, RS-T segmendi, RS-T intervalli ja T-laine järgi.
QRS-kompleksi hindamine:
- hammaste omadused;
- hammaste amplituudi väärtuste võrdlus erinevates juhtmetes.
QT-intervall (QT-st T-ni) mõõdab depolarisatsiooni- ja repolarisatsiooniprotsesside summat. See on elektriline südamesüstool.
4 Andmetöötlus
Kardiogrammi dešifreerimine täiskasvanutel. EKG normi lugemine:
- 1. Q-laine sügavus ei ületa 3 mm.
- 2. QT (mao kontraktsioonide kestuse intervall) 390-450 ms. Kui kauem - isheemia, ateroskleroos, müokardiit, reuma. Kui intervall on lühem - hüperkaltseemia (kaltsiumisisalduse tõus veres).
- 3. Tavaliselt on S laine alati madalam kui R. Kui esineb kõrvalekaldeid, võib see viidata rikkumistele parema vatsakese töös. S-laine all olev R-laine näitab vasaku vatsakese hüpertroofiat.
- 4. QRS lained näitavad, kuidas biopotentsiaal läbib vaheseina ja müokardi. Normaalne, kui Q-laine laius ei ületa 40 ms ja mitte rohkem kui kolmandik R-lainest

Normi näitajad tabelis 2.
EKG dešifreerimine lastel. Norm:
- 1. Pulss kuni kolme aastani: 100-110 lööki minutis, 3-5 aastased 100, noorukid 60-90.
- 2. Haru P - kuni 0,1 s.
- 3. Näidustus QRS 0,6-0,1 s.
- 4. Elektriline telg ei muutu.
- 5. Siinusrütm.
Lapse südame kardiogramm võib paljastada R-laine sälgu, paksenemise ja lõhenemise. Spetsialist pöörab tähelepanu asukohale ja amplituudile. Enamasti on need vanusega seotud tunnused: mõõdukalt väljendunud tahhükardia, bradükardia.

Parempoolsel lapsel võib EKG-s olla ka kodade rütm. Seda ei peeta patoloogiaks.
5 Miks võivad väärtused erineda?
Juhtub, et ühel patsiendil võivad EKG lühiajalised andmed näidata erinevaid andmeid. See juhtub enamasti tehniliste probleemide tõttu. Võib-olla oli saadud kardiogramm valesti liimitud või Rooma numbrid loeti valesti.
Vea võib põhjustada graafiku vale lõikamine, kui üks hammastest on kadunud.
Põhjuseks võivad olla läheduses asuvad elektriseadmed. Vahelduvvool ja selle kõikumised võivad kajastuda elektrokardiogrammis hammaste kordamise teel.
Patsient peaks olema mugavalt ja täielikult lõdvestunud. Kui tekib põnevus ja ebamugavustunne, on andmed moonutatud. Paljud on kindlad, et EKG läbimiseks pole ettevalmistust vaja. See ei ole tõsi. Patsient peaks minema protseduurile hästi maganud ja eelistatavalt tühja kõhuga. Lubatud on kerge hommikusöök. Kui protseduur on kavandatud päeva jooksul, on parem mitte süüa 2 tundi enne seda. Toniseerivatest ja energiajookidest tuleks loobuda. Keha peab olema puhas, ilma hooldusvahenditeta. Pinnale jääv rasvane kile mõjub halvasti elektroodi ja naha kokkupuutele.
Enne protseduuri jaoks pikali heitmist peate istuma mitu minutit vaikselt suletud silmadega ja hingama ühtlaselt. See rahustab pulssi ja võimaldab instrumendil anda objektiivseid näitu.
vashflebolog.ru

Elektrokardiograafilise uuringu vajadus on tingitud teatud sümptomite ilmnemisest:
- sünkroonsete või perioodiliste mürade esinemine südames;
- minestusnähud (minestamine, lühiajaline teadvusekaotus);
- krambihoogude rünnakud;
- paroksüsmaalne arütmia;
- koronaararterite haiguse (isheemia) või infarkti ilmingud;
- südamevalu, õhupuudus, äkiline nõrkus, naha tsüanoos südamehaigustega patsientidel.
EKG-uuringut kasutatakse süsteemsete haiguste diagnoosimiseks, patsientide jälgimiseks anesteesias või enne operatsiooni. Enne 45-aastase verstaposti ületanud patsientide arstlikku läbivaatust.
EKG-uuring on kohustuslik arstlikus komisjonis (piloodid, autojuhid, masinad jne) või ohtliku tootmisega seotud isikutele.
Inimkehal on kõrge elektrijuhtivus, mis võimaldab lugeda selle pinnalt südame potentsiaalset energiat. Sellele aitavad kaasa erinevate kehaosadega ühendatud elektroodid. Südamelihase elektriliste impulsside ergastamisel kõigub pingeerinevus teatud röövimispunktide vahel, mis registreeritakse kehal - rinnal ja jäsemetel - asuvate elektroodidega.
 Südamelihase süstoli ja diastoli (kontraktsioon ja lõdvestumine) perioodil muutub teatud liikumine ja pinge suurus, pinge kõigub ja see fikseeritakse diagrammi paberlindile kõvera joonega - hambad, kumerus ja nõgusus. Signaalid luuakse ja kolmnurkhammaste tipud moodustuvad jäsemetele asetatud elektroodide abil (standardjuhtmed).
Südamelihase süstoli ja diastoli (kontraktsioon ja lõdvestumine) perioodil muutub teatud liikumine ja pinge suurus, pinge kõigub ja see fikseeritakse diagrammi paberlindile kõvera joonega - hambad, kumerus ja nõgusus. Signaalid luuakse ja kolmnurkhammaste tipud moodustuvad jäsemetele asetatud elektroodide abil (standardjuhtmed).
Kuus rinnal asuvat juhet näitavad südame aktiivsust horisontaalses asendis - V1 kuni V6.
Jäsemetel:
- Plii (I) - kuvab pingetaset vasakule ja paremale randmele asetatud elektroodide vaheahelas (I=LR+PR).
- (II) - fikseerib lindile elektrilise aktiivsuse ahelas - vasaku jala pahkluu + parema käe ranne).
- Plii (III) - iseloomustab pinget vasaku käe randme ja vasaku jala pahkluu fikseeritud elektroodide ahelas (LR + LN).
Vajadusel paigaldatakse täiendavad juhtmed, tugevdatakse - "aVR", "aVF" ja "aVL".

Südame kardiogrammi dešifreerimise üldpõhimõtted põhinevad kardiograafia kõvera elementide näidustustel diagrammilindil.
Diagrammil olevad hambad ja punnid on tähistatud ladina tähestiku suurtähtedega - “P”, “Q”, “R”, “S”, “T”
- Kumerus (hammas või nõgusus) "P" näitab kodade funktsiooni (nende erutus) ja kogu ülespoole suunatud laine kompleksi - "QRS", mis on impulsi suurim levik läbi südamevatsakeste.
- Mõhk "T" iseloomustab müokardi (südamelihase keskmise kihi) potentsiaalse energia taastumist.
- Täiskasvanute EKG dešifreerimisel pööratakse erilist tähelepanu kaugusele (segmendile) külgnevate kõrguste - "P-Q" ja "S-T" vahel, mis kuvab elektriliste impulsside viivituse südamevatsakeste ja aatriumi vahel ning segmendi "TR" - lõõgastus. südamelihase intervall (diastool) .
- Kardiograafilise joone intervallid hõlmavad nii künkaid kui ka segmente. Näiteks - "P-Q" või "Q-T".
Iga element graafilisel pildil näitab teatud südames toimuvaid protsesse. Nende elementide näitajate (pikkus, kõrgus, laius), asukoht isoliini suhtes, omadused, vastavalt elektroodide (juhtmete) erinevatele asukohtadele kehal, saab arst tuvastada müokardi kahjustatud piirkonnad. , mis põhineb südamelihase energia dünaamiliste aspektide näidustustel.
EKG dešifreerimine - täiskasvanute norm, tabel
EKG dekodeerimise tulemuse analüüs viiakse läbi, hinnates andmeid teatud järjestuses:
- Südame löögisageduse näitajate määramine. Sama intervalliga "R" hammaste vahel vastavad näitajad normile.
- Arvutatakse südame kontraktsiooni sagedus. See määratakse lihtsalt - EKG salvestusaeg jaotub rakkude arvu järgi "R" hammaste vahelises intervallis. Hea südame kardiogrammi korral peaks südamelihase kontraktsioonide sagedus olema piirides, mis ei ületa 90 lööki / min. Tervislikul südamel peaks olema siinusrütm, selle määrab peamiselt "P" tõus, mis peegeldab kodade erutust. Laine liikumise korral on see normindikaator 0,25 mV kestusega 100 ms.
- "Q" hamba sügavuse suuruse norm ei tohiks olla suurem kui 0,25% "R" kõrguse ja 30 ms laiuse kõikumisest.
- Kõrguse kõikumise laiust "R" saab normaalse südamefunktsiooni korral kuvada suures vahemikus 0,5–2,5 mV. Ja ergastuse aktiveerimise aeg parema südamekambri tsoonis - V1-V2 on 30 ms. Vasaku kambri tsooni - V5 ja V6 kohal vastab see 50 ms-le.
- Vastavalt S-laine maksimaalsele pikkusele ei saa selle mõõtmed suurima juhtmestikuga normis ületada 2,5 mV läve.
- Kõrguse "T" kõikumiste amplituud, mis peegeldab müokardi algpotentsiaali taastavaid rakuprotsesse, peaks olema võrdne ⅔ "R" laine kõikumisest. Tavaline kõrguse intervall (laius) "T" võib varieeruda (100-250) ms.
- Normaalne ventrikulaarse tulistamiskompleksi (QRS) laius on 100 ms. Seda mõõdetakse hammaste "Q" alguse ja "S" lõpu intervalliga. "R" ja "S" lainete kestuse normaalne amplituudi määrab südame elektriline aktiivsus. Maksimaalne kestus peaks jääma 2,6 mV piiresse.
Iga elektrokardiogramm näitab südame tööd (selle elektrilist potentsiaali kontraktsioonide ja lõdvestuste ajal) 12 kõverana, mis on registreeritud 12 juhtmestikus. Need kõverad erinevad üksteisest, kuna näitavad elektriimpulsi läbimist läbi südame erinevate osade, näiteks esimene on südame eesmine pind, kolmas seljaosa. EKG registreerimiseks 12 juhtmestikus kinnitatakse patsiendi kehale spetsiaalsed elektroodid kindlates kohtades ja kindlas järjekorras.
Kuidas dešifreerida südame kardiogrammi: üldpõhimõtted
Elektrokardiograafilise kõvera peamised elemendid on:
EKG analüüs
Pärast elektrokardiogrammi saamist hakkab arst seda hindama järgmises järjekorras:
- See määrab, kas süda lööb rütmiliselt, st kas rütm on õige. Selleks mõõdab ta R-lainete vahesid, need peaksid olema igal pool ühesugused, kui ei, siis see on juba vale rütm.
- Arvutab südame löögisageduse (HR). Seda on lihtne teha, teades EKG salvestuskiirust ja lugedes külgnevate R-lainete vahel olevate millimeetriliste rakkude arvu.Tavaliselt ei tohiks südame löögisagedus ületada 60-90 lööki. minuti pärast.
- Vastavalt spetsiifilistele tunnustele (peamiselt P-laine järgi) määrab see südame erutusallika. Tavaliselt on see siinusõlm, st tervel inimesel peetakse siinusrütmi normaalseks. Kodade, atrioventrikulaarne ja ventrikulaarne rütm viitab patoloogiale.
- Hindab südame juhtivust hammaste ja segmentide kestuse järgi. Igaühe neist on normi näitajad.
- Määrab südame elektrilise telje (EOS). Väga kõhnadele on iseloomulik EOS-i vertikaalsem asend, täisinimestele horisontaalsem. Patoloogiaga nihkub telg järsult paremale või vasakule.
- Analüüsib üksikasjalikult hambaid, segmente ja intervalle. Arst kirjutab nende kestuse kardiogrammile käsitsi sekunditega (see on EKG-l arusaamatu ladina tähtede ja numbrite komplekt). Kaasaegsed elektrokardiograafid analüüsivad neid näitajaid automaatselt ja annavad kohe mõõtmistulemused, mis lihtsustab arsti tööd.
- Annab järelduse. See näitab tingimata rütmi õigsust, erutuse allikat, südame löögisagedust, iseloomustab EOS-i ja toob esile ka spetsiifilised patoloogilised sündroomid (rütmihäired, juhtivuse häired, südame üksikute osade ülekoormuse olemasolu ja müokardi kahjustus), kui ükskõik milline.
Näited elektrokardiograafilistest leidudest
Tervel inimesel võib EKG järeldus välja näha selline: siinusrütm pulsisagedusega 70 lööki. min. EOS normaalasendis, patoloogilisi muutusi ei tuvastatud.
Samuti võib mõne inimese puhul normaalseks võimaluseks pidada siinustahhükardiat (südame löögisageduse kiirenemine) või bradükardiat (aeglane pulss). Eakatel inimestel võib üsna sageli järeldus viidata mõõdukate difuussete või metaboolsete muutuste esinemisele müokardis. Need seisundid ei ole kriitilised ja pärast sobiva ravi saamist ja patsiendi toitumise korrigeerimist kaovad enamasti alati.
Lisaks võib kokkuvõttes rääkida ST-T intervalli mittespetsiifilisest muutusest. See tähendab, et muutused ei ole indikatiivsed ja nende põhjust pole võimalik ainult EKG abil kindlaks teha. Teine üsna levinud seisund, mida saab kardiogrammi abil diagnoosida, on repolarisatsiooniprotsesside rikkumine, see tähendab vatsakeste müokardi taastumise rikkumine pärast erutust. Seda muutust võivad põhjustada nii rasked südamehaigused kui ka kroonilised infektsioonid, hormonaalsed häired ja muud põhjused, mida arst hiljem otsib.
Arvestatakse prognostiliselt ebasoodsaid järeldusi, milles on andmeid müokardi isheemia, südame hüpertroofia, rütmi- ja juhtivushäirete esinemise kohta.
EKG dešifreerimine lastel
Kogu kardiogrammide dešifreerimise põhimõte on sama, mis täiskasvanutel, kuid lapse südame füsioloogiliste ja anatoomiliste iseärasuste tõttu on tavanäitajate tõlgendamisel erinevusi. See kehtib peamiselt südame löögisageduse kohta, kuna kuni 5-aastastel lastel võib see ületada 100 lööki. minuti pärast.
Samuti võib imikutel ilma patoloogiata registreerida siinus- või hingamisarütmiat (südame löögisageduse tõus sissehingamisel ja aeglustumine väljahingamisel). Lisaks erinevad mõnede hammaste ja vahede omadused täiskasvanute omadest. Näiteks võib lapsel olla mittetäielik blokaad südame juhtivussüsteemis - Tema kimbu parem jalg. Kõiki neid omadusi võtavad lastekardioloogid EKG kohta järelduse tegemisel arvesse.
EKG omadused raseduse ajal
Raseda naise keha läbib erinevaid uue asendiga kohanemisprotsesse. Teatud muutused toimuvad ka südame-veresoonkonna süsteemis, mistõttu tulevaste emade EKG võib veidi erineda terve täiskasvanu südameuuringu tulemustest. Esiteks on hilisemates staadiumides EOS-i kerge horisontaalne kõrvalekalle, mis on põhjustatud siseorganite suhtelise asetuse muutumisest ja kasvavast emakast.
Lisaks võib lapseootel emadel esineda kerge siinustahhükardia ja südame üksikute osade ülekoormuse tunnused. Need muutused on seotud veremahu suurenemisega kehas ja kaovad tavaliselt pärast sünnitust. Nende avastamist ei saa aga jätta ilma põhjaliku läbimõtlemise ja naise põhjalikuma uurimiseta.
EKG dešifreerimine, indikaatorite norm
EKG dešifreerimine on asjatundliku arsti asi. Selle funktsionaalse diagnostika meetodiga hinnatakse järgmist:
- südame rütm - elektriliste impulsside generaatorite seisund ja neid impulsse juhtiva südamesüsteemi seisund
- südamelihase enda (müokardi) seisund. selle põletiku olemasolu või puudumine, kahjustus, paksenemine, hapnikunälg, elektrolüütide tasakaaluhäired
Kuid tänapäeva patsientidel on sageli juurdepääs oma meditsiinilistele dokumentidele, eriti elektrokardiograafia filmidele, millele on kirjutatud meditsiinilised aruanded. Oma mitmekesisusega võivad need rekordid viia paanikahäireni ka kõige tasakaalukama, kuid asjatundmatud inimese. Tõepoolest, sageli ei tea patsient kindlalt, kui ohtlik elule ja tervisele on EKG-kile tagaküljele funktsionaalse diagnostiku käega kirjutatud ning terapeudi või kardioloogi vastuvõtuni on veel paar päeva aega.
Kirgede intensiivsuse vähendamiseks hoiatame lugejaid koheselt, et ilma tõsise diagnoosita (müokardiinfarkt, ägedad rütmihäired) ei lase patsiendi funktsionaaldiagnostik patsienti kabinetist välja, vaid saadab vähemalt konsultatsioonile. spetsialistist kolleeg sealsamas. Ülejäänud "avatud saladuste" kohta selles artiklis. Kõigil ebaselgetel patoloogiliste muutuste korral EKG-s on ette nähtud EKG kontroll, igapäevane jälgimine (Holter), ECHO kardioskoopia (südame ultraheli) ja koormustestid (jooksurada, veloergomeetria).
Numbrid ja ladina tähed EKG dekodeerimisel

PQ- (0,12-0,2 s) - atrioventrikulaarse juhtivuse aeg. Kõige sagedamini pikeneb see AV-blokaadi taustal. Lühendatud CLC ja WPW sündroomides.
P - (0,1s) kõrgus 0,25-2,5 mm kirjeldab kodade kokkutõmbeid. Võib rääkida nende hüpertroofiast. 
QRS - (0,06-0,1 s) - ventrikulaarne kompleks
QT - (mitte rohkem kui 0,45 s) pikeneb hapnikunälga (müokardi isheemia, infarkt) ja rütmihäirete ohuga.
RR - ventrikulaarsete komplekside tippude vaheline kaugus peegeldab südame kontraktsioonide regulaarsust ja võimaldab arvutada pulsisagedust.
EKG dekodeerimine lastel on näidatud joonisel 3
Südame löögisageduse kirjeldamise võimalused
Siinusrütm
See on EKG-l kõige levinum kiri. Ja kui midagi muud pole lisatud ja sagedus (HR) on näidatud vahemikus 60 kuni 90 lööki minutis (näiteks pulss 68`) - see on kõige edukam variant, mis näitab, et süda töötab nagu kell. See on siinussõlme (peamine südamestimulaator, mis genereerib südame kokkutõmbumist põhjustavaid elektrilisi impulsse) seatud rütm. Samal ajal tähendab siinusrütm heaolu nii selle sõlme seisundis kui ka südame juhtivussüsteemi tervises. Muude kirjete puudumine eitab patoloogilisi muutusi südamelihases ja tähendab, et EKG on normaalne. Lisaks siinusrütmile võib see olla kodade, atrioventrikulaarne või ventrikulaarne, mis näitab, et rütmi määravad nende südame osade rakud ja seda peetakse patoloogiliseks.
See on noorte ja laste normi variant. See on rütm, mille korral impulsid väljuvad siinussõlmest, kuid südamelöökide vahelised intervallid on erinevad. Selle põhjuseks võivad olla füsioloogilised muutused (hingamisteede arütmia, kui südame kokkutõmbed aeglustuvad väljahingamisel). Ligikaudu 30% siinusarütmiatest vajavad kardioloogi jälgimist, kuna neid ähvardab tõsisemate rütmihäirete teke. Need on arütmiad pärast reumaatilist palavikku. Müokardiidi taustal või pärast seda, nakkushaiguste, südamedefektide taustal ja inimestel, kellel on anamneesis rütmihäired.
Need on südame rütmilised kokkutõmbed, mille sagedus on alla 50 minutis. Tervetel inimestel tekib bradükardia näiteks une ajal. Samuti on bradükardiat sageli näha professionaalsetel sportlastel. Patoloogiline bradükardia võib viidata haige siinuse sündroomile. Samal ajal on bradükardia rohkem väljendunud (südame löögisagedus keskmiselt 45–35 lööki minutis) ja seda täheldatakse igal kellaajal. Kui bradükardia põhjustab südame kokkutõmbumise pause päevasel ajal kuni 3 sekundit ja öösel umbes 5 sekundit, põhjustab kudede hapnikuvarustuse häireid ja avaldub näiteks minestamisena, on näidustatud operatsioon südame paigaldamiseks. südamestimulaator, mis asendab siinussõlme, kehtestades südamele normaalse kontraktsioonide rütmi.
Siinustahhükardia
Südame löögisagedus üle 90 minutis - jaguneb füsioloogiliseks ja patoloogiliseks. Tervetel inimestel kaasneb siinustahhükardiaga füüsiline ja emotsionaalne stress, kohvi joomine, mõnikord kange tee või alkohol (eriti energiajoogid). See on lühiajaline ja pärast tahhükardia episoodi normaliseerub südame löögisagedus lühikese aja jooksul pärast koormuse lõpetamist. Patoloogilise tahhükardiaga häirib südamepekslemine patsiendi puhkeolekus. Selle põhjused on temperatuuri tõus, infektsioonid, verekaotus, dehüdratsioon, türotoksikoos, aneemia, kardiomüopaatia. Ravige põhihaigust. Siinustahhükardia peatatakse ainult südameataki või ägeda koronaarsündroomi korral.
Ekstrasüstool
Need on rütmihäired, mille puhul siinusrütmist väljapoole jäävad kolded annavad erakordseid südame kokkutõmbeid, mille järel tekib kahekordistunud paus, mida nimetatakse kompenseerivaks. Üldiselt tajub patsient südamelööke ebaühtlasena, kiirena või aeglasena, mõnikord kaootilisena. Kõige rohkem häirivad südame rütmihäired. Võib esineda ebamugavustunne rinnus löökide, kipituse, hirmu- ja tühjusetunde näol kõhus.
Mitte kõik ekstrasüstolid ei ole tervisele ohtlikud. Enamik neist ei too kaasa olulisi vereringehäireid ega ohusta elu ega tervist. Need võivad olla funktsionaalsed (paanikahoogude, kardioneuroosi, hormonaalsete häirete taustal), orgaanilised (IHD-ga, südamerikked, müokardi düstroofia või kardiopaatia, müokardiit). Need võivad viia ka mürgistuse ja südameoperatsioonini. Sõltuvalt esinemiskohast jagunevad ekstrasüstolid kodade, vatsakeste ja antrioventrikulaarseteks (tekivad kodade ja vatsakeste piiril asuvas sõlmes).
- Üksikud ekstrasüstolid on kõige sagedamini haruldased (vähem kui 5 tunnis). Tavaliselt on need funktsionaalsed ega häiri normaalset verevarustust.
- Kahe paariga ekstrasüstolid kaasnevad teatud arvu normaalsete kontraktsioonidega. Selline rütmihäire viitab sageli patoloogiale ja nõuab täiendavat läbivaatust (Holteri monitooring).
- Allorütmiad on keerulisemad ekstrasüstolitüübid. Kui iga teine kontraktsioon on ekstrasüstool, on tegemist bigümeeniaga, kui iga kolmas on trigüneemia ja iga neljas kvadrihümeenia.
Ventrikulaarsed ekstrasüstolid on tavaks jagada viide klassi (vastavalt Launile). Neid hinnatakse igapäevase EKG jälgimise käigus, kuna tavapärase EKG indikaatorid mõne minuti pärast ei pruugi midagi näidata.
- Klass 1 - üksikud haruldased ekstrasüstolid sagedusega kuni 60 korda tunnis, mis pärinevad ühest fookusest (monotoopne)
- 2 - sagedane monotoopiline rohkem kui 5 minutis
- 3 - sagedane polümorfne (erineva kujuga) polütoopne (erinevatest fookustest)
- 4a - paaris, 4b - rühm (trigümeenia), paroksüsmaalse tahhükardia episoodid
- 5 - varajased ekstrasüstolid
Mida kõrgem klass, seda tõsisemad on rikkumised, kuigi tänapäeval ei vaja isegi 3. ja 4. klass alati arstiabi. Üldiselt, kui päevas on vähem kui 200 ventrikulaarset ekstrasüstoli, tuleks need klassifitseerida funktsionaalseteks ja mitte nende pärast muretseda. Sagedasema korral on näidustatud COP ECHO, mõnikord - südame MRI. Nad ei ravi ekstrasüstooli, vaid haigust, mis selleni viib.
Paroksüsmaalne tahhükardia
Üldiselt on paroksüsm rünnak. Rütmi paroksüsmaalne kiirendus võib kesta mitu minutit kuni mitu päeva. Sel juhul on südamelöökide vahelised intervallid samad ja rütm tõuseb üle 100 minutis (keskmiselt 120-lt 250-le). Tahhükardia on supraventrikulaarsed ja ventrikulaarsed vormid. Selle patoloogia aluseks on elektrilise impulsi ebanormaalne ringlus südame juhtivussüsteemis. Sellist patoloogiat tuleb ravida. Kodused abinõud rünnaku kõrvaldamiseks:
- hinge kinni hoidmine
- suurenenud sunnitud köha
- näo sukeldamine külma vette
WPW sündroom
Wolff-Parkinson-White'i sündroom on paroksüsmaalse supraventrikulaarse tahhükardia tüüp. Nimetatud seda kirjeldanud autorite nimede järgi. Tahhükardia väljanägemise keskmes on täiendava närvikimbu olemasolu kodade ja vatsakeste vahel, mille kaudu läbib impulss kiirem kui peamisest südamestimulaatorist.
Selle tulemusena tekib südamelihase erakordne kokkutõmbumine. Sündroom nõuab konservatiivset või kirurgilist ravi (arütmiavastaste tablettide ebaefektiivsuse või talumatusega, kodade virvendusarütmia episoodidega, kaasnevate südamedefektidega).
CLC – sündroom (Clerk-Levy-Christesco)
See sarnaneb mehhanismilt WPW-ga ja seda iseloomustab vatsakeste varasem ergastus võrreldes normiga, mis on tingitud täiendavast kimbust, mida mööda närviimpulss liigub. Kaasasündinud sündroom avaldub kiirete südamelöökide rünnakutes.
Kodade virvendus
See võib olla rünnaku või püsiva vormi kujul. See avaldub laperduse või kodade virvenduse kujul.
Kodade virvendus
Kodade virvendus
Kui süda väreleb, tõmbub see kokku täiesti ebaregulaarselt (väga erineva kestusega kontraktsioonide vahelised intervallid). See on tingitud asjaolust, et rütmi ei määra siinusõlm, vaid teised kodade rakud.
Selgub, et sagedus on 350 kuni 700 lööki minutis. Täisväärtuslikku kodade kontraktsiooni lihtsalt ei toimu, kokkutõmbuvad lihaskiud ei taga vatsakeste tõhusat täitmist verega.
Selle tulemusena halveneb südame poolt vere vabanemine ning elundid ja kuded kannatavad hapnikunälja käes. Kodade virvendusarütmia teine nimetus on kodade virvendus. Mitte kõik kodade kokkutõmbed ei jõua südame vatsakestesse, seega on südame löögisagedus (ja pulss) alla normaalse (bradüsüstool sagedusega alla 60) või normaalne (normosüstool 60–90) või üle normi (tahhüsüstool). rohkem kui 90 lööki minutis).
Kodade virvendusarütmiast on raske mööda vaadata.
- Tavaliselt algab see tugeva südamelöögiga.
- See areneb absoluutselt mitterütmiliste kõrge või normaalse sagedusega südamelöökide seeriana.
- Selle seisundiga kaasneb nõrkus, higistamine, pearinglus.
- Hirm surma ees on väga väljendunud.
- Võib esineda õhupuudust, üldist erutust.
- Mõnikord esineb teadvusekaotus.
- Rünnak lõpeb rütmi normaliseerumisega ja urineerimistungiga, mille käigus väljub suur hulk uriini.
Rünnaku peatamiseks kasutavad nad refleksimeetodeid, ravimeid tablettide või süstide kujul või kardioversiooni (südame stimuleerimine elektrilise defibrillaatoriga). Kui kodade virvenduse rünnakut ei kõrvaldata kahe päeva jooksul, suureneb trombootiliste tüsistuste (kopsuemboolia, insult) risk.
Südamelöögi pideva virvenduse korral (kui rütm ei taastu ei ravimite või südame elektrilise stimulatsiooni taustal) muutuvad nad patsientidele tuttavamaks kaaslaseks ja neid on tunda ainult tahhüsüstooliga (kiired ebaregulaarsed südamelöögid). ). Kodade virvendusarütmia püsiva vormi tahhüsüstooli tunnuste tuvastamisel EKG-s on peamine ülesanne aeglustada rütmi normosüstoolini, püüdmata seda rütmiliseks muuta.
Näited EKG-filmide salvestustest:
- kodade virvendus, tahhüsüstoolne variant, pulsisagedus 160 tolli.
- Kodade virvendus, normosüstoolne variant, südame löögisagedus 64 tolli.
Kodade virvendusarütmia võib areneda südame isheemiatõve programmis türeotoksikoosi, orgaaniliste südamedefektide, suhkurtõve, haige siinuse sündroomi, mürgistuse (enamasti alkoholiga) taustal.
kodade laperdus
Need on sagedased (üle 200 minutis) regulaarsed kodade kokkutõmbed ja samad regulaarsed, kuid harvemini esinevad vatsakeste kontraktsioonid. Üldiselt esineb laperdust ägedas vormis sagedamini ja see on paremini talutav kui virvendus, kuna vereringehäired on vähem väljendunud. Värisemine areneb, kui:
- orgaanilised südamehaigused (kardiomüopaatiad, südamepuudulikkus)
- pärast südameoperatsiooni
- obstruktiivse kopsuhaiguse taustal
- tervetel inimestel seda peaaegu kunagi ei esine.
Kliiniliselt väljendub laperdus kiire rütmilise südamelöögi ja pulsi, kägiveenide turse, õhupuuduse, higistamise ja nõrkusena.
Juhtimishäired
Tavaliselt läbib siinussõlmes moodustunud elektriline erutus juhtivussüsteemi, kogedes atrioventrikulaarses sõlmes sekundi murdosa füsioloogilist viivitust. Oma teel stimuleerib impulss verd pumpavate kodade ja vatsakeste kokkutõmbumist. Kui mõnes juhtivussüsteemi osas jääb impulss ettenähtust kauemaks, siis erutus allosadesse tuleb hiljem, mis tähendab, et südamelihase normaalne pumpamistöö on häiritud. Juhtivushäireid nimetatakse blokaadideks. Need võivad esineda funktsionaalsete häiretena, kuid sagedamini on need tingitud narko- või alkoholimürgitusest ja orgaanilisest südamehaigusest. Sõltuvalt nende tekkimise tasemest on neid mitut tüüpi.
Sinoatriaalne blokaad
Kui impulsi väljumine siinussõlmest on keeruline. Tegelikult põhjustab see siinussõlme nõrkuse sündroomi, kontraktsioonide vähenemist kuni raske bradükardia, perifeeria verevarustuse häireid, õhupuudust, nõrkust, pearinglust ja teadvusekaotust. Selle blokaadi teist astet nimetatakse Samoilov-Wenckebachi sündroomiks.
Atrioventrikulaarne blokaad (AV blokaad)
See on atrioventrikulaarse sõlme ergastuse viivitus rohkem kui ette nähtud 0,09 sekundit. Seda tüüpi blokaadil on kolm astet. Mida kõrgem aste, seda harvemini vatsakesed kokku tõmbuvad, seda raskemad on vereringehäired.
- Esimesel viivitamisel võimaldab igal kodade kokkutõmbumisel säilitada piisav arv vatsakeste kontraktsioone.
- Teine aste jätab osa kodade kontraktsioonidest ilma ventrikulaarsete kontraktsioonideta. Seda kirjeldatakse PQ pikenemise ja vatsakeste löögi prolapsina kui Mobitz 1, 2 või 3.
- Kolmandat kraadi nimetatakse ka täielikuks põikiplokiks. Kodad ja vatsakesed hakkavad kokku tõmbuma ilma vastastikuse seoseta.
Sel juhul vatsakesed ei peatu, sest nad alluvad südame all olevatele osadele südamestimulaatoritele. Kui esimene blokaadi aste ei pruugi avalduda kuidagi ja seda tuvastatakse ainult EKG-ga, siis teist iseloomustavad juba perioodilise südameseiskuse, nõrkuse, väsimuse aistingud. Täielike blokaadide korral lisanduvad ilmingutele aju sümptomid (pearinglus, kärbsed silmades). Võib tekkida Morgagni-Adams-Stokesi rünnakud (kui vatsakesed väljuvad kõigist südamestimulaatoritest) koos teadvusekaotuse ja isegi krampidega.
Juhtivuse häired vatsakeste sees
Vatsakestes lihasrakkudesse levib elektriline signaal läbi selliste juhtivussüsteemi elementide nagu Hisi kimbu tüvi, selle jalad (vasak ja parem) ja jalgade oksad. Blokaadid võivad tekkida igal neist tasemetest, mis kajastub ka EKG-s. Sel juhul hilineb üks vatsakestest, selle asemel, et olla samaaegselt ergutusega kaetud, kuna sellele suunatav signaal liigub ümber blokeeritud ala.
Lisaks päritolukohale eristatakse täielikku või mittetäielikku blokaadi, samuti püsivat ja mittepüsivat. Intraventrikulaarsete blokaadide põhjused on sarnased teiste juhtivushäiretega (IHD, müo- ja endokardiit, kardiomüopaatiad, südamerikked, arteriaalne hüpertensioon, fibroos, südamekasvajad). Samuti mõjutavad antiartmiliste ravimite tarbimine, kaaliumisisalduse suurenemine vereplasmas, atsidoos ja hapnikunälg.
- Kõige tavalisem on His-kimbu (BPVLNPG) vasaku jala eesmise ülemise haru blokaad.
- Teisel kohal on parema jala blokaad (RBNB). Selle blokaadiga ei kaasne tavaliselt südamehaigusi.
- His-kimbu vasaku jala blokaad on tüüpilisem müokardi kahjustuste korral. Samal ajal on täielik blokaad (PBBBB) hullem kui mittetäielik blokaad (NBLBBB). Mõnikord tuleb seda eristada WPW sündroomist.
- Hisi kimbu vasaku jala tagumise alumise haru blokaad võib olla kitsa ja pikliku või deformeerunud rinnaga inimestel. Patoloogilistest seisunditest on see iseloomulikum parema vatsakese ülekoormusele (kopsuemboolia või südamedefektidega).
Kliinik blokaadid tasemel kimbu His ei ole väljendatud. Südame peamise patoloogia pilt on esikohal.
- Bailey sündroom - kahekiire blokaad (parema jala ja Hisi kimbu vasaku jala tagumise haru).
Müokardi hüpertroofia
Krooniliste ülekoormuste (rõhk, maht) korral hakkab südamelihas mõnes piirkonnas paksenema ja südamekambrid venivad välja. EKG-l kirjeldatakse selliseid muutusi tavaliselt kui hüpertroofiat.
- Vasaku vatsakese hüpertroofia (LVH) on tüüpiline arteriaalse hüpertensiooni, kardiomüopaatia ja mitmete südamedefektide korral. Kuid isegi tavalistel sportlastel, rasvunud patsientidel ja raske füüsilise tööga inimestel võib esineda LVH tunnuseid.
- Parema vatsakese hüpertroofia on kahtlemata märk suurenenud rõhust kopsuvereringe süsteemis. Krooniline cor pulmonale, obstruktiivne kopsuhaigus, südamedefektid (kopsustenoos, Falloti tetraloogia, vatsakeste vaheseina defekt) põhjustavad HPZh-d.
- Vasaku kodade hüpertroofia (HLH) - mitraal- ja aordi stenoosi või puudulikkusega, hüpertensioon, kardiomüopaatia, pärast müokardiiti.
- Parema aatriumi hüpertroofia (RAH) – koos cor pulmonale’i, trikuspidaalklapi defektide, rindkere deformatsioonide, kopsupatoloogiate ja kopsuembooliaga.
- Ventrikulaarse hüpertroofia kaudsed tunnused on südame elektrilise telje (EOC) kõrvalekalle paremale või vasakule. EOS-i vasakpoolne tüüp on selle kõrvalekalle vasakule, see tähendab LVH, parem tüüp on LVH.
- Süstoolne ülekoormus näitab ka südame hüpertroofiat. Harvemini on see tõend isheemiast (stenokardia valu korral).
Müokardi kontraktiilsuse ja toitumise muutused
Vatsakeste varajase repolarisatsiooni sündroom
Kõige sagedamini on see normi variant, eriti sportlastele ja kaasasündinud suure kehakaaluga inimestele. Mõnikord on see seotud müokardi hüpertroofiaga. Viitab elektrolüütide (kaalium) läbimise iseärasustele läbi kardiotsüüdi membraanide ja nende valkude omadustele, millest membraanid on ehitatud. Seda peetakse äkilise südameseiskumise riskiteguriks, kuid see ei anna kliinikut ja jääb enamasti ilma tagajärgedeta.
Mõõdukad või rasked difuussed muutused müokardis
See annab tunnistust müokardi alatoitumusest düstroofia, põletiku (müokardiit) või kardioskleroosi tagajärjel. Samuti kaasnevad pöörduvad hajusad muutused vee- ja elektrolüütide tasakaalu häiretega (koos oksendamise või kõhulahtisusega), ravimite (diureetikumid) võtmisega ja raske füüsilise koormuse korral.
See on märk müokardi toitumise halvenemisest ilma väljendunud hapnikunäljata, näiteks elektrolüütide tasakaalu rikkumise või düshormonaalsete seisundite taustal.
Äge isheemia, isheemilised muutused, T-laine muutused, ST depressioon, madal T
See kirjeldab pöörduvaid muutusi, mis on seotud müokardi hapnikuvaegusega (isheemia). See võib olla kas stabiilne stenokardia või ebastabiilne äge koronaarsündroom. Lisaks muutuste endi olemasolule kirjeldatakse ka nende asukohta (näiteks subendokardi isheemia). Selliste muutuste eripäraks on nende pöörduvus. Igal juhul eeldavad sellised muutused selle EKG võrdlemist vanade filmidega ja infarkti kahtluse korral tuleks teha troponiini kiirtestid südamelihase kahjustuse tuvastamiseks või koronaarangiograafia. Sõltuvalt südame isheemiatõve variandist valitakse isheemiline ravi.
Arenenud südameatakk
Tavaliselt kirjeldatakse seda järgmiselt:
- etappide kaupa. äge (kuni 3 päeva), äge (kuni 3 nädalat), alaäge (kuni 3 kuud), cicatricial (eluaegne pärast südameinfarkti)
- mahu järgi. transmuraalne (suur fookuskaugus), subendokardiaalne (väike fokaalne)
- vastavalt infarkti asukohale. on eesmine ja eesmine vahesein, basaal, külgmine, alumine (tagumine diafragmaatiline), ümmargune apikaalne, tagumine basaal ja parem vatsake.
Sündroomide ja spetsiifiliste EKG muutuste mitmekesisus, täiskasvanute ja laste näitajate erinevus, sama tüüpi EKG muutusteni viivate põhjuste rohkus ei võimalda mittespetsialistil tõlgendada isegi funktsionaalse diagnostiku valmis järeldust. . Kui EKG tulemus on käes, on palju mõistlikum pöörduda õigeaegselt kardioloogi poole ja saada pädevaid soovitusi oma probleemi edasiseks diagnoosimiseks või raviks, vähendades oluliselt kardiaalsete erakorraliste seisundite riske.
Kuidas dešifreerida südame EKG-d?
Elektrokardiograafiline uuring on kõige lihtsam, kuid väga informatiivne meetod patsiendi südame töö uurimiseks. Selle protseduuri tulemus on EKG. Arusaamatud jooned paberitükil sisaldavad palju teavet inimkeha põhiorgani seisundi ja toimimise kohta. EKG indikaatorite dešifreerimine on üsna lihtne. Peaasi on teada selle protseduuri mõningaid saladusi ja omadusi, samuti kõigi näitajate norme. 
EKG-l registreeritakse täpselt 12 kõverat. Igaüks neist räägib iga konkreetse südameosa tööst. Niisiis, esimene kõver on südamelihase eesmine pind ja kolmas joon on selle tagumine pind. Kõigi 12 juhtme kardiogrammi salvestamiseks kinnitatakse elektroodid patsiendi kehale. Spetsialist teeb seda järjestikku, paigaldades need kindlatesse kohtadesse.
Dekrüpteerimise põhimõtted
Kardiogrammi graafikul on igal kõveral oma elemendid:
- Hambad, mis on alla või üles suunatud punnid. Kõik need on tähistatud ladina suurtähtedega. "P" näitab südamekodade tööd. "T" on müokardi taastav võime.
- Segmendid on kaugus mitme naabruses asuva tõusva või laskuva hamba vahel. Arstid on eriti huvitatud selliste segmentide näitajatest nagu ST ja PQ.
- Intervall on tühimik, mis hõlmab nii segmenti kui ka hammast.
Iga konkreetne EKG element näitab teatud protsessi, mis toimub otse südames. Nende laiuse, kõrguse ja muude parameetrite järgi on arstil võime saadud andmeid õigesti dešifreerida.

Kuidas tulemusi analüüsitakse?
Niipea, kui spetsialist saab elektrokardiogrammi kätte, algab selle dekodeerimine. Seda tehakse teatud ranges järjekorras:
- Õige rütmi määravad "R"-hammaste vahed. Need peavad olema võrdsed. Vastasel juhul võib järeldada, et südame rütm on vale.
- EKG abil saate määrata südame löögisageduse. Selleks peate teadma indikaatorite salvestamise kiirust. Lisaks peate loendama ka rakkude arvu kahe R-laine vahel. Norm on 60–90 lööki minutis.
- Südamelihase erutuse allika määravad mitmed spetsiifilised tunnused. Seda ütleb muuhulgas "P" laine parameetrite hindamine. Norm tähendab, et allikaks on siinusõlm. Seetõttu on tervel inimesel alati siinusrütm. Kui esineb ventrikulaarne, kodade või mõni muu rütm, näitab see patoloogia olemasolu.
- Spetsialist hindab südame juhtivust. See juhtub vastavalt iga segmendi ja hamba kestusele.
- Südame elektriline telg, kui see nihkub piisavalt järsult vasakule või paremale, võib samuti viidata probleemidele südame-veresoonkonna süsteemis.
- Iga hammast, intervalli ja segmenti analüüsitakse individuaalselt ja üksikasjalikult. Kaasaegsed EKG-seadmed väljastavad kohe automaatselt kõigi mõõtmiste indikaatorid. See lihtsustab oluliselt arsti tööd.
- Lõpuks teeb spetsialist järelduse. See näitab kardiogrammi dekodeerimist. Kui leiti patoloogilisi sündroome, tuleb need seal näidata.

Täiskasvanute normaalsed näitajad
Kardiogrammi kõigi näitajate norm määratakse hammaste asendi analüüsimise teel. Kuid südame rütmi mõõdetakse alati kõrgeimate hammaste vahelise kaugusega "R" - "R". Tavaliselt peaksid need olema võrdsed. Maksimaalne erinevus ei tohi olla suurem kui 10%. Vastasel juhul pole see enam norm, mis peaks jääma 60-80 pulsatsiooni minutis. Kui siinusrütm on sagedasem, on patsiendil tahhükardia. Vastupidi, aeglane siinusrütm viitab haigusele, mida nimetatakse bradükardiaks.
P-QRS-T intervallid näitavad teile impulsi läbimist otse kõigi südameosakondade kaudu. Norm on indikaator vahemikus 120 kuni 200 ms. Graafikul näeb see välja nagu 3-5 ruutu.
Mõõtes laiust Q-lainest S-laineni, saab aimu südamevatsakeste ergutusest. Kui see on norm, on laius 60-100 ms.
Ventrikulaarse kontraktsiooni kestust saab määrata Q-T intervalli mõõtmisega. Norm on 390-450 ms. Kui see on mõnevõrra pikem, saab panna diagnoosi: reuma, isheemia, ateroskleroos. Kui intervalli lühendada, võime rääkida hüperkaltseemiast.

Mida hambad tähendavad?
EKG dešifreerimisel on tõrgeteta vaja jälgida kõigi hammaste kõrgust. See võib viidata tõsiste südamepatoloogiate esinemisele:
- Q-laine on vasaku südame vaheseina erutuse indikaator. Norm on veerand R-laine pikkusest.Kui see ületatakse, on võimalik müokardi nekrootiline patoloogia;
- S-laine näitab nende vaheseinte ergutamist, mis asuvad vatsakeste basaalkihtides. Sel juhul on norm 20 mm kõrgune. Kui on kõrvalekaldeid, näitab see koronaarhaigust.
- R-laine EKG-s räägib kõigi südamevatsakeste seinte aktiivsusest. See on fikseeritud kõigis EKG kõverates. Kui kuskil tegevust pole, siis on mõttekas kahtlustada ventrikulaarset hüpertroofiat.
- T-laine ilmub I ja II joonele, nagu ülespoole suunatud. Kuid VR-kõveras on see alati negatiivne. Kui T-laine on EKG-l liiga kõrge ja terav, kahtlustab arst hüperkaleemiat. Kui see on pikk ja tasane, on hüpokaleemia tekkimise võimalus.

Tavalised laste elektrokardiogrammi näidud
Lapsepõlves võib EKG näitajate norm veidi erineda täiskasvanu omadustest:
- Alla 3-aastaste imikute pulss on umbes 110 pulsatsiooni minutis ja vanuses 3-5 aastat - 100 lööki. See näitaja noorukitel on juba madalam - 60-90 pulsatsiooni.
- QRS-i näitude norm on 0,6-0,1 s.
- P-laine ei tohiks tavaliselt olla kõrgem kui 0,1 s.
- Laste südame elektriline telg peaks jääma muutumatuks.
- Rütm on ainult siinus.
- EKG-l võib Q-T intervall e ületada 0,4 s ja P-Q peaks olema 0,2 s.
Siinuspulss väljendatakse kardiogrammi dekodeerimisel südame löögisageduse funktsioonina hingamisel. See tähendab, et südamelihas tõmbub normaalselt kokku. Sel juhul on pulsatsioon 60-80 lööki minutis.
Miks hinded erinevad?
Sageli seisavad patsiendid silmitsi olukorraga, kus nende EKG näidud on erinevad. Millega see seotud on? Kõige täpsemate tulemuste saamiseks tuleb arvestada paljude teguritega:
- EKG salvestamise moonutused võivad olla tingitud tehnilistest probleemidest. Näiteks tulemuste vale liimimisega. Ja paljud rooma numbrid näevad nii tagurpidi kui ka tagurpidi välja ühesugused. See juhtub, et graafik on valesti lõigatud või esimene või viimane hammas on kadunud.
- Protseduuri eelnev ettevalmistus on oluline. EKG päeval ei tohiks te rikkalikku hommikusööki süüa, isegi soovitav on sellest täielikult keelduda. Peate loobuma vedelike, sealhulgas kohvi ja tee joomisest. Lõppude lõpuks stimuleerivad nad südame löögisagedust. Selle tulemusena on tulemused moonutatud. Kõige parem on eelnevalt duši all käia, kuid kehatooteid pole vaja peale kanda. Lõpuks peate protseduuri ajal lõõgastuma nii palju kui võimalik.
- Elektroodide ebaõiget asendit ei saa välistada.
Parim on kontrollida oma südant elektrokardiograafiga. Ta aitab protseduuri võimalikult täpselt ja täpselt läbi viia. Ja EKG tulemuste näidatud diagnoosi kinnitamiseks määrab arst alati täiendavad uuringud.
EKG tõlgendamist teostab kvalifitseeritud spetsialist. See funktsionaalse diagnostika meetod kontrollib:
- Südame löögisagedus: milline on elektriimpulsi generaatorite ja neid impulsse juhtivate südamesüsteemide seisund.
- Südamelihas: selle seisund ja jõudlus, kahjustused, põletikud ja muud patoloogilised protsessid, mis võivad mõjutada südame seisundit.
- EKG kontroll;
- Holter (südame töö jälgimine kogu päeva jooksul);
- Südamelihase ultraheli;
- Jooksurada (südame jõudluse test treeningu ajal).
- funktsionaalne (avaldub paanika ja närvide taustal);
- orgaaniline (kui inimesel on südamerikked, müokardiit ja kaasasündinud probleemid kardiovaskulaarsüsteemiga).
- 1. Haiguse manifestatsiooni üksikjuhud kuni 60 korda tunnis, mida ühendab üks fookus (monotoopne).
- 2. Pidevad monotoopsed muutused, mis avalduvad koguses rohkem kui 5-6 korda minutis.
- 3. Püsivad polümorfsed (erineva kujuga) ja polütoopsed (erinev esinemisfookus) muutused.
- 4. Paaritud või rühm, millega kaasnevad episoodilised paroksüsmaalse tahhükardia hood.
- 5. Ekstrasüstolide varajane ilming.
- 1. Sinoatriaalne blokaad: impulsi läbimine otse siinussõlmest on keeruline. Seejärel areneb see blokaad siinussõlme nõrkuse sündroomiks, põhjustab kontraktsioonide arvu vähenemist kuni uue blokaadini, perifeerse sektsiooni verevarustuse häireid, õhupuudust, nõrkust, pearinglust ja teadvusekaotust.
- 2. Samoilov-Wenckebachi blokaad - sinoatriaalse blokaadi teine aste.
- 3. Atrioventrikulaarne blokaad on atrioventrikulaarse sõlme hilinenud erutus üle 0,09 sekundi. Seda tüüpi blokaadil on 3 kraadi. Haiguse kõrgeima astme korral tõmbuvad vatsakesed tõenäolisemalt kokku. Seetõttu muutuvad kõrgeimates staadiumides vereringehäired tugevamaks.
Näita kõike
Südamelöögid
Patsiendid koguvad elektrokardiogrammi koos selle tulemustega. Seda ei saa iseenesest dekrüpteerida. Diagrammi lugemiseks vajate meditsiinilist eriharidust. Enne funktsionaaldiagnostiga kohtumist pole vaja närvi minna. Vastuvõtmisel räägib ta teile kõigist diagnoosiga kaasnevatest riskidest, määrates tõhusa ravi. Kuid kui patsiendil diagnoositakse tõsine haigus, on vaja konsulteerida kardioloogiga.
Kui EKG dekodeerimine ei andnud selgeid tulemusi, võib arst määrata täiendavaid uuringuid:
Nende uuringute abil tehtud mõõtmiste tulemused on südame töö täpne näitaja. Kui müokardi töös tõrkeid ei esine, on analüüside tulemused head.
Terve inimese EKG-l leitakse kiri "Siinusrütm". Kui sellele kirjele lisada löökide sagedus minutis kuni 90, on tulemused head, süda töötab katkestusteta. Siinusrütm on siinussõlme rütmi mõõt, mis on peamine rütmitootja südamelihase kokkutõmbuvate elektriliste impulsside reguleerimisel ja genereerimisel. Elektrokardiogrammi kirjeldus, mis sisaldab siinusrütmi, on norm, mis näitab siinuse sõlme ja südamelihase enda tervist.

Kui südame kardiogrammi kirjelduses pole muid märkmeid, näitab see südame üldist tervist. Siinusrütm võib asendada kodade, atrioventrikulaarse või ventrikulaarsega. Seda tüüpi rütmid näitavad, et kontraktsioonid viivad läbi just need südameosad, mida peetakse patoloogiaks.

Mis on lipidogramm ja vere lipiidide spekter - analüüsi dekodeerimine
Mis on siinusarütmia?
Siinusarütmia on lapsepõlves ja noorukieas levinud diagnoos. Seda iseloomustavad erinevad ajaintervallid südamelihase siinuse kontraktsioonide vahel. Eksperdid ütlevad, et selle patoloogia põhjuseks võivad olla muutused füsioloogilisel tasemel. Kuni 40% siinusarütmiatest peab olema kardioloogi järelevalve all. Patsiente tuleb uurida ja uuesti läbi vaadata iga 3-4 kuu järel. Sellised ettevaatusabinõud kaitsevad teid nii palju kui võimalik tõsisemate südamehaiguste tekke eest.

Siinusbradükardia on südame kontraktsioonide rütm kuni 50 korda minutis. See nähtus on võimalik ka tervetel inimestel une ajal või professionaalsetel sportlastel. Patoloogiline bradükardia võib olla haige siinuse sündroomi tunnuseks. See juhtum tähendab tõsist bradükardiat, mis ulatub kuni 35 südamelööki minutis. Sellist patoloogiat saate jälgida kogu aeg ja mitte ainult öösel.
Kui bradükardia seisneb kuni 3-sekundiliste kontraktsioonide vahel päevasel ja kuni 5-sekundilisel öösel, võib tekkida kudede hapnikuvarustuse häire, mis tavaliselt põhjustab minestamist. Sellest probleemist aitab vabaneda vaid elektrilise päritoluga südamestimulaator, mis asetatakse operatsiooni ajal otse südamele. Paigaldamine toimub siinussõlme kohas, mis võimaldab veelgi südamel töötada ilma tõrgeteta.
Halva kardiogrammi põhjused võivad olla seotud siinustahhükardiaga, mis on südame löögisageduse kokkutõmbumine rohkem kui 90 korda minutis. See jaguneb füsioloogiliseks ja patoloogiliseks tahhükardiaks. Tervetel inimestel võib siinustahhükardia tekkida füüsilise ja emotsionaalse stressi, kohvi või kange tee, alkoholi sisaldavate jookide ja energiajookide joomise ajal. Siinustahhükardia pärast aktiivset ajaviidet on lühike ilming. Pärast suurenenud löökide arvu ilmnemist naaseb rütm pärast füüsilise aktiivsuse intensiivsuse vähenemist üsna lühikese aja jooksul normaalsesse olekusse.

Patoloogilise tahhükardia korral muretseb patsiendi kogu aeg kiire südametegevus. Südame löögisageduse suurenemise põhjus võib olla: palavik, infektsioon, verekaotus, dehüdratsioon, aneemia ja palju muud. Ravige tahhükardiat põhjustavat põhjust. Siinustahhükardia leevenemine toimub ainult müokardiinfarkti või ägeda koronaarsündroomi korral.

Kuidas ekstrasüstool avaldub?
Spetsialist saab selle patoloogia kohe kindlaks teha, kuna tegemist on rütmimuutusega, mille olemus on siinusrütmi taga olevad kolded. Need annavad südamelihasele täiendavaid kokkutõmbeid. Pärast seda protsessi ilmub ajaliselt kahekordistunud paus, mille nimi on kompenseeriv. Patsiendid usuvad, et selline südamelöögi muutus toimub närvistressi tõttu. Rütm võib olla nii kiire kui aeglane, mõnikord kaootiline. Patsient ise võib märgata südamelöökide rütmis tekkivaid langusi.
Ekstrasüstooliga EKG dekodeerimise näide on näide patoloogiast, mis on nähtav isegi mittespetsialistidele. Mõned patsiendid kurdavad mitte ainult rütmi muutusi, vaid ka ebameeldivaid ja valulikke aistinguid rindkere piirkonnas. Nad kogevad põrutusi, kipitust, ahenevat hirmutunnet, mis tõuseb kõhus.

Sellised ilmingud ei ole alati patoloogilised ja eluohtlikud.
Mitut tüüpi ekstrasüstolid ei pärsi vereringet ega vähenda südame töövõimet.
Ekstrasüstolid jagunevad kahte tüüpi:
20% juhtudest on haiguse põhjuseks mürgistus või operatsioon südame piirkonnas. Üks ekstrasüstooli ilming esineb harva (kuni 5 korda 1 tunni jooksul). Sellised kastmed on oma olemuselt funktsionaalsed, need ei ole takistuseks normaalsele verevarustusele. Mõnikord tekivad paaris ekstrasüstolid. Need ilmuvad pärast mitmeid tavalisi kokkutõmbeid. Just see rütm on takistuseks südamelihase normaalsele toimimisele. Selle manifestatsiooni täpseks diagnoosimiseks on ette nähtud täiendav EKG analüüs ja Holter koos seadistusega päevaks.

Patoloogia peamised klassid
Ekstrasüstolidel on ka allorütmia välimus. Kui ekstrasüstool ilmneb igal teisel kontraktsioonil, diagnoosivad spetsialistid bigeminia, igal kolmandal - trigeminia, igal neljandal - kvadrigemiinia. Laumi klassifikatsiooni järgi jagunevad ventrikulaarsed ekstrasüstolid sõltuvalt igapäevastest uuringunäitajatest 5 klassi:
Ravi jaoks ravimeid ei määrata. Kui haigus avaldub vähem kui 200 korda päevas (Holteri jälgimine aitab täpse arvu kindlaks teha), peetakse ekstrasüstolid ohutuks, nii et te ei peaks nende ilmingute pärast muretsema. Vajalikud on regulaarsed kardioloogi uuringud iga 3 kuu järel.
Kui patsiendi elektrokardiogramm tuvastas patoloogilisi kokkutõmbeid rohkem kui 200 korda päevas, määratakse täiendavad uuringud. Spetsialistid määravad südame ultraheli ja südamelihase magnetresonantstomograafia (MRI). Manifestatsiooni ravi on spetsiifiline ja nõuab erilist lähenemist, kuna ei ravita ekstrasüstole, vaid nende esinemise algpõhjuseid.

Paroksüsmaalne tahhükardia
Paroksüsm on rünnaku ilming. Sarnane südame löögisageduse suurenemise protsess võib kesta mitu tundi või mitu päeva. Elektrokardiogramm näitab lihaste kontraktsioonide vahel samu intervalle. Kuid rütm muutub ja võib 1 minuti jooksul jõuda üle 100 löögi (keskmine on 120-250 korda).

Arstid eristavad tahhükardia supraventrikulaarset ja ventrikulaarset tüüpi. Selle patoloogia aluseks on elektrilise impulsi ebanormaalne ringlus kardiovaskulaarsüsteemis. Sellest ilmingust saate kodus lahti, kuid mõneks ajaks: peate hinge kinni hoidma, hakkama vihaselt köhima või kastma oma nägu külma vette. Kuid sellised meetodid on ebaefektiivsed. Seetõttu on paroksüsmaalse tahhükardia raviks meditsiiniline meetod.
Üks supraventrikulaarse tahhükardia tüüpidest on Wolff-Parkinsoni-White'i sündroom. Pealkiri sisaldab kõigi seda kirjeldanud arstide nimesid. Seda tüüpi tahhükardia põhjuseks on täiendava närvikimbu ilmumine kodade ja vatsakeste vahele, mis juhib rütmi kiiremini kui peamine juht. Selle tulemusena - ühe lisaaja südame kokkutõmbumise tekkimine. Sellist patoloogiat saab ravida konservatiivselt või kirurgiliselt. Operatsioon on ette nähtud ainult siis, kui patsiendil on madal efektiivsus või allergia ravi aktiivsete komponentide suhtes, kodade virvendusarütmia või erineva iseloomuga südamedefektid.
Clerk-Levy-Christesco sündroom on eelmise patoloogiaga sarnane ilming, kuid seda iseloomustab vatsakeste tavapärasest varasem stimulatsioon täiendava kimbu abil, mille kaudu närviimpulss läbib. Sündroom on kaasasündinud patoloogia. Kui dešifreerite südame kardiogrammi, võib selle manifestatsiooni koheselt näha kiire südamelöögi rünnakutega.

Kodade virvendus
Fibrillatsiooni ajal täheldatakse südamelihase ebaregulaarseid kontraktsioone erineva pikkusega kontraktsioonide vaheaegadega. Seda seletatakse asjaoluga, et rütmi ei määra siinusõlm, vaid teised kodade rakud. Kontraktsioonide sagedus võib ulatuda isegi 700 löögini 1 minuti jooksul. Täielik kodade kontraktsioon lihtsalt puudub, see langeb lihaskiududele, mis ei lase vatsakestel täielikult verega täita. Selle protsessi tagajärg on südame poolt vere väljutamise halvenemine, mis põhjustab kõigi kehasüsteemide organite ja kudede hapnikunälga.
Kodade virvendusarütmial on teine nimi: kodade virvendus. Tegelikult ei lähe kõik kodade kokkutõmbed otse vatsakestesse. Selle tulemusena väheneb normaalne südame löögisagedus (bradüsüstool, mille löögisagedus on alla 60 löögi minutis). Kuid südame kokkutõmbumine võib olla normaalne (normosüstool, 60–90 korda minutis) ja suurenenud (tahhüsüstool, rohkem kui 90 korda minutis).

Kodade virvenduse määramine elektrokardiogrammil on lihtne, kuna rünnakuid on raske vahele jätta. Rünnaku algus 90% juhtudest on südamelihase tugev tõuge. Seejärel tekib rida mitterütmilisi südame kõikumisi, mille sagedus on suurenenud või normaalne. Samuti halveneb patsiendi seisund: ta muutub nõrgaks, higiseks, pearingluseks. Patsient ärkab väljendunud surmahirmuga. Võib esineda õhupuudust ja erutatud olekut. Mõnikord esineb teadvusekaotus. Samuti on kerge lugeda kardiogrammi rünnaku viimases staadiumis: rütm normaliseerub. Kuid patsient tunneb tugevat soovi urineerida, mille käigus väljub piisavalt palju vedelikku.
Haiguse leevendamiseks kasutatakse refleksmeetodeid, ravimeid tablettide või süstide kujul. Harvemini teostavad spetsialistid kardioversiooni - südamelihase stimuleerimist elektrilise defibrillaatori abil. Kui ventrikulaarse fibrillatsiooni rünnakuid ei kõrvaldata 2 päeva jooksul, võivad tekkida tüsistused. Võib tekkida kopsuemboolia, insult.
Pidev virvendusvorm, mille puhul ei aita ei ravimid ega südame elektriline stimulatsioon, muutub patsiendi elus igapäevaseks ja seda on tunda ainult tahhüsüstoolia (südame löögisageduse tõus) ajal. Kui elektrokardiogramm tuvastas tahhüsüstooli ja kodade virvendusarütmia, on vaja südame kontraktsioonide arvu vähendada normaalseks, püüdmata neid rütmiliseks muuta. Kodade virvendus võib ilmneda südame isheemiatõve, türeotoksikoosi, erineva iseloomuga südamedefektide, suhkurtõve, haige siinuse sündroomi, alkoholimürgistuse järgse mürgistuse taustal.

kodade laperdus
Kodade laperdus - kodade (rohkem kui 200 korda minutis) ja vatsakeste (alla 200 korra) pidevad ja sagedased kokkutõmbed. Flutteril on 90% juhtudest äge vorm, kuid see on palju paremini talutav ja lihtsam kui virvendus, kuna muutused vereringes on vähem väljendunud. Laperduse areng on võimalik südamehaiguste (kardiomüopaatia, südamepuudulikkuse) taustal pärast südamelihase operatsiooni. Obstruktiivse kopsuhaigusega see praktiliselt ei avaldu. EKG lugemine selle haigusega on lihtne, kuna see väljendub sagedaste rütmiliste südamelöökide, kaela veenide paistetuse, õhupuuduse, suurenenud higistamise ja nõrkusena.

Normaalses olekus moodustub siinussõlmes elektriline ergutus, mis läbib juhtivat süsteemi. See kogeb atrioventrikulaarse sõlme piirkonnas füsioloogilist viivitust sõna otseses mõttes sekundi murdosa võrra. See impulss stimuleerib kodasid ja vatsakesi, mille ülesanne on pumbata verd. Kui impulss hilineb mõnes süsteemi osas, jõuab see hiljem teistesse südamepiirkondadesse, mis toob kaasa häireid pumpamissüsteemi normaalses töös. Juhtivuse muutusi nimetatakse blokaadiks.
Blokaadide esinemine on funktsionaalne häire. Kuid 75% juhtudest on nende esinemise põhjuseks alkoholi- või uimastimürgitus ja südamelihase orgaanilised haigused. Blokaade on mitut tüüpi:
Juhtimishäired vatsakestes
Elektriline signaal liigub vatsakeste sees spetsiaalsetesse lihaskoest koosnevatesse rakkudesse. Selle signaali levik toimub selliste süsteemide kaudu nagu Hisi kimp, selle jalad ja nende oksad. Halva kardiogrammi põhjus on elektrisignaali juhtivuse häirete tekkimine. Spetsialistid diagnoosivad selle kõrvalekalde normist kergesti EKG-s. Samal ajal näitab diagramm selgelt, et üks vatsakestest stimuleeritakse hiljem kui teine, kuna signaalimine toimub viivitusega, kulgedes mööda möödasõidumarsruute soovitud piirkonna blokaadi tõttu.

Blokaad ei klassifitseerita mitte ainult toimumiskoha, vaid ka tüübi järgi. On täielikke ja mittetäielikke blokaade, püsivaid ja mittepüsivaid. Vatsakesesisese blokaadi algpõhjused on samad, mis teiste halva juhtivusega haiguste puhul: isheemiline haigus, kardiomüopaatia, erineva iseloomuga defektid, fibroos, südamevähid. Antiarütmiliste ravimite tarbimine, vere kaaliumisisalduse tõus, hapnikunälg ja palju muud võivad haiguse esinemist mõjutada.
Kõige sagedamini on Hisi kimbu vasaku jala ülemise haru ummistus. Teise koha hõivab parema jala kogu piirkonna blokaad. See ei esine teiste südamehaiguste tõttu. Vasaku jala blokaad tekib mitmete haiguste korral müokardi kahjustustega. Vasaku jala alumine haru kannatab inimese rindkere struktuuri patoloogiliste muutuste all. See võib ilmneda ka parema vatsakese ülekoormamisel.
Elektrokardiogramm (EKG) on instrumentaalne diagnostiline meetod, mis määrab südame elektriliste impulsside registreerimisega südame patoloogilised protsessid. Südamelihaste aktiivsuse graafiline esitus elektriimpulsside mõjul võimaldab kardioloogil õigeaegselt tuvastada südamepatoloogiate esinemist või arengut.
EKG dekodeerimise indikaatorid aitavad suure kindlusega kindlaks teha:
- Südame kontraktsioonide sagedus ja rütm;
- Südamelihase ägedate või krooniliste protsesside õigeaegne diagnoosimine;
- Südame juhtivuse ja selle iseseisvate rütmiliste kontraktsioonide häired;
- Vaadake hüpertroofilisi muutusi selle osakondades;
- Vee-elektrolüütide tasakaalu ja mitte-südamepatoloogiate (cor pulmonale) tuvastamine kogu kehas.
Elektrokardiograafilise uuringu vajadus on tingitud teatud sümptomite ilmnemisest:
- sünkroonsete või perioodiliste mürade esinemine südames;
- minestusnähud (minestamine, lühiajaline teadvusekaotus);
- krambihoogude rünnakud;
- paroksüsmaalne arütmia;
- koronaararterite haiguse (isheemia) või infarkti ilmingud;
- südamevalu, õhupuudus, äkiline nõrkus, naha tsüanoos südamehaigustega patsientidel.
EKG-uuringut kasutatakse süsteemsete haiguste diagnoosimiseks, patsientide jälgimiseks anesteesias või enne operatsiooni. Enne 45-aastase verstaposti ületanud patsientide arstlikku läbivaatust.
EKG-uuring on kohustuslik arstlikus komisjonis (piloodid, autojuhid, masinad jne) või ohtliku tootmisega seotud isikutele.
Inimkehal on kõrge elektrijuhtivus, mis võimaldab lugeda selle pinnalt südame potentsiaalset energiat. Sellele aitavad kaasa erinevate kehaosadega ühendatud elektroodid. Südamelihase elektriliste impulsside ergastamisel kõigub pingeerinevus teatud röövimispunktide vahel, mis registreeritakse kehal - rinnal ja jäsemetel - asuvate elektroodidega.
 Südamelihase süstoli ja diastoli (kontraktsioon ja lõdvestumine) perioodil muutub teatud liikumine ja pinge suurus, pinge kõigub ja see fikseeritakse diagrammi paberlindile kõvera joonega - hambad, kumerus ja nõgusus. Signaalid luuakse ja kolmnurkhammaste tipud moodustuvad jäsemetele asetatud elektroodide abil (standardjuhtmed).
Südamelihase süstoli ja diastoli (kontraktsioon ja lõdvestumine) perioodil muutub teatud liikumine ja pinge suurus, pinge kõigub ja see fikseeritakse diagrammi paberlindile kõvera joonega - hambad, kumerus ja nõgusus. Signaalid luuakse ja kolmnurkhammaste tipud moodustuvad jäsemetele asetatud elektroodide abil (standardjuhtmed).
Kuus rinnal asuvat juhet näitavad südame aktiivsust horisontaalses asendis - V1 kuni V6.
Jäsemetel:
- Plii (I) - kuvab pingetaset vasakule ja paremale randmele asetatud elektroodide vaheahelas (I=LR+PR).
- (II) - fikseerib lindile elektrilise aktiivsuse ahelas - vasaku jala pahkluu + parema käe ranne).
- Plii (III) - iseloomustab pinget vasaku käe randme ja vasaku jala pahkluu fikseeritud elektroodide ahelas (LR + LN).
Vajadusel paigaldatakse täiendavad juhtmed, tugevdatakse - "aVR", "aVF" ja "aVL".


EKG diagrammi dešifreerimine, foto
Südame kardiogrammi dešifreerimise üldpõhimõtted põhinevad kardiograafia kõvera elementide näidustustel diagrammilindil.
Diagrammil olevad hambad ja punnid on tähistatud ladina tähestiku suurtähtedega - “P”, “Q”, “R”, “S”, “T”
- Kumerus (hammas või nõgusus) "P" näitab kodade funktsiooni (nende erutus) ja kogu ülespoole suunatud laine kompleksi - "QRS", mis on impulsi suurim levik läbi südamevatsakeste.
- Mõhk "T" iseloomustab müokardi (südamelihase keskmise kihi) potentsiaalse energia taastumist.
- Täiskasvanute EKG dešifreerimisel pööratakse erilist tähelepanu kaugusele (segmendile) külgnevate kõrguste - "P-Q" ja "S-T" vahel, mis kuvab elektriliste impulsside viivituse südamevatsakeste ja aatriumi vahel ning segmendi "TR" - lõõgastus. südamelihase intervall (diastool) .
- Kardiograafilise joone intervallid hõlmavad nii künkaid kui ka segmente. Näiteks - "P-Q" või "Q-T".
Iga element graafilisel pildil näitab teatud südames toimuvaid protsesse. Nende elementide näitajate (pikkus, kõrgus, laius), asukoht isoliini suhtes, omadused, vastavalt elektroodide (juhtmete) erinevatele asukohtadele kehal, saab arst tuvastada müokardi kahjustatud piirkonnad. , mis põhineb südamelihase energia dünaamiliste aspektide näidustustel.
EKG dešifreerimine - täiskasvanute norm, tabel
EKG dekodeerimise tulemuse analüüs viiakse läbi, hinnates andmeid teatud järjestuses:
- Südame löögisageduse näitajate määramine. Sama intervalliga "R" hammaste vahel vastavad näitajad normile.
- Arvutatakse südame kontraktsiooni sagedus. See määratakse lihtsalt - EKG salvestusaeg jaotub rakkude arvu järgi "R" hammaste vahelises intervallis. Hea südame kardiogrammi korral peaks südamelihase kontraktsioonide sagedus olema piirides, mis ei ületa 90 lööki / min. Tervislikul südamel peaks olema siinusrütm, selle määrab peamiselt "P" tõus, mis peegeldab kodade erutust. Laine liikumise korral on see normindikaator 0,25 mV kestusega 100 ms.
- "Q" hamba sügavuse suuruse norm ei tohiks olla suurem kui 0,25% "R" kõrguse ja 30 ms laiuse kõikumisest.
- Kõrguse kõikumise laiust "R" saab normaalse südamefunktsiooni korral kuvada suures vahemikus 0,5–2,5 mV. Ja ergastuse aktiveerimise aeg parema südamekambri tsoonis - V1-V2 on 30 ms. Vasaku kambri tsooni - V5 ja V6 kohal vastab see 50 ms-le.
- Vastavalt S-laine maksimaalsele pikkusele ei saa selle mõõtmed suurima juhtmestikuga normis ületada 2,5 mV läve.
- Kõrguse "T" kõikumiste amplituud, mis peegeldab müokardi algpotentsiaali taastavaid rakuprotsesse, peaks olema võrdne ⅔ "R" laine kõikumisest. Tavaline kõrguse intervall (laius) "T" võib varieeruda (100-250) ms.
- Normaalne ventrikulaarse tulistamiskompleksi (QRS) laius on 100 ms. Seda mõõdetakse hammaste "Q" alguse ja "S" lõpu intervalliga. "R" ja "S" lainete kestuse normaalne amplituudi määrab südame elektriline aktiivsus. Maksimaalne kestus peaks jääma 2,6 mV piiresse.
| EKG dekodeerimine täiskasvanutel on tabelis norm | |
| Indeks | Tähendus |
| QRS | 0,06-0,1 s |
| P | 0,07-0,11 s |
| K | 0,03 s |
| T | 0,12-0,28 s |
| PO | 0,12-0,2 s |
| südamerütm | 60-80 lööki minut |
EKG dešifreerimine lastel, indikaatorite norm
Nagu praktika näitab, ei erine laste elektrokardiogramm täiskasvanud patsientide normist palju. Kuid teatud füsioloogilised vanuseomadused võivad mõningaid näitajaid muuta. Eelkõige südame löögisagedus. Väikestel lastel (kuni 3 aastat) võivad need olla 100–110 kontraktsiooni minutis. Kuid juba puberteedieas on see võrdne täiskasvanute näitajatega (60–90).
Tavaliselt varieerub lastel südame EKG dešifreerimisel elektriimpulsside läbimine südame osades (kõrguste P, QRS, T intervallis) 120-200 ms.
Ventrikulaarse ergastuse (QRS) indikaator määratakse "Q" ja "S" lainete vahelise intervalli laiusega ja see ei tohiks ületada 60-100 ms piire.
Erilist tähelepanu pööratakse parema vatsakese (V1-V2) suurusele (erutusaktiivsusele). Lastel on see näitaja suurem kui vasaku vatsakese puhul. Vanusega normaliseeruvad näitajad.
- Üsna sageli on imikute EKG-l R-mägedel paksenemised, lõhenemised või sälgud. Selline sümptom täiskasvanute kardiogrammis viitab tahhükardiale ja bradükardiale ning lastel on see üsna tavaline seisund.
Kuid on märke halvast kardiogrammist südamed, mis viitavad patoloogiliste protsesside esinemisele või progresseerumisele südames. Palju sõltub lapse individuaalsest sooritusest. Lisaks täheldatakse normaalse südame löögisageduse katkemist või aeglustumist lastel, kellel on valu rinnus, pearinglus, sagedased vererõhu ebastabiilsuse nähud või koordinatsioonihäired.
Kui lapse EKG-uuringu ajal diagnoositakse pulsisagedus üle 110 löögi / min. - see on murettekitav signaal, mis räägib tahhükardia arengust.
On vaja koheselt vähendada lapse füüsilist aktiivsust ja kaitsta teda närvilise üleerutuvuse eest. Lastel võivad need sümptomid olla ajutised, kuid kui te midagi ette ei võta, muutub tahhükardia püsivaks probleemiks.
Näide EKG – kodade tahhükardia

Sellest artiklist saate teada sellise diagnostikameetodi kohta nagu südame EKG - mis see on ja mida see näitab. Kuidas toimub elektrokardiogrammi registreerimine ja kes suudab seda kõige täpsemalt dešifreerida. Samuti õpite iseseisvalt määrama normaalse EKG tunnuseid ja peamisi südamehaigusi, mida selle meetodiga saab diagnoosida.
Artikli avaldamise kuupäev: 03.02.2017
Artikkel viimati uuendatud: 29.05.2019
Mis on EKG (elektrokardiogramm)? See on üks lihtsamaid, ligipääsetavamaid ja informatiivsemaid meetodeid südamehaiguste diagnoosimiseks. See põhineb südames tekkivate elektriliste impulsside registreerimisel ja nende graafilisel salvestamisel hammaste kujul spetsiaalsele paberkilele.
Nende andmete põhjal saab hinnata mitte ainult südame elektrilist aktiivsust, vaid ka müokardi struktuuri. See tähendab, et EKG abil saab diagnoosida palju erinevaid südamehaigusi. Seetõttu on EKG sõltumatu tõlgendamine isiku poolt, kellel pole spetsiaalseid meditsiinilisi teadmisi, võimatu.
Lihtne inimene saab vaid esialgselt hinnata elektrokardiogrammi üksikuid parameetreid, kas need vastavad normile ja millisest patoloogiast saab rääkida. Kuid lõplikud järeldused EKG järelduse kohta saab teha ainult kvalifitseeritud spetsialist - kardioloog, samuti üld- või perearst.
Meetodi põhimõte
Südame kontraktiilne aktiivsus ja toimimine on võimalik tänu sellele, et selles tekivad regulaarselt spontaansed elektriimpulsid (lahendused). Tavaliselt asub nende allikas elundi ülemises osas (siinussõlmes, mis asub parema aatriumi lähedal). Iga impulsi eesmärk on läbida juhtivaid närviradasid läbi kõigi müokardi osakondade, kutsudes esile nende kokkutõmbumise. Kui impulss tekib ja läbib kodade müokardi ja seejärel vatsakeste, toimub nende vahelduv kontraktsioon - süstool. Impulsside puudumisel süda lõdvestub - diastool.
EKG diagnostika (elektrokardiograafia) põhineb südames tekkivate elektriimpulsside registreerimisel. Selleks kasutatakse spetsiaalset seadet - elektrokardiograafi. Selle toimimise põhimõte on fikseerida keha pinnal bioelektriliste potentsiaalide (lahenduste) erinevus, mis esineb südame eri osades kokkutõmbumise (süstolis) ja lõõgastumise (diastoli korral) ajal. Kõik need protsessid registreeritakse spetsiaalsele kuumustundlikule paberile graafiku kujul, mis koosneb teravatipulistest või poolkerakujulistest hammastest ja horisontaaljoontest nendevaheliste tühikute kujul.

Mida on veel oluline teada elektrokardiograafia kohta
Südame elektrilahendused läbivad mitte ainult seda elundit. Kuna kehal on hea elektrijuhtivus, on ergastavate südameimpulsside tugevus piisav, et läbida kõik kehakuded. Mis kõige parem, need levivad piirkonnas rinnale, samuti ülemistele ja alajäsemetele. See funktsioon on EKG aluseks ja selgitab, mis see on.
Südame elektrilise aktiivsuse registreerimiseks on vaja kinnitada üks elektrokardiograafi elektrood kätele ja jalgadele, samuti rindkere vasaku poole anterolateraalsele pinnale. See võimaldab tabada kõiki elektriimpulsside leviku suundi läbi keha. Müokardi kokkutõmbumis- ja lõdvestuspiirkondade vahelisi väljutusi nimetatakse südamejuhtmeteks ja need on kardiogrammil näidatud järgmiselt:
- Standardsed müügivihjed:
- I - esimene;
- II - teine;
- Ш - kolmas;
- AVL (sarnane esimesele);
- AVF (kolmanda analoog);
- AVR (kõikide juhtmete peegelpilt).
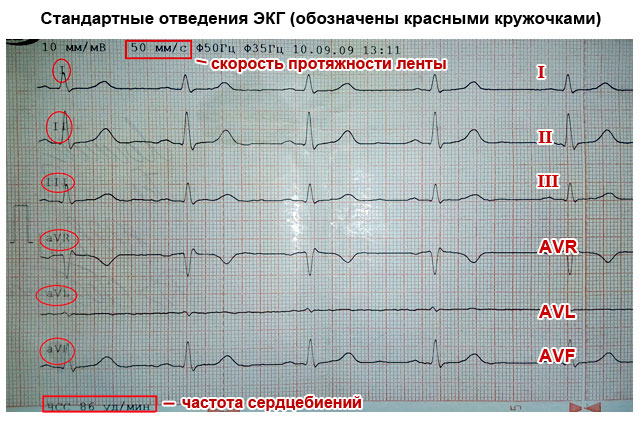
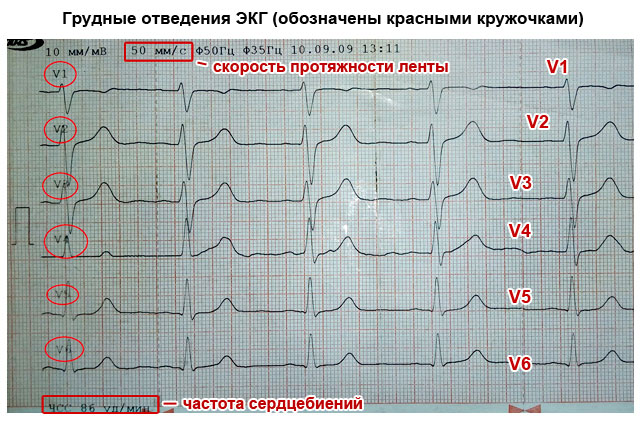
Juhtmete tähtsus seisneb selles, et igaüks neist registreerib elektrilise impulsi läbimise läbi teatud südameosa. Tänu sellele saate teavet järgmiste kohta:
- Kuidas süda asub rinnus (südame elektriline telg, mis langeb kokku anatoomilise teljega).
- Milline on kodade ja vatsakeste müokardi struktuur, paksus ja vereringe olemus.
- Kui regulaarselt siinussõlmes impulsse tekivad ja kas esineb katkestusi.
- Kas kõik impulsid juhitakse mööda juhtiva süsteemi radasid ja kas nende teel on takistusi.
Mis on elektrokardiogramm
Kui südame kõigi osakondade struktuur oleks sama, läbiksid närviimpulsid neid korraga. Selle tulemusena vastaks EKG-l iga elektrilahendus ainult ühele hambale, mis peegeldab kokkutõmbumist. Kontraktsioonide (impulsside) vaheline periood EGC-l on tasase horisontaalse joonena, mida nimetatakse isoliiniks.
Inimese süda koosneb paremast ja vasakust poolest, milles eristatakse ülemist osa - kodade ja alumist - vatsakesed. Kuna need on erineva suuruse, paksusega ja vaheseintega eraldatud, läbib ergastav impulss neid erineva kiirusega. Seetõttu registreeritakse EKG-s erinevad hambad, mis vastavad konkreetsele südameosale.

Mida hambad tähendavad
Südame süstoolse erutuse levimise jada on järgmine:
- Elektroimpulsslahenduste päritolu toimub siinussõlmes. Kuna see asub parema aatriumi lähedal, tõmbub see osa esimesena kokku. Väikese viivitusega, peaaegu samaaegselt, tõmbub vasak aatrium kokku. EKG-l peegeldub selline hetk P-laine abil, mistõttu seda nimetatakse kodadeks. See on suunatud ülespoole.
- Kodadest liigub eritis vatsakestesse läbi atrioventrikulaarse (atrioventrikulaarse) sõlme (modifitseeritud müokardi närvirakkude kogunemine). Neil on hea elektrijuhtivus, nii et tavaliselt ei teki sõlmes viivitust. See kuvatakse EKG-l P-Q intervallina – horisontaaljoonena vastavate hammaste vahel.
- Vatsakeste erutus. Sellel südameosal on kõige paksem müokard, mistõttu elektrilaine läbib neid kauem kui kodade kaudu. Selle tulemusena ilmub EKG-le kõrgeim hammas - R (ventrikulaarne), ülespoole. Sellele võib eelneda väike Q-laine, mis osutab vastupidises suunas.
- Pärast ventrikulaarse süstooli lõppu hakkab müokard lõdvestuma ja energiapotentsiaale taastama. EKG-s näeb see välja nagu S-laine (näoga allapoole) - täielik erutuse puudumine. Pärast seda tuleb väike T-laine, mis on suunatud ülespoole, millele eelneb lühike horisontaaljoon - S-T segment. Nad ütlevad, et müokard on täielikult taastunud ja on valmis uuesti kokkutõmbuma.
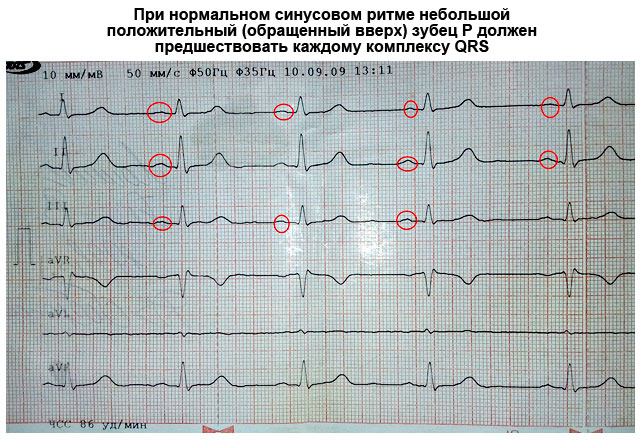


Kuna iga jäsemete ja rindkere külge kinnitatud elektrood (plii) vastab konkreetsele südameosale, näevad samad hambad erinevates juhtmetes erinevalt välja - mõnes on need rohkem väljendunud ja teistes vähem.
Kuidas dešifreerida kardiogrammi
EKG järjestikune dekodeerimine nii täiskasvanutel kui ka lastel hõlmab hammaste suuruse, pikkuse ja vahede mõõtmist, nende kuju ja suuna hindamist. Teie toimingud dekrüpteerimisega peaksid olema järgmised:
- Avage paber salvestatud EKG-ga. See võib olla kas kitsas (umbes 10 cm) või lai (umbes 20 cm). Näete mitut sakilist joont, mis jooksevad horisontaalselt üksteisega paralleelselt. Pärast lühikest vahet, milles hambaid pole, pärast salvestuse katkestamist (1–2 cm) algab uuesti mitme hambakompleksiga rida. Igal sellisel graafikul kuvatakse juht, nii et sellele eelneb tähis, millise juhtmega see on (näiteks I, II, III, AVL, V1 jne).
- Mõõtke ühes standardjuhtmetest (I, II või III), millel on kõrgeim R-laine (tavaliselt teine), kolme järjestikuse R-laine vaheline kaugus (R-R-R intervall) ja määrake indikaatori keskmine väärtus (jagage millimeetrit 2 korda). See on vajalik südame löögisageduse arvutamiseks ühe minuti jooksul. Pidage meeles, et selliseid ja muid mõõtmisi saab teha millimeetri skaalaga joonlauaga või EKG lindil kaugust lugedes. Iga suur lahter paberil vastab 5 mm ja iga punkt või väike lahter selle sees vastab 1 mm.
- Hinnake lünki R-lainete vahel: need on samad või erinevad. See on vajalik südame löögisageduse regulaarsuse kindlakstegemiseks.
- Hinnake ja mõõtke järjestikku EKG iga lainet ja intervalli. Määrake nende vastavus tavanäitajatega (tabel allpool).
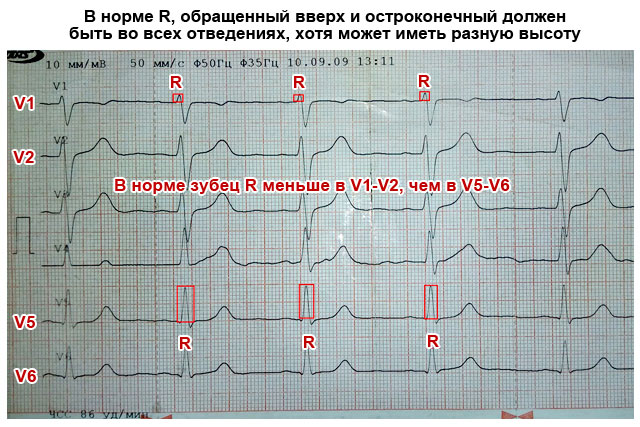
Oluline meeles pidada! Pöörake alati tähelepanu lindi kiirusele – 25 või 50 mm sekundis. See on südame löögisageduse (HR) arvutamisel põhimõtteliselt oluline. Kaasaegsed seadmed näitavad lindile pulsisagedust ja arvutust pole vaja teha.
Kuidas südame löögisagedust arvutada
Südamelöökide arvu arvutamiseks minutis on mitu võimalust:
- Tavaliselt registreeritakse EKG kiirusega 50 mm/sek. Sel juhul saate pulsi (südame löögisageduse) arvutada järgmiste valemite abil:
HR=60/((R-R (mm)*0,02))
EKG salvestamisel kiirusega 25 mm/s:
HR=60/((R-R (mm)*0,04)
- Samuti saate kardiogrammil arvutada südame löögisageduse järgmiste valemite abil:
- Salvestades kiirusega 50 mm/sek: HR = 600/keskmine suurte rakkude arv R-lainete vahel.
- Kui salvestate kiirusega 25 mm/sek: HR = 300/keskmine suurte rakkude arv R-lainete vahel.

Kuidas EKG välja näeb normaalsetes ja patoloogilistes tingimustes?
Kuidas peaks välja nägema tavaline EKG ja lainekompleksid, millised kõrvalekalded on kõige levinumad ja mida need näitavad, on kirjeldatud tabelis.
Oluline meeles pidada!
- Üks väike rakk (1 mm) EKG-kilel vastab 0,02 sekundile kiirusel 50 mm/s ja 0,04 sekundile kiirusel 25 mm/s (näiteks 5 rakku - 5 mm - üks suur rakk vastab 1 sekundile).
- AVR-kaablit hindamiseks ei kasutata. Tavaliselt on see standardsete juhtmete peegelpilt.
- Esimene juhe (I) dubleerib AVL-i ja kolmas (III) dubleerib AVF-i, nii et need näevad EKG-s välja peaaegu identsed.

| EKG parameetrid | Normi näitajad | Kuidas dešifreerida kõrvalekaldeid normist kardiogrammil ja mida need näitavad |
|---|---|---|
| Kaugus R-R-R | Kõik ruumid R-lainete vahel on ühesugused | Erinevad intervallid võivad rääkida kodade virvendusarütmiast, südameblokaadist |
| Südamerütm | Vahemikus 60 kuni 90 lööki minutis | Tahhükardia - kui südame löögisagedus on üle 90 / min Bradükardia - alla 60 / min |
| P-laine (kodade kontraktsioon) | Pöördub kaarekujuliselt ülespoole, umbes 2 mm kõrgune, eelneb igale R-lainele. Võib puududa III, V1 ja AVL puhul | Kõrge (üle 3 mm), lai (üle 5 mm), kahe poole kujul (kahe küüruga) - kodade müokardi paksenemine |
| Ei esine üldse juhtmetes I, II, FVF, V2-V6 - rütm ei tule siinussõlmest | ||
| Mitmed väikesed hambad R-lainete vahelise "sae" kujul - kodade virvendus | ||
| P-Q intervall | Horisontaalne joon P- ja Q-lainete vahel 0,1–0,2 sekundit | Kui see on piklik (50 mm / s salvestamisel rohkem kui 1 cm) - süda |
| lühendamine (alla 3 mm) – | ||
| QRS kompleks | Kestus on umbes 0,1 sek (5 mm), pärast iga kompleksi on T-laine ja horisontaaljoonel on tühimik | Ventrikulaarse kompleksi laienemine näitab ventrikulaarse müokardi hüpertroofiat, His-kimbu jalgade blokeerimist |
| Kui ülespoole suunatud kõrgete komplekside vahel ei ole tühikuid (need liiguvad pidevalt), viitab see kas vatsakeste virvendusele | ||
| On "lipu" kujul - müokardiinfarkt | ||
| Q laine | Allapoole suunatud, vähem kui ¼ R sügavusega, võib puududa | Sügav ja lai Q-laine standardsetes või rindkere juhtmetes viitab ägedale või varasemale müokardiinfarktile |
| R laine | Kõrgeim, näoga ülespoole (umbes 10–15 mm), terav, kõigis juhtmetes | Selle kõrgus võib erinevates juhtmetes olla erinev, kuid kui see on I, AVL, V5, V6 juhtmetes üle 15–20 mm, võib see viidata. Ülaservas sakiline R tähe M kujul näitab His kimbu jalgade blokaadi. |
| S laine | Esineb kõigis juhtmetes, allapoole suunatud, terav, sügavus võib erineda: standardjuhtmetes 2–5 mm | Tavaliselt võib rindkere juhtmetes selle sügavus olla sama mitu millimeetrit kui R kõrgus, kuid ei tohiks ületada 20 mm, ja juhtmetes V2-V4 on S sügavus sama, mis R kõrgus. Sügav või sakiline S in III, AVF, V1, V2 - vasaku vatsakese hüpertroofia. |
| S-T segment | Vastab S- ja T-lainete vahelisele horisontaaljoonele | Elektrokardiograafilise joone kõrvalekalle horisontaaltasapinnast üles või alla rohkem kui 2 mm näitab koronaarhaigust, stenokardiat või müokardiinfarkti |
| T laine | Pööratud ülespoole alla ½ R kõrguse kaarega, V1-s võib olla sama kõrgus, kuid see ei tohiks olla kõrgem | Kõrge, tipuga, topeltkübaraga T standardsetes ja rindkere juhtmetes näitab koronaarhaigust ja südame ülekoormust |
| T-laine ühinemine S-T intervalli ja R-lainega kaarekujulise "lipu" kujul näitab ägedat infarkti perioodi |

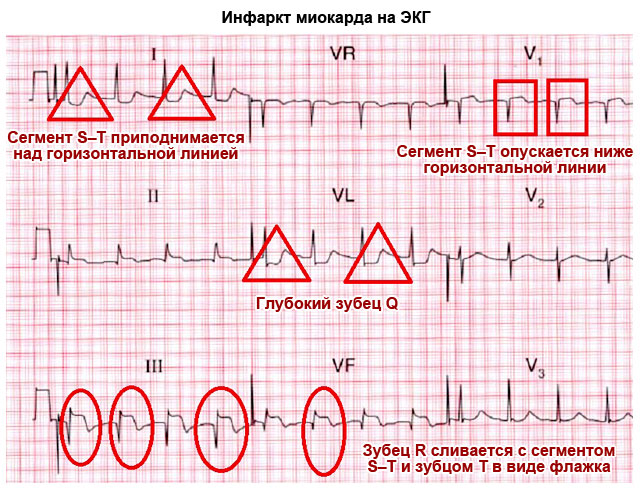
Midagi muud olulist
Tabelis kirjeldatud EKG omadused normaalsetes ja patoloogilistes tingimustes on vaid tõlgenduse lihtsustatud versioon. Tulemuste täieliku hinnangu ja õige järelduse saab teha ainult spetsialist (kardioloog), kes tunneb laiendatud skeemi ja kõiki meetodi peensusi. See kehtib eriti siis, kui teil on vaja lastel EKG-d dešifreerida. Kardiogrammi üldpõhimõtted ja elemendid on samad, mis täiskasvanutel. Kuid erinevas vanuses lastele kehtivad erinevad reeglid. Seetõttu saavad vastuolulistel ja kahtlastel juhtudel professionaalse hinnangu anda ainult lastekardioloogid.
