Balloonangioplastika – selle kirurgilise sekkumise korral sisestab arst kahjustatud pärgarterisse õhukese kateetri, mille otsas on tühjendatud balloon, viies selle kõige kitsamasse kohta. Õhupall pumbatakse täis, see paisub ja kas ainult enda suurust suurendades või trombi ära lõigates suurendab veresoone valendikku, taastades seeläbi normaalse verevoolu.
Millal tehakse balloonangioplastika?
Viimastel aastatel on naiste verevoolu taastamiseks ummistunud arterites laialdaselt kasutatud nii tavapärast perkutaanset balloonangioplastiat kui ka keerukamaid meetodeid – koronaarstentimist ja aterendaterektoomiat. Need meetodid on eriti tõhusad suhteliselt lühikeste blokeeritud alade puhastamisel ja alla 65-aastaste patsientide ravimisel, kellel on hiljuti tekkinud koronaararterite haiguse sümptomid.
Tavaliselt eelistatakse müokardiinfarktiga patsiendi meditsiinikeskusesse sattumisel tulemuste kiire saavutamise tõttu trombolüütiliste ainete ravile angioplastikat.
Ballooni angioplastika puudused
Kuid me ei tohiks unustada, et balloonangioplastika on mõnikord täis tõsiseid kõrvaltoimeid - arteriaalse seina rebend, uue trombi moodustumine, mis, kui seda kohe ei eemaldata, võib halvendada patsiendi kliinilist seisundit kuni südameinfarktini. Kui kirurgilist protseduuri viib läbi kõrgelt kvalifitseeritud kardioloog, on sellised tüsistused äärmiselt haruldased.
Meetodi miinusteks võib nimetada ka seda, et umbes aasta pärast angioplastikat aheneb igal kolmandal patsiendil koronaararteri valendik uuesti ja tuleb kas seda operatsiooni korrata või teha veel tehniliselt keerulisem koronaarsuhe.
Kuigi tavaliselt tehakse balloonangioplastikat meestele südame isheemiatõve raskemas staadiumis, on operatsiooni terapeutiline toime nende jaoks siiski suurem kui naistel. Viimase puhul ei ole võimalik veresoonte luumenit nii hästi puhastada ja valu rinnus vähendada. Algul arvasid kardioloogid, et selle põhjuseks on naiste pärgarterite väiksem suurus, ja proovisid kasutada väiksema läbimõõduga õhupalle. See aga ei mõjutanud kirurgiliste sekkumiste tulemusi. Nüüd on eksperdid seisukohal, et see erinevus on eelkõige seotud patsientide vanema vanuse ja kaasuvate haigustega, mis põhjustavad suurenenud tüsistuste riski.
Kuid isegi ülaltoodut arvesse võttes on balloonangioplastika tõhus meetod naiste pärgarterite normaalse verevoolu taastamiseks, kuna pikemas perspektiivis on selle efektiivsus nii neil kui ka meestel ligikaudu sama, välja arvatud naistele iseloomulike valuhoogude sagedus rinnus.
Lisaks on eduka operatsiooni ja südamearterite blokeeringu vabastamise korral naistel palju väiksem tõenäosus retsidiivideks.
S.Aizenshtat
"Balloonangioplastika, kuidas ja millal seda tehakse, puudused" ja muud artiklid jaotisest
Mis on koronaarangioplastika?
See on ravimeetod, mille käigus tehakse perkutaanset koronaarset sekkumist (PCI), mille käigus avatakse kolesteroolist blokeeritud koronaararterid (tõenäoliselt koronaararterite haigusest – CAD) ja taastatakse arteriaalne verevool südamekoesse ilma avatud südameoperatsioonita. Koronaararterisse sisestatakse spetsiaalne kateeter (pikk õõnes toru), mis tuleb ravida, vabastades selle ummistusest. Selle kateetri otsas on pisike õhupall. Balloon pumbatakse täis kohe, kui kateeter asetatakse koronaararteri ahenenud (st kahjustatud, ebatervislikusse) piirkonda. Täispuhutud õhupall surub arteris oleva rasvkoe kokku ja vabastab arteri ummistusest, muutes selle seest avatuks, mis parandab verevoolu selles.
Fluoroskoopia kasutamine. Spetsiaalne röntgenipilt aitab arstil täpsemalt hinnata veresoonte kahjustuse ulatust, täpselt koronaararteri ummistuse asukohta ja näidata, kuidas kontrastaine artereid läbib.
"Intravaskulaarne ultraheli" on tehnika, mis kasutab arvutit ja andurit, mis saadab välja helilaineid, et luua veresoonte kujutisi. Neid pilte saab kasutada PCI protsessis. Intravaskulaarse ultraheli (IVUS) kasutamine tagab otsese visualiseerimise ja mõõtmised veresoonte sees. IVUS võib aidata arstil valida sobiva suurusega balloone ja/või stente (stent on õhuke metallkonstruktsioon, mis aitab hoida veresooni lahti), et stent, kui seda kasutatakse, oleks korralikult avatud, ning aitab hinnata stentide kasutamist. muud angioplastika instrumendid.
Kateteriseerimise ajal kasutatakse sageli meetodit, mida nimetatakse fraktsionaalseks voolureserviks (FRF), et aidata kindlaks teha koronaararterite kerge ahenemise olulisust. Tehnika hõlmab arteriaalse stenoosi olulisuse diagnoosimist, st. võimaldab hinnata kahjustuse olulisust ja täpselt teada saada, kas kahjustus põhjustab pärgarteri haigust. FFR määratakse koronaarangiograafia ajal, mõõtes rõhku kogu kahjustatud piirkonnas. See võib aidata arstil teha õige otsuse, kas teha PCI või stentimine.
Arst saab otsustada, kas on vaja teist tüüpi protseduure, näiteks aterektoomiat (naastu eemaldamist) kitsenenud arteri kohas. Aterektoomia korral võib kasutada õhupalli pisikesi labasid või kateetri otsas olevat pöörlevat otsa. Kui kateeter jõuab arteri kitsendatud kohale, naastud hävitatakse või lõigatakse arteri avamiseks välja.
Mis on stent?
Koronaarstente kasutatakse nüüd peaaegu üldiselt perkutaansete koronaarsete sekkumiste korral, sageli pärast balloonangioplastiat, mis avab kitsenenud arteri ja hõlbustab stendi edasiliikumist. Stent on väike laiendatav metallitükk, mis sisestatakse operatsiooni ajal avatud arterisse, et vältida arteri ahenemist või sulgumist.
 Pärast stendi paigaldamist hakkab kude moodustuma stendi kohale mõne päeva jooksul pärast protseduuri. Stent kaetakse täielikult koega umbes kuu jooksul. On vaja võtta ravimeid - Aspiriin, Clopidogrel (Plavix), Prasugreel (Effient) või Tikagrelor (Brilint), mis vähendavad trombotsüütide (spetsiaalsed vererakud, mis kleepuvad kokku verejooksu peatamiseks) "kleepumist", et vältida nende moodustumist. verehüübed stendis. Arst peaks andma patsiendile konkreetsed juhised selle kohta, milliseid ravimeid ja kui kaua võtta.
Pärast stendi paigaldamist hakkab kude moodustuma stendi kohale mõne päeva jooksul pärast protseduuri. Stent kaetakse täielikult koega umbes kuu jooksul. On vaja võtta ravimeid - Aspiriin, Clopidogrel (Plavix), Prasugreel (Effient) või Tikagrelor (Brilint), mis vähendavad trombotsüütide (spetsiaalsed vererakud, mis kleepuvad kokku verejooksu peatamiseks) "kleepumist", et vältida nende moodustumist. verehüübed stendis. Arst peaks andma patsiendile konkreetsed juhised selle kohta, milliseid ravimeid ja kui kaua võtta.
Uue põlvkonna stendid on ravimiga kaetud, et vältida armkoe teket nende sees. Ravim pärsib kudede kasvu, mis võib toimuda kogu stendi pikkuses. Ravimi toime eesmärk on vältida stentitud veresoonte uut ahenemist. Kuna stendid võivad ummistuda, on oluline rääkida oma arstiga sellest, mida patsient peaks tegema, kui tal tekib pärast stendi paigaldamist valu rinnus.
Kui armkude on stendi sees, võib teise protseduuri teha kas balloonangioplastika või teise stendiga ning mõnikord kohaliku kiiritusraviga (nn brahhüteraapia), et puhastada armistunud piirkond ja avada veresoon.
Muud angioplastikaga seotud protseduurid, mida võib kasutada südame diagnoosimiseks, on järgmised:
Elektrokardiogramm (EKG);
- Holteri monitor;
- keskmise EKG signaal;
- südame kateteriseerimine;
- rindkere röntgen;
- rindkere kompuutertomograafia (CT);
- ehhokardiograafia;
- elektrofüsioloogilised uuringud;
- südame magnetresonantstomograafia (MRI);
- perfusiooniskaneerimise infarkt;
- radioisotoopide angiograafia;
- Südame CT.
Teine meetod on rotatsioonaterektoomia, mida mõnikord kasutatakse stentimise abistamiseks.
Angioplastika ja stentimise näidustused
Patsient ei vaja neid protseduure, kui ta on siiski võimeline enamiku oma igapäevatoimingutest ellu viima. Arst võib ennekõike proovida ravimeid ja muid ravimeetodeid.
Angioplastika näidustused:
Sümptomid, mis takistavad patsiendil igapäevaste ülesannete täitmist;
- nahahaavandid ja haavad jalal;
- infektsioon või gangreen jalal;
- arterite ahenemisest põhjustatud valu jalas, isegi kui inimene puhkab.
Peamised näidustused
Perkutaanset koronaarset sekkumist tehakse koronaarse verevoolu taastamiseks arterites, kui arterid on paigal kitsendatud, mida on võimalik saavutada lihtsalt angioplastika ja stentimisega. Siiski ei saa kõiki koronaararterite haigusi ravida perkutaanse koronaarse sekkumisega.
 - Südame isheemiatõbi (CHD). CAD on koronaararterite (veresooned, mis varustavad südamelihast hapniku ja toitainetega) ahenemine, mis on põhjustatud rasva kogunemisest arterite seintesse. IHD on protsess, mis põhjustab arteri ahenemist, piirates hapnikurikka verevarustust südamelihasesse.
- Südame isheemiatõbi (CHD). CAD on koronaararterite (veresooned, mis varustavad südamelihast hapniku ja toitainetega) ahenemine, mis on põhjustatud rasva kogunemisest arterite seintesse. IHD on protsess, mis põhjustab arteri ahenemist, piirates hapnikurikka verevarustust südamelihasesse.
Süda on omamoodi pump. Süda koosneb spetsiaalsest lihaskoest, mida nimetatakse müokardiks. Südame peamine ülesanne on pumbata verd kogu kehas, et kõik keha kuded saaksid hapnikku ja toitaineid.
Nagu iga pump, vajab süda toimimiseks kütust. Müokard vajab hapnikku ja toitaineid, nagu iga teine kehakude. Südamekambreid läbiv veri läheb aga ülejäänud kehasse. See veri ei anna müokardile hapnikku ja toitaineid. Müokard saab hapnikku ja toitaineid koronaararteritest, mis asuvad väljaspool südant.
- Stenokardia. Kui südamekude ei saa piisavat verevarustust, ei saa see toimida nii, nagu peaks. Kui müokardi verevarustus on mõneks ajaks vähenenud, tekib isheemia. Isheemia võib vähendada südame pumpamisvõimet, kuna südamelihas nõrgeneb toitainete ja hapniku puuduse tõttu.
Kahjuks ei pruugi patsiendil esineda varajase CAD sümptomeid, kuid haigus võib edasi areneda kuni arterite tõsise ummistumiseni, mis põhjustab stenokardiat (see on CAD-st tingitud valu rinnus või ebamugavustunne). Stenokardia sümptomiteks on: valu rinnus või käes, surve rinnus, väsimus, seedehäired, südamepekslemine ja õhupuudus.
- Müokardiinfarkt. Kui koronaararter on trombiga täielikult blokeeritud, võib tekkida müokardiinfarkt (südameinfarkt). Verehüüve võib tekkida naastude (rasvkoe kogunemine arteri seintesse) või rebenemise tõttu, mis põhjustab selles piirkonnas verehüüvete järsu kogunemise ja veresoonte ummistumise. Kui verevoolu kahjustatud südamelihase konkreetsesse piirkonda ei saa kiiresti taastada, siis kude sureb.
Arst võib patsiendile PCI-d soovitada ka muudel põhjustel.
Angioplastika ja stentimisega seotud riskid
Perkutaansete koronaarsete sekkumiste, stentide, aterektoomia ja sarnaste protseduuridega seotud võimalikud riskid:
Verejooks kateetri asukohas (kõige sagedamini kubemes, randmes või õlas)
- verehüüve või veresoonte kahjustus kateetri asukohas;
- infektsioon kateetri sisestamise kohas;
- südame rütmihäired (ebaregulaarsed südamerütmid);
- müokardiinfarkt;
- valu või ebamugavustunne rinnus;
- koronaararteri rebend, mis nõuab avatud südameoperatsiooni;
- allergiline reaktsioon ravimile, mida kasutatakse stendis, mis vabastab ravimeid patsiendi kehasse;
- allergilised reaktsioonid röntgenivärvile;
- verehüüve (tromb) jalgades või kopsudes;
- veresoonte kahjustused;
- närvikahjustus, mis võib põhjustada valu või tuimust jalas;
- neerupuudulikkus (suur risk selle tekkeks inimestel, kellel on juba neeruprobleemid);
- stendi nihkumine;
- Insult (harv).
Sõltuvalt patsiendi tervislikust seisundist võib esineda muid riske. Enne protseduuri peaksite oma arstiga arutama kõiki terviseprobleeme.
Ettevalmistus angioplastikaks ja stentimiseks
Arst selgitab patsiendile protseduuri ja pakub talle võimalust esitada kõik protseduuriga seotud küsimused.
- Patsiendil palutakse allkirjastada nõusolekuvorm, mis kinnitab tema nõusolekut testiga. Lugege see vorm hoolikalt läbi ja esitage küsimusi, kui midagi jääb arusaamatuks.
- Kui patsiendil on kunagi esinenud reaktsioon kontrastainele või kui ta on joodi suhtes allergiline, peab ta sellest oma arsti teavitama.
- Arstile tuleb öelda, kui patsient on tundlik või allergiline mis tahes ravimite, lateksi, teipide ja anesteetikumide (kohaliku ja üldise) suhtes.
- Patsient peab enne protseduuri teatud aja paastuma. Arst ütleb teile, kui kaua – paar tundi või üleöö.
- Kui naine on rase või kahtlustab, et ta võib rasestuda, peab ta sellest arsti teavitama, et ta saaks sellega protseduuri ajal arvestada.
- Patsient peab rääkima oma arstile, kui tal on rindkere ja/või kõhu augustamine.
- Patsient peab oma arstile rääkima kõikidest ravimitest (retsepti- ja käsimüügiravimitest) ja taimsetest toidulisanditest, mida ta võtab.
- Rääkige oma arstile, kui patsiendil on esinenud veritsushäireid või kui ta võtab antikoagulante või trombotsüütide agregatsiooni (verd vedeldavaid) ravimeid, Aspiriini või muid vere hüübimist mõjutavaid ravimeid. Patsiendil võib olla vaja ajutiselt peatada (või lõpetada) mõned neist ravimitest enne protseduuri. Siiski soovitab arst enne plaanilisi PCI protseduure patsiendil jätkata aspiriini ja trombotsüütide agregatsiooni vastaste ravimite võtmist.
- Arst võib paluda patsiendil enne protseduuri teha vereanalüüs, et teha kindlaks, kui kaua kulub vere hüübimiseks. Võib teha ka muid vereanalüüse.
- Patsient peab arstile rääkima, kui tal on südamestimulaator.
- Patsient võib enne protseduuri saada rahusteid – need aitavad tal lõõgastuda.
- Sõltuvalt patsiendi tervislikust seisundist võib arst määrata protseduuriks muid spetsiifilisi ettevalmistusi.
Protseduuri käik angioplastika ja stentimine
Perkutaanset koronaarset sekkumist saab teha patsiendi haiglas viibimise ajal. Protseduurid võivad erineda sõltuvalt patsiendi seisundist ja arsti praktikast.
Reeglina toimub operatsioon järgmiselt:
 - Patsiendil palutakse eemaldada kõik ehted või muud esemed, mis võivad protseduuri segada. Patsient võib nende kasutamisel kanda proteese või kuuldeaparaati.
- Patsiendil palutakse eemaldada kõik ehted või muud esemed, mis võivad protseduuri segada. Patsient võib nende kasutamisel kanda proteese või kuuldeaparaati.
- Patsiendil palutakse riided seljast võtta, talle antakse spetsiaalne kleit.
- Patsiendil palutakse enne protseduuri põis tühjendada.
- Kui patsiendil on kateetri (kubeme) piirkonnas liiga palju karvu, võib seda kärpida.
- Enne protseduuri sisestatakse patsiendi käsivarre intravenoosne kateeter koos ravimi süstimisega.
- Patsient asetatakse lamavasse asendisse (seljale).
- Patsient on ühendatud EKG monitoriga, mis salvestab südame elektrilise aktiivsuse ja jälgib südame tööd protseduuri ajal väikeste elektroodide abil. Protseduuri ajal jälgitakse kõiki elutähtsaid näitajaid (südame löögisagedus, vererõhk, hingamissagedus ja hapnikusisaldus).
Seadistatud on mitu monitori, mis näitavad elutähtsaid impulsse ja ka seda, kuidas kateeter värvi süstimisel patsiendi südamesse ja südame struktuuridesse liigub.
- Patsient saab enne protseduuri rahustavaid ravimeid – need aitavad tal lõõgastuda. Siiski võib ta protseduuri ajal ärkvel olla.
- Kateetri sisestamiskohast allpool olevaid impulsse kontrollitakse ja märgitakse, et pärast protseduuri saaks kontrollida kateetri sisestamiskohast allpool asuva jäseme vereringet.
- Kateetri sisestamiskohta süstitakse nahka lokaalanesteetikum. Mõne sekundi jooksul pärast lokaalanesteetikumi süstimist võib patsient tunda põletustunnet.
- Kui anesteetikum on mõjuma hakanud, sisestatakse kateetri ümbris veresoonde. See on plasttoru, mille kaudu kateeter asetatakse veresoonde ja viiakse südamesse. Tupp (tupp) sisestatakse kubeme või randme veresoonesse (praegu kõige sagedamini radiaalarterisse või randmesse).
- Angioplastika kateeter sisestatakse ümbrise kaudu veresoonde. Arst viib kateetri läbi aordi südamesse. Fluoroskoopiat kasutatakse kateetri südamesse viimiseks.
- Kateeter viiakse koronaararteritesse. Kui kateeter on paigas, süstitakse kontrastaine läbi kateetri koronaararteritesse. See võimaldab kitsendatud ala(d) näha. Kontrastaine veeni süstimisel võib patsient tunda suus soolast või metallist maitset ja/või lühiajalist peavalu. Need toimed kestavad tavaliselt mitu minutit.
- Patsient peab teavitama arsti, kui tal on hingamisraskused, higistamine, tuimus, sügelus, iiveldus ja oksendamine, külmavärinad või kiire südametegevus.
- Pärast kontrastaine süstimist tehakse südamest ja koronaararteritest kiire järjestikune röntgenülesvõte.
- Kui arst leiab kitsenenud arteri, liigub kateeter selles kohas edasi ja balloon avab arteri. Patsiendil võib verevoolu tõttu tekkida valu rinnus või ebamugavustunne, mis võib täitunud õhupalli ajutiselt blokeerida. Igasugune ebamugavustunne rinnus ja valu peaksid õhupalli tühjendamisel kaduma. Kui patsient aga märkab jätkuvat ebamugavustunnet või jätkuvat valu rinnus, kaelas, lõualuus, seljas või käes, õhupuudust või hingamisraskusi, peab ta sellest viivitamatult arstile teatama.
- Arst võib õhupalli mitu korda täis pumbata ja tühjendada – see võib juhtuda ajal, mil tuleb arteri avatuna hoidmiseks paigaldada stent. Mõnel juhul võidakse stent sisestada arterisse enne ballooni täispuhumist. Ballooni täitmine avab arteri ja laiendab stendi täielikult.
- Arst teeb pärast arteri avamist mõõtmised, pildistamise või angiograafia. Kui on kindlaks tehtud, et arter on piisavalt avatud, eemaldatakse angioplastika kateeter.
- Arst võib otsustada mitte eemaldada tilgutit või kateetrit umbes 5-6 tunni jooksul, et protseduuri ajal manustatud verd vedeldavad ravimid toimiksid. Patsient peab sel ajal mugavalt lamama.
- Kui kateetri sisestamise koht on käsivars, tuleb seda hoida sirgelt kõrgel padjal (plastplaadid on mõeldud küünarliigese immobiliseerimiseks).
Taastumine pärast angioplastikat ja stentimist
Pärast protseduuri võib patsiendi suunata vaatlustuppa või naasta oma haiglatuppa. See püsib voodis samal tasemel mitu tundi pärast protseduuri. Õde peaks jälgima oma elutähtsat tegevust, kateetri sisestamise kohta ja tundeid valutavas jalas või käes.
- Patsiendil soovitatakse õele otsekohe teatada, kui ta tunneb valu rinnus, pigistustunnet või muud valu, samuti soojust, verejooksu või valu kateetri asukohas jalas või käes.
- Voodirahu võib varieeruda kahest kuni kuue tunnini, olenevalt patsiendi heaolu eritingimustest.
- Mõnel juhul võib ümbris (ümbris) jääda kateetri kohale. Kui jah, siis voodipuhkus kestab kuni ümbrise eemaldamiseni. Pärast selle eemaldamist antakse patsiendile kerge eine.
- Kontrastvärviga kokkupuute tõttu võib patsient tunda soovi sageli urineerida ja juua palju vett. Vaja on kasutada anumat või pissuaari ja jälgida voodirežiimi, et haige jalg või käsi kiiremini paraneks.
- Voodirahu lõppedes saab patsient voodist tõusta. Õde kontrollib tema vererõhku nii istuvas kui seisvas asendis. Patsient peab voodist tõusmisel aeglaselt liikuma, et vältida pikaajalisest voodipuhkusest tingitud peapööritust.
- Patsiendile võidakse anda valuvaigistit valu või ebamugavustunde leevendamiseks kateetri asukohas või rohkem voodirežiimi.
- Patsiendil palutakse juua vett ja muid vedelikke, et aidata kontrastainet kehast välja pesta.
- Patsient võib pärast protseduuri jätkata oma tavapärast toitumist, kui arst ei ole otsustanud teisiti. Ta saab arstilt üksikasjalikud juhised väljumise ja taastumisperioodi kohta.
Koduhooldus pärast angioplastikat ja stentimist
Kodus peab patsient jälgima sisestuskohta verejooksu, ebatavalise valu, turse, värvimuutuse või temperatuurimuutuste suhtes sisestuskohas või selle läheduses. Väike verevalum on normaalne. Kuid kui patsient märkab kateetri asukohas pidevat verd ja isegi suurtes kogustes, peaks ta sellest viivitamatult oma arsti teavitama.
- Kui arst on kasutanud sisestuskohas lukustusseadet, antakse patsiendile spetsiifilist teavet lukustusseadme tüübi ja selle kohta, kuidas sisestuskoha eest hoolitseda. Kateetri sisestamise kohta võib naha all olla väike sõlm. See on normaalne olek. Sõlm kaob järk-järgult mitme nädala jooksul.
- Oluline on hoida süstekoht puhas ja kuiv. Arst peab andma patsiendile konkreetsed vannitamisjuhised.
- Patsiendil võidakse soovitada mitte osaleda pingelises tegevuses. Patsient peaks arstiga arutama, millal ta saab naasta tööle, tavapäraste tegevuste juurde.
Patsient peab teavitama arsti kõigist järgmistest sümptomitest:
- palavik ja/või külmavärinad;
- suurenenud valu, punetus, turse, verejooks või muu eritis kateetri sisestamiskohast;
- jahutus, tuimus ja/või kipitus või muud muutused kahjustatud jäsemetes;
-valu/rõhk rinnus, iiveldus ja/või oksendamine, tugev higistamine, pearinglus ja/või minestamine
Angioplastika ja stentimise väljavaated (prognoosid).
Arteriaalne angioplastika parandab enamikul inimestel verevoolu. Tulemused sõltuvad ummistuse asukohast, patsiendi veresoonte suurusest ja sellest, kui palju ummistunud artereid neil veel on.
ANGIOPLASTIA – BALLOONGIOPLASTIA
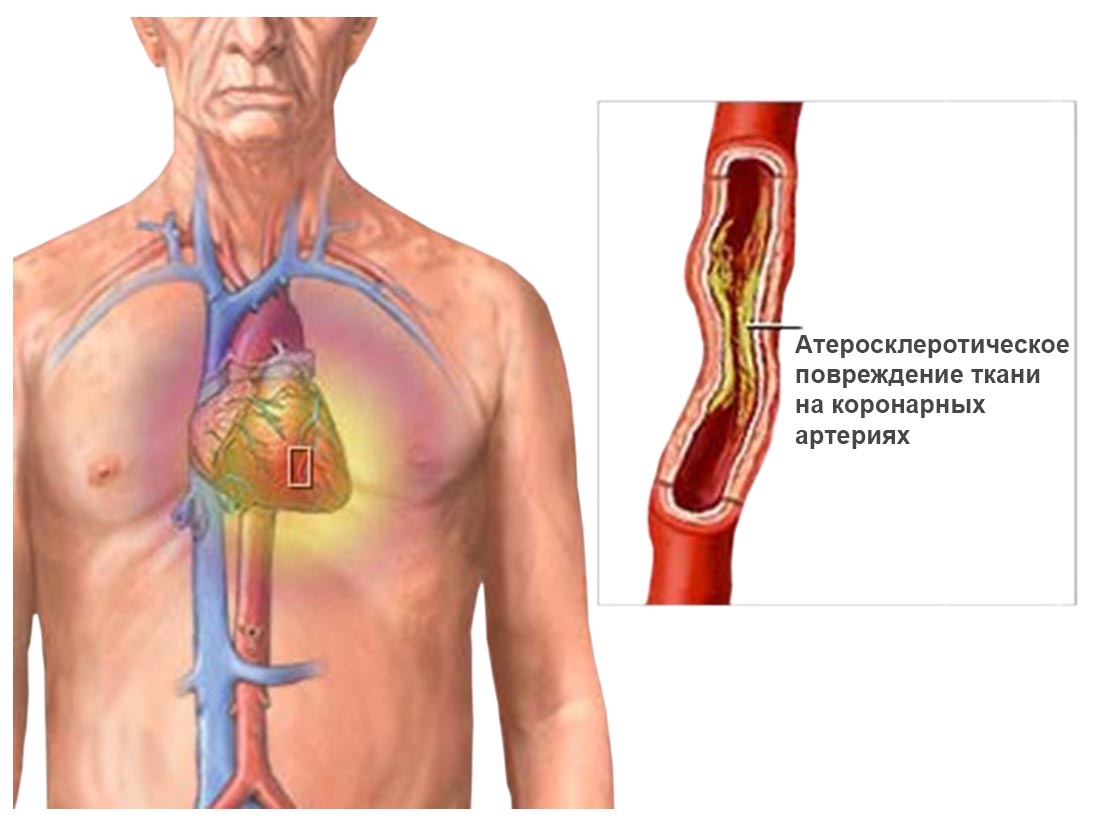
Angioplastika- seda meetodit kasutatakse laialdaselt südame isheemiatõve, jäsemete arterite kroonilise obstruktsiooni, unearterite, neeruarterite jne ahenemise korral.
Angioplastika olemus seisneb selles, et arteri kitsendatud osa kohale viiakse spetsiaalne kateeter, mille otsas on täispuhutav balloon.
Koronaararteri balloonangioplastika ehk perkutaanne transluminaalne koronaarangioplastika (PTCA) on kaasaegses sekkumiskardioloogias üks tõhusamaid ja sagedamini kasutatavaid tehnikaid. See ilmus XX sajandi 70ndate lõpus.
Angioplastika tehnika leidis kohe järgijaid ja seda muutsid paljud südamekirurgid.
1980. aastate keskpaigaks hakkasid paljud juhtivad südamekirurgia keskused seda meetodit kasutama alternatiivina möödaviiguoperatsioonidele. Väga sageli kombineeritakse angioplastikat sellise meetodiga nagu stentimine.
Esialgu kasutati seda lähenemisviisi stabiilse stenokardiaga patsientidel ja alles seejärel ebastabiilse stenokardia korral, samuti müokardiinfarkti ägedas faasis.
Viimasega seoses tuleb märkida, et küsimus transluminaalse angioplastika efektiivsuse kohta on olnud lahtine juba aastaid. Mõnede autoriteetsete ekspertide sõnul annab otsene müokardi revaskularisatsioon müokardiinfarkti ägedas staadiumis positiivseid tulemusi, teised teadlased, vastupidi, usuvad, et see protseduur võib nekroositsooni suurenemise tõttu haiguse kulgu negatiivselt mõjutada. .
Ebastabiilse stenokardia korral on transluminaalse balloonangioplastika tehniline edu sisuliselt sama kui stabiilse stenokardiaga inimeste ravis, kuid raskete tüsistuste esinemissagedus on märgatavalt suurenenud.
Varem arvati, et see lähenemine on kõige sobivam olukordades, kus südame pärgarteri ühe, võib-olla kahe haru proksimaalses või keskmises segmendis on isoleeritud kahjustus. Tehnika tehnilise täiustamise tõttu on aga saanud võimalikuks transluminaalne balloonkoronaarangioplastika patsientidel, kellel on kõigi kolme peamise koronaarsoonkonna mitme segmendi kahjustused.
Nüüd on selle lähenemisviisi näidustus müokardi isheemia, mis on seotud koronaararteri stenoosiga (pärgarteri ahenemine 75% või rohkem).
Balloonangioplastika kandidaat on: iga patsient (ilma eriliste vanusepiiranguteta), kellel on stenokardia kliinilised sümptomid, tingimusel, et instrumentaalsete uurimismeetodite tulemuste põhjal on objektiivselt kinnitatud raske müokardi isheemia, pärast kohustuslikku koronaarangiograafiat.
Vastunäidustused hõlmavad järgmist:
krooniline neerupuudulikkus,
kontrollimatu hüpertensioon,
vere hüübimissüsteemi tõsised häired,
Ägedad nakkushaigused
aktiivne endokardiit,
allergilised reaktsioonid kasutatud kontrastainele,
Samaaegne raske mittekardioloogiline patoloogia,
Dekompenseeritud südamepuudulikkus
Kopsuturse,
glükosiidide mürgistus,
Raske hüpokaleemia.
Balloonangioplastika protseduuri saab läbi viia nii samaaegselt koronaarangiograafia ajal kui ka mõne aja pärast, kuid mitte hiljem kui kuus kuud hiljem, kuna aja jooksul võivad angiograafilises pildis tekkida tõsised muutused.
Üheetapilise balloonangioplastika eeliseks on selle väiksem invasiivsus - arterit torgatakse vaid üks kord ja hilinemise korral on arstil võimalus manipulatsiooniks põhjalikumalt valmistuda. Igas konkreetses olukorras tehakse taktika valik rangelt individuaalselt, lähtudes patsiendi huvidest.
Vajadusel, mis praktikas, muide, sugugi nii haruldane pole, kombineeritakse transluminaalset balloonkoronaarangioplastiat koronaararterite stentimisega. See annab stabiilsema tulemuse ja vähendab restenoosi (taaskitsenemise) riski.
BALLOONGIOPLASTIKA MEETOD
Veeni paigaldatakse infusioonisüsteem, mille kaudu süstitakse lahuseid, samuti tarnitakse rahustit või anesteetikumi.
Süstekohta tehakse väike sisselõige. Esiteks sisestatakse reiearterisse troakaar, õhuke toru.
Röntgenkontrolli all sisestatakse õhuke kateeter läbi troakaari pärgarteri ahenemise kohta. Kui kateeter on paigas, süstitakse läbi kateetri radioaktiivset kontrastainet ja tehakse angiograafia, mis aitab kindlaks teha koronaararteri ahenemise täpse asukoha.
Pärast seda sisestatakse röntgenikontrolli all arterisse juhttraat, millele järgneb balloonkateeter. Niipea, kui kateeter jõuab arteri ahenemiseni, pumbatakse õhupall lühikeseks ajaks täis. Arteri luumen laieneb.
Seejärel võib teha täiendava angiograafia, et teha kindlaks, kui palju verevool on kahjustatud arteris paranenud. Kui protseduuri tulemused on rahuldavad, eemaldatakse balloonkateeter, juhttraat ja kateeter, mille kaudu kontrastaine süstiti.
Enamasti hõlmab angioplastika ka stenti. Stendid võivad olla kas iselaienevad või õhupalliga kinnitatud. Viimaseid kantakse tavaliselt kateetri balloonil ja paigaldatakse arteri valendikusse, kui balloon on täis pumbatud. Pärast ballooni tühjendamist jääb stent paigale. Iselaienevad stendid asetsevad kergesti, kuid võivad vajada täiendavat ballooni anioplastikat, et saavutada kahjustatud arteri valendiku rahuldav laienemine. Praegu kasutatakse ravimeid elueerivaid stente. Neid kasutatakse pärgarterite uuesti ahenemise (restenoosi) vältimiseks.
Operatsiooni lõpus eemaldatakse troakaar reiearterist.
Pärast operatsiooni peate mitu tundi voodil lamama sirgendatud jalaga. Infusioonikomplekt eemaldatakse veenist.
Koronaarangioplastika protseduuri kestus sõltub veresoone ahenemise koha hindamise ajast ja ka keerukusest.
BALLONANGIOPLASTIA VÕIMALIKUD TÜSISTUSED
verejooks punktsioonikohas;
allergiline reaktsioon kontrastainele angiograafias;
pärgarteri tromboos balloonimise kohas;
müokardiinfarkti areng.
Pärast operatsiooni on soovitatav aeg-ajalt veresooni kontrollida. Balloonioperatsioon taastab verevoolu kohe pärast kogu protseduuri, seetõttu peaks patsient rinnakutaguse valu taastumise korral sellest arsti teavitama.
PÄRAST KASUTAMIST
Enamik patsiente lastakse koju järgmisel päeval pärast angioplastikat.
Esimesel kahel nädalal ei ole patsiendil lubatud raskusi tõsta. See võimaldab angioplastika piirkonna ja kubemepiirkonna normaalset paranemist. 2-3 päeva pärast võib patsient naasta normaalsele tegevusele.
Patsiendid peaksid võtma aspiriini, et vältida trombide teket.
Patsiendid, kellele on paigaldatud stent, peaksid Plavixi võtma koos aspiriiniga 1-3 kuud. See on tingitud asjaolust, et stendis olev metall võib esimese kahe nädala jooksul pärast angioplastikat kaasa aidata verehüüvete tekkele. Kahe nädala pärast kaetakse stent veresoone loomuliku koega ja trombi tekkeohtu enam ei ole.
Uued ravimeid elueerivad stendid aeglustavad mõnevõrra kudede moodustumist stendil, mistõttu peavad need patsiendid võtma aspiriini ja Plavixi mitu aastat. Kui paigaldatakse stent, tuleb enne aspiriini või Plavixi kasutamise katkestamist, isegi mõneks päevaks, kindlasti konsulteerida kardioloogiga.
Balloonangioplastika pikaajalised tulemused sõltuvad äsja avatud koronaarsoonte seisundist. 3–5% patsientidest, kes on edukalt läbinud angioplastika (ilma stentimiseta), võib tekkida restenoos, tavaliselt kuue kuu jooksul pärast protseduuri. Sellisel juhul võivad stenokardia sümptomid uuesti ilmneda. Restenoos avastatakse sageli stressitestiga 4-6 kuud pärast operatsiooni. Kõige sagedamini esineb restenoos diabeetikutel.
Stentide laialdane kasutamine on vähendanud restenoosi esinemissagedust enam kui poole võrra ning tänapäevaste stentide puhul on restenoosi risk alla 10%.
Müokardiinfarkti ärahoidmiseks on ette nähtud ravimid tavaliste südamehaiguste, nagu stenokardia või isheemia, raviks. Nad suudavad teatud määral takistada veresoonte ateroskleroosi aktiivset arengut, naastude kasvu, kuid ei suuda päästa patsienti juba olemasolevast veresoonte ahenemisest ja ummistusest.
Koronaarverevoolu probleemide lahendamiseks saab kasutada mitmeid meetodeid, näiteks koronaararterite šunteerimist. See on selline operatsioon, kui õmmeldakse täiendavaid šunte - elastseid torukujulisi moodustisi teistest anatoomilistest piirkondadest. Möödasõitu peetakse üsna tõsiseks sekkumiseks, sest see tehakse avatud südamega ja nõuab üldanesteesia kasutamist, samuti kardiopulmonaalset möödaviiku.
Siiski on veel üks endovaskulaarset tüüpi meetod, mis taastab normaalse verevoolu. Kaasaegsed tehnoloogiad võimaldavad seda teha ilma suuremat operatsiooni tegemata, pealegi pole vaja anesteesiat ega teha sisselõikeid. Seda tüüpi operatsioone nimetatakse angioplastikaks ja stentimiseks.
Põhimõte on järgmine: balloonangioplastika hõlmab spetsiaalse rõhuga süstitava kanistri sisestamist otse veresoone õõnsusse. Selle mõjul suureneb luumen, stabiliseerides seeläbi verevoolu läbi selle. Sageli paigaldatakse pärast seda protseduuri laienemiskohta metallkonstruktsioon, mida nimetatakse "stendiks". Tänu õhukesele elemendile säilib vereringe jaoks normaalne luumen pikka aega.

Angioplastika koos stentimisega tehakse läbi väikese sisselõike ja isegi naha punktsiooniga kohas, kus veresoon on kahjustatud. Seejärel sisestatakse sinna meditsiiniline kateeter. Ja alles siis, röntgenikiirguse hoolika kontrolli all, tagatakse selle juurdepääs sihtkohta, kus balloon ja stent sisestatakse läbi kateetri.
Huvitav! Seda kokkupuutemeetodit kasutatakse peamiselt perifeersete arterite ja nende arterite mõjutamiseks, mis varustavad südant ja muid siseorganeid.
Ettevalmistusmeetodid
Sellise operatsiooni, nagu balloonangioplastika ja stentimine, vajaduse otsustab fleboloog, kuid selle meetodi efektiivsus määratakse igal üksikjuhul eraldi. Enne otsuse tegemist vastab patsient küsimustele terviseseisundi, haigusloo ja selle sümptomite kohta. Suitsetamise ja hüpertensiooniga seotud aspektid on olulised. Täpne otsus tehakse pärast mitmeid uuringuid, mis võimaldavad tuvastada aterosklerootilist naastu ja hinnata kahjustuse astet. Need sisaldavad:
- pulss üla- ja alajäsemetes;
- kahepoolne skaneerimine;
- ultraheli dopplerograafia;
- MR ja CT angiograafia.
Arst otsustab, kui kiiresti on operatsioon vajalik. Reeglina ei saa enne seda juua ja süüa, samuti võtta teatud ravimeid. Patsient peab hoiatama arsti olemasolevate allergiliste reaktsioonide eest. Oluline ettevalmistamise ja neerufunktsiooni etapis. Intravenoossete infusioonide läbiviimiseks asetatakse enne operatsiooni veeni täiendav kateeter.
Kas see mõju on ohtlik?
Koronaararteri angioplastika on näidustatud juhtudel, kui ühe või mitme veresoone ahenemine on mõõdukas ja raske. Eriti kui on ilmsed aterosklerootilised muutused.
Tähtis! Kui me räägime kaltsiumielementide ladestumisest, tromboosist ja kalduvusest tahtmatud kontraktsioonidele, võib see protseduur olla problemaatiline.
Angioplastika ja, nagu iga kirurgiline sekkumine, võivad olla keerulised. Sageli on see:
- allergia kontrastaine suhtes;
- veresoone seina kahjustus;
- ootamatu verejooks tungimiskohas;
- neerude talitlushäired;
- korduvad verevoolu probleemid.
Suurenenud risk on suhkurtõvega patsientidel, kellel on ebapiisav vere hüübimine. Kui on probleeme neerudega, antakse patsiendile spetsiaalne vedelik, ravimid.
Kuidas operatsioon on

Koronaarangioplastika koos stentimisega viiakse läbi punktsiooni või sisselõike kaudu. Seda kohta töödeldakse enne manipuleerimist desinfitseerimiseks antiseptikumiga. Kogu protseduur viiakse läbi lokaalanesteetikumi mõjul, samuti tehakse pindmist sedatsiooni. Patsient on pidevalt teadvusel ja peab oma tunnetest täpselt arsti teavitama.
Röntgenikiirgus kontrollib täielikult ja kuvab monitoril kateetri liikumist võrgus.
Huvitav! Muide, arterites pole närvilõpmeid, mistõttu patsient ei tunne sel hetkel midagi.
Kuigi koronaararterite angioplastika ja stentimine on õrn, ei ole see pikk protsess ja kestab sageli paar minutit. Eriti rasketel juhtudel on vaja rohkem aega. Inflatsiooni ajal peatub verevool läbi arteri, mis võib põhjustada valu. Kuid see kaob kiiresti, kui rõhk balloonis väheneb ja verevool taastub.
Sageli on juhtumeid, kui suhkurtõvega inimestele tehakse alajäsemete arterite balloonangioplastika, kuna esimesena haigestuvad just jalalaba- ja säärearterid. Sisemised stendid on alati kaetud ravimitega. Nad on võimelised aeglustama selle pinnaga kokkupuutuvate rakkude kasvu, vältides seeläbi armistumist ja vastavalt restenoosi teket.
Kui transluminaalne balloonangioplastika on lõpetatud, eemaldatakse kõik elemendid ja tungimiskohale kantakse surveside. Mõnikord tehakse verejooksu vältimiseks anuma sulgemine spetsiaalse seadme abil. Operatsioonijärgsel perioodil on oluline võtta verevedeldajaid vastavalt arsti juhistele.
 |
Kokkupuutel
