1. Lühike intervall "PQ" (< 0,12 с):
CLC sündroom:
2. Pikk intervall "PQ" (>0,2 s):
AV blokaad 1 kraad;

· AV blokaad 2 kraadi tüüp 2 pidevalt suurenenud PQ intervalliga (vt jaotist "Bradükardia").

3. "P" negatiivne kohe pärast QRS-kompleksi:
AV-ristmiku rütm eelneva vatsakeste ergutusega (vt bradükardia lõik).

"P" laine ja QRS-i vahel puudub seos
3. astme AV-blokaad või täielik AV-blokaad (PP-intervallidega · AV dissotsiatsioon (sama ajavahemike järel PP>RR) – vt lõik "Bradükardia". IV. haru "R" "R" laine amplituudi dünaamika muutus rinnus viib: A) Kõrge amplituudiga "R" lained V5-6 ja sügavad "S" lained V1-2 + südame elektrilise telje kõrvalekalle vasakule (RI> RII> RIII ja SIII> SI); R in V5(V6) > 25 mm; S V1-s + R V5-s(V6) > 35 mm; R in avL > 11 mm: · B) Kõrge või lõhenenud R-laine V1, V2 ja sügav, kuid mitte lai (alla 0,04 sek) S-laine V5–6 + südame elektrilise telje kõrvalekalle paremale (RIII> RII> RI ja SI> SIII) R in V1 > 7 mm; S in V5(V6) > 7 mm: parema vatsakese müokardi hüpertroofia. V. "Q" laine A) Hamba laius on alla 0,03 s ja/või amplituud on väiksem kui ¼ selle juhtme R-lainest - normaalne"Q" laine; B) Hamba laius on üle 0,03 s ja/või amplituud on suurem kui ¼ selle juhtme R-lainest - patoloogiline"Q" laine: Äge makrofokaalne müokardiinfarkt; cicatricial muutused müokardis. Diagnoos tehakse QRS-kompleksi, ST-segmendi ja T-laine muutuste dünaamika hinnangu põhjal: VI. QRS kompleks QRS kompleksi laius A. Kitsas kompleks (QRS<0,12 с):
Supraventrikulaarne (supraventrikulaarne) rütm (ilma impulsi juhtivuse rikkumiseta mööda His - intraventrikulaarsete blokaatide kimbu jalgu): - siinusrütm (siinus P lained registreeritakse enne QRS komplekse); - kodade rütm (enne QRS komplekse registreeritakse mitte siinuse päritolu "P" lained); – AV-ühenduse rütm: · vatsakeste eelneva erutusega: registreeritakse “QRS” kompleks, mille järel või millele fikseeritakse negatiivne “P” laine; · vatsakeste ja kodade samaaegse ergastamisega: QRS kompleks on registreeritud, P laine ei registreerita. B. Lai kompleks (QRS>0,12 s): 1. Supraventrikulaarne (supraventrikulaarne) rütm juhtivuse blokaadiga mööda His kimbu jalgu.
Mis tahes päritoluga (polaarsuse, konfiguratsiooniga) P-laine registreeritakse vatsakeste kompleksi ees või negatiivne laial QRS-kompleksil või vahetult pärast seda, mis on deformeerunud ühes järgmistest tüüpidest: AGA) Juhtmetes V5, V6 (I, aVL) on laine R laine ümara ülaosaga, V1, V2 (III, aVF) S laine sügav + elektrilise telje kõrvalekalle vasakule (RI> RII> RIII ja SIII> SI): täielik - QRS kompleksi laiusega > 0,12 s; Mittetäielik - QRS-kompleksi laiusega< 0,12 с. B) QRS-kompleksi M-kujuline poolitamine juhtmetes V1, V2 (III, aVF); lai (üle 0,04 sek), kuid madal (< 7 мм) зубец S в отведениях V5, V6 (I, аVL) + отклонение электрической оси вправо (RIII>RII>RI ja SI>SIII): * komplektne - QRS kompleksi laiusega > 0,12 s; * mittetäielik - QRS-kompleksi laiusega< 0,12 с. 2.Idioventrikulaarne (ventrikulaarne) rütm.
P-laineid pole, laiad ja deformeerunud QRS-kompleksid registreeritakse vastavalt kimbu harublokaadi täieliku blokaadi tüübile, millele järgneb bradükardia sagedus 30 või vähem lööki / min. Vasaku vatsakese rütm(PB EKG tunnused P Npg) :
Parema vatsakese rütm(PB EKG tunnused L Npg) :
3. Wolff-Parkinson-White'i sündroom või nähtus (WPW või WPU sündroom või nähtus).
· · Delta-laine ("baleriini jalg", "samm"); Lai deformeerunud QRS kompleks ST-segmendi ja T-laine ebakõlalise nihkega. Ergastamine piki Kenti täiendavat kimpu viiakse vatsakestesse kiiremini kui piki AV-sõlme, moodustades vatsakeste basaalsektsioonide täiendava depolarisatsioonilaine - deltalaine. Selle tulemusena lüheneb P-Q (R) intervall ja QRS-kompleksi kestus pikeneb, see deformeerub. Kui registreeritakse ainult EKG märgid, nimetatakse seda WPW nähtuseks, kui EKG muutused kombineeritakse paroksüsmaalsete südame rütmihäiretega, siis on see WPW sündroom. VI. ST segment 1. ST segmendi nihe isoliini kohal
– müokardiinfarkti äge staadium
: mitmes juhtmes - ST-segmendi tõus kühmuga ülespoole üleminekuga T-lainele.Retsiprooksetes juhtmetes - ST-segmendi depressioon. Sageli registreeritakse Q-laine Muutused on dünaamilised; T-laine muutub negatiivseks enne, kui ST segment naaseb isoliinile. – äge perikardiit, müokardiit
: ST segmendi elevatsioon paljudes juhtmetes (I-III, aVF, V 3 -V 6), vastastikustes juhtmetes ST depressioon puudub (va aVR), Q laine puudub, PQ segmendi depressioon. Muutused on dünaamilised; T-laine muutub negatiivseks pärast ST segmendi naasmist isoliinile. – RVPS (enneaegse ventrikulaarse repolarisatsiooni sündroom):
ST segmendi tõus kumerusega allapoole üleminekuga konkordantsele T lainele Sälk R-laine laskuval põlvel Lai sümmeetriline T laine Muutused ST segmendis ja T laines on püsivad. See on normi variant. – vagotoonia
. 2. ST segmendi nihe isoliini alla:
– südame isheemiatõbi
: · subendokardiaalne MI või vastastikkusena (ST-segmendi nihkumine allapoole juhtmetes, mis vastavad selle seina vastas olevale seinale, kus paikneb makrofokaalse või transmuraalse MI tsoon); stenokardia rünnaku ajal; – süstoolne ülekoormus ventrikulaarse hüpertroofia korral
: ST-segmendi allapoole kaldus süvend koos mõhkuga ülespoole üleminekuga negatiivsele T-lainele. – küllastumine südameglükosiididega
või glükosiidimürgitus :
ST-segmendi künakujuline depressioon. Kahefaasiline või negatiivne T-laine Muutused on rohkem väljendunud vasakpoolsetes rindkerejuhtmetes. – hüpokaleemia
: PQ-intervalli pikenemine, QRS-kompleksi laienemine (harv), väljendunud U-laine, lamenenud pööratud T-laine, ST-segmendi depressioon, QT-intervalli kerge pikenemine. ST-segmendi depressiooni variandid VI. "T" laine 1. Positiivne, suure amplituudiga, terav "T" laine V1-V3: – - vagotoonia; - hüperkaleemia; - adrenergilised mõjud; - alkohoolne müokardi düstroofia; - diastoolne ülekoormus ventrikulaarse hüpertroofia korral. 2. Negatiivne "T" laine V1-V3 (V4): A) Tervetel inimestel: - laste ja "alaealiste" EKG; - hüperventilatsiooniga; - pärast süsivesikute söömist. B) Peamised põhjused: - IHD ilming: - peri- ja müokardiit; - mitraalklapi prolapsi korral; - arütmogeense parema vatsakese düsplaasia ja HCM-ga, alkohoolne südamehaigus; - ägeda ja kroonilise kopsupõletiku korral; - düshormonaalse müokardi düstroofiaga. C) Sekundaarsed põhjused: - süstoolne ülekoormus ventrikulaarse hüpertroofia korral; - WPW sündroomi või kimbu harublokaadi koostisosa; - ajuvereringe häired; - post-tahhükardia sündroom ja Shaterier sündroom (post-kardiostimulatsiooni sündroom); - seedetrakti haigused (pankreatiit); - mürgistus (CO, fosfororgaanilised ühendid); - pneumotooraks; - küllastumine südameglükosiididega. VII. QT intervall QT-intervalli pikenemine. QTc > 0,46 meestel ja > 0,47 naistel; (QTc = QT/ÖRR). a. Kaasasündinud QT-intervalli pikenemine: Romano-Wardi sündroom (kuulmispuudeta), Ervel-Lange-Nielseni sündroom (kurtusega). b. QT-intervalli omandatud pikenemine: teatud ravimite (kinidiin, prokaiinamiid, disopüramiid, amiodaroon, sotalool, fenotiasiinid, tritsüklilised antidepressandid, liitium) võtmine, hüpokaleemia, hüpomagneseemia, raske bradüarütmia, müokardiit, mitraalklapi prolaps, müokardi isheemia, hüpotüreoidism, hüpotermia, madala dieedi valgusisaldus. QT-intervalli lühendamine. QT< 0,35 с при ЧСС 60-100 мин –1 . Наблюдается при гиперкальциемии, гликозидной интоксикации. QT intervall ja selle hälve (%) sõltuvalt südame löögisagedusest EKG dešifreerimine on asjatundliku arsti asi. Selle funktsionaalse diagnostika meetodiga hinnatakse järgmist: Kuid tänapäeva patsientidel on sageli juurdepääs oma meditsiinilistele dokumentidele, eriti elektrokardiograafia filmidele, millele on kirjutatud meditsiinilised aruanded. Oma mitmekesisusega võivad need rekordid tuua ka kõige tasakaalukama, kuid asjatundmatu inimese. Tõepoolest, sageli ei tea patsient kindlalt, kui ohtlik elule ja tervisele on EKG-kile tagaküljele funktsionaalse diagnostiku käega kirjutatud ning terapeudi või kardioloogi vastuvõtuni on veel paar päeva aega. Kirgede intensiivsuse vähendamiseks hoiatame lugejaid koheselt, et ilma tõsise diagnoosita (südameinfarkt, ägedad arütmiad) ei lase patsiendi funktsionaaldiagnostik patsienti kabinetist välja, vaid saadab ta vähemalt arsti juurde konsultatsioonile. spetsialistist kolleeg sealsamas. Ülejäänud "avatud saladuste" kohta selles artiklis. Kõigil ebaselgetel patoloogiliste muutuste korral EKG-s on ette nähtud EKG kontroll, igapäevane jälgimine (Holter), ECHO kardioskoopia (südame ultraheli) ja koormustestid (jooksurada, veloergomeetria). PQ- (0,12-0,2 s) - atrioventrikulaarse juhtivuse aeg. Kõige sagedamini pikeneb see AV-blokaadi taustal. Lühendatud CLC ja WPW sündroomides. P - (0,1s) kõrgus 0,25-2,5 mm kirjeldab kodade kokkutõmbeid. Võib rääkida nende hüpertroofiast. QRS - (0,06-0,1 s) - ventrikulaarne kompleks QT - (mitte rohkem kui 0,45 s) pikeneb hapnikunälga (müokardi isheemia, infarkt) ja rütmihäirete ohuga. RR - ventrikulaarsete komplekside tippude vaheline kaugus peegeldab südame kontraktsioonide regulaarsust ja võimaldab arvutada pulsisagedust. EKG dekodeerimine lastel on näidatud joonisel 3 See on EKG-l kõige levinum kiri. Ja kui midagi muud pole lisatud ja sagedus (HR) on näidatud vahemikus 60 kuni 90 lööki minutis (näiteks pulss 68`) - see on kõige edukam variant, mis näitab, et süda töötab nagu kell. See on siinussõlme (peamine südamestimulaator, mis genereerib südame kokkutõmbumist põhjustavaid elektrilisi impulsse) seatud rütm. Samal ajal tähendab siinusrütm heaolu nii selle sõlme seisundis kui ka südame juhtivussüsteemi tervises. Teiste kirjete puudumine eitab patoloogilisi muutusi südamelihases ja tähendab, et EKG on normaalne. Lisaks siinusrütmile võib see olla kodade, atrioventrikulaarne või ventrikulaarne, mis näitab, et rütmi määravad nende südame osade rakud ja seda peetakse patoloogiliseks. See on noorte ja laste normi variant. See on rütm, mille korral impulsid väljuvad siinussõlmest, kuid südamelöökide vahelised intervallid on erinevad. Selle põhjuseks võivad olla füsioloogilised muutused (hingamisteede arütmia, kui südame kokkutõmbed aeglustuvad väljahingamisel). Ligikaudu 30% siinusarütmiatest vajavad kardioloogi jälgimist, kuna neid ähvardab tõsisemate rütmihäirete teke. Need on arütmiad pärast reumaatilist palavikku. Müokardiidi taustal või pärast seda, nakkushaiguste, südamedefektide taustal ja inimestel, kellel on anamneesis rütmihäired. Need on südame rütmilised kokkutõmbed, mille sagedus on alla 50 minutis. Tervetel inimestel tekib bradükardia näiteks une ajal. Samuti on bradükardiat sageli näha professionaalsetel sportlastel. Patoloogiline bradükardia võib viidata haige siinuse sündroomile. Samal ajal on bradükardia rohkem väljendunud (südame löögisagedus keskmiselt 45–35 lööki minutis) ja seda täheldatakse igal kellaajal. Kui bradükardia põhjustab südame kokkutõmbumise pause päevasel ajal kuni 3 sekundit ja öösel umbes 5 sekundit, põhjustab kudede hapnikuvarustuse häireid ja avaldub näiteks minestamisena, on näidustatud operatsioon südamestimulaatori paigaldamiseks, mis asendab siinussõlme, kehtestades südamele normaalse kontraktsioonide rütmi. Südame löögisagedus üle 90 minutis - jaguneb füsioloogiliseks ja patoloogiliseks. Tervetel inimestel kaasneb siinustahhükardiaga füüsiline ja emotsionaalne stress, kohvi joomine, mõnikord kange tee või alkohol (eriti energiajoogid). See on lühiajaline ja pärast tahhükardia episoodi normaliseerub südame löögisagedus lühikese aja jooksul pärast koormuse lõpetamist. Patoloogilise tahhükardiaga häirib südamepekslemine patsiendi puhkeolekus. Selle põhjused on temperatuuri tõus, infektsioonid, verekaotus, dehüdratsioon, aneemia,. Ravige põhihaigust. Siinustahhükardia peatatakse ainult südameataki või ägeda koronaarsündroomi korral. Need on rütmihäired, mille puhul siinusrütmist väljapoole jäävad kolded annavad erakordseid südame kokkutõmbeid, mille järel tekib kahekordistunud paus, mida nimetatakse kompenseerivaks. Üldiselt tajub patsient südamelööke ebaühtlasena, kiirena või aeglasena, mõnikord kaootilisena. Kõige rohkem häirivad südame rütmihäired. Need võivad ilmneda põrutuste, kipituse, hirmu- ja tühjusetundena kõhus. Mitte kõik ekstrasüstolid ei ole tervisele ohtlikud. Enamik neist ei too kaasa olulisi vereringehäireid ega ohusta elu ega tervist. Need võivad olla funktsionaalsed (paanikahoogude, kardioneuroosi, hormonaalsete häirete taustal), orgaanilised (IHD-ga, südamerikked, müokardi düstroofia või kardiopaatia, müokardiit). Need võivad viia ka mürgistuse ja südameoperatsioonini. Sõltuvalt esinemiskohast jagunevad ekstrasüstolid kodade, vatsakeste ja antrioventrikulaarseteks (tekivad kodade ja vatsakeste piiril asuvas sõlmes). Ventrikulaarsed ekstrasüstolid on tavaks jagada viide klassi (vastavalt Launile). Neid hinnatakse igapäevase EKG jälgimise käigus, kuna tavapärase EKG indikaatorid mõne minuti pärast ei pruugi midagi näidata. Mida kõrgem klass, seda tõsisemad on rikkumised, kuigi tänapäeval ei vaja isegi 3. ja 4. klass alati arstiabi. Üldiselt, kui päevas on vähem kui 200 ventrikulaarset ekstrasüstoli, tuleks need klassifitseerida funktsionaalseteks ja mitte nende pärast muretseda. Sagedasema korral on näidustatud COP ECHO, mõnikord - südame MRI. Nad ei ravi ekstrasüstooli, vaid haigust, mis selleni viib. Üldiselt on paroksüsm rünnak. Rütmi paroksüsmaalne kiirendus võib kesta mitu minutit kuni mitu päeva. Sel juhul on südamelöökide vahelised intervallid samad ja rütm tõuseb üle 100 minutis (keskmiselt 120-lt 250-le). Tahhükardia on supraventrikulaarsed ja ventrikulaarsed vormid. Selle patoloogia aluseks on elektrilise impulsi ebanormaalne ringlus südame juhtivussüsteemis. Sellist patoloogiat tuleb ravida. Kodused abinõud rünnaku kõrvaldamiseks: Wolff-Parkinson-White'i sündroom on paroksüsmaalse supraventrikulaarse tahhükardia tüüp. Nimetatud seda kirjeldanud autorite nimede järgi. Tahhükardia ilmnemise keskmes on täiendava närvikimbu olemasolu kodade ja vatsakeste vahel, mille kaudu läbib impulss kiirem kui peamisest südamestimulaatorist. Selle tulemusena tekib südamelihase erakordne kokkutõmbumine. Sündroom nõuab konservatiivset või kirurgilist ravi (arütmiavastaste tablettide ebaefektiivsuse või talumatusega, kodade virvendusarütmia episoodidega, kaasnevate südamedefektidega). See sarnaneb mehhanismi poolest WPW-ga ja seda iseloomustab vatsakeste varasem ergastus võrreldes normiga, mis on tingitud täiendavast kimbust, mida mööda närviimpulss liigub. Kaasasündinud sündroom avaldub kiirete südamelöökide rünnakutes. See võib olla rünnaku või püsiva vormi kujul. See avaldub laperduse või kodade virvenduse kujul. Kodade virvendusarütmia Kui süda väreleb, tõmbub see kokku täiesti ebaregulaarselt (väga erineva kestusega kontraktsioonide vahelised intervallid). See on tingitud asjaolust, et rütmi ei määra siinusõlm, vaid teised kodade rakud. Selgub, et sagedus on 350 kuni 700 lööki minutis. Täisväärtuslikku kodade kontraktsiooni lihtsalt ei toimu, kokkutõmbuvad lihaskiud ei taga vatsakeste tõhusat täitmist verega. Selle tulemusena halveneb südame poolt vere vabanemine ning elundid ja kuded kannatavad hapnikunälja käes. Kodade virvendusarütmia teine nimetus on kodade virvendus. Mitte kõik kodade kokkutõmbed ei jõua südame vatsakestesse, seega on südame löögisagedus (ja pulss) alla normaalse (bradüsüstool sagedusega alla 60) või normaalne (normosüstool 60–90) või üle normi (tahhüsüstool). rohkem kui 90 lööki minutis). Kodade virvendusarütmiast on raske mööda vaadata. Rünnaku peatamiseks kasutavad nad refleksimeetodeid, ravimeid tablettide või süstide kujul või kardioversiooni (südame stimuleerimine elektrilise defibrillaatoriga). Kui kodade virvenduse rünnakut ei kõrvaldata kahe päeva jooksul, suureneb trombootiliste tüsistuste (kopsuemboolia, insult) risk. Südamelöögi pideva virvenduse korral (kui rütm ei taastu ei ravimite või südame elektrilise stimulatsiooni taustal) muutuvad nad patsientidele tuttavamaks kaaslaseks ja neid on tunda ainult tahhüsüstooliga (kiired ebaregulaarsed südamelöögid). ). Kodade virvendusarütmia püsiva vormi tahhüsüstooli tunnuste tuvastamisel EKG-s on peamine ülesanne aeglustada rütmi normosüstoolini, püüdmata seda rütmiliseks muuta. Näited EKG-filmide salvestustest: Kodade virvendusarütmia võib areneda südame isheemiatõve programmis türeotoksikoosi, orgaaniliste südamedefektide, suhkurtõve, haige siinuse sündroomi, mürgistuse (enamasti alkoholiga) taustal. Need on sagedased (üle 200 minutis) regulaarsed kodade kokkutõmbed ja samad regulaarsed, kuid harvemini esinevad vatsakeste kontraktsioonid. Üldiselt esineb laperdust ägedas vormis sagedamini ja see on paremini talutav kui virvendus, kuna vereringehäired on vähem väljendunud. Värisemine areneb, kui: Kliiniliselt väljendub laperdus kiire rütmilise südamelöögi ja pulsi, kägiveenide turse, õhupuuduse, higistamise ja nõrkusena. Tavaliselt läbib siinussõlmes moodustunud elektriline erutus juhtivussüsteemi, kogedes atrioventrikulaarses sõlmes sekundi murdosa füsioloogilist viivitust. Oma teel stimuleerib impulss verd pumpavate kodade ja vatsakeste kokkutõmbumist. Kui mõnes juhtivussüsteemi osas jääb impulss ettenähtust kauemaks, siis erutus allosadesse tuleb hiljem, mis tähendab, et südamelihase normaalne pumpamistöö on häiritud. Juhtivushäireid nimetatakse blokaadideks. Need võivad esineda funktsionaalsete häiretena, kuid sagedamini on need tingitud narko- või alkoholimürgitusest ja orgaanilisest südamehaigusest. Sõltuvalt nende tekkimise tasemest on neid mitut tüüpi. Kui impulsi väljumine siinussõlmest on keeruline. Tegelikult põhjustab see siinussõlme nõrkuse sündroomi, kontraktsioonide vähenemist kuni raske bradükardia, perifeeria verevarustuse häireid, õhupuudust, nõrkust, pearinglust ja teadvusekaotust. Selle blokaadi teist astet nimetatakse Samoilov-Wenckebachi sündroomiks. See on atrioventrikulaarse sõlme ergastuse viivitus rohkem kui ette nähtud 0,09 sekundit. Seda tüüpi blokaadil on kolm astet. Mida kõrgem aste, seda harvemini vatsakesed kokku tõmbuvad, seda raskemad on vereringehäired. Sel juhul vatsakesed ei peatu, sest nad alluvad südame all olevatele osadele südamestimulaatoritele. Kui esimene blokaadi aste ei pruugi avalduda kuidagi ja seda tuvastatakse ainult EKG-ga, siis teist iseloomustavad juba perioodilise südameseiskuse, nõrkuse, väsimuse aistingud. Täielike blokaadide korral lisanduvad ilmingutele aju sümptomid (pearinglus, kärbsed silmades). Võib tekkida Morgagni-Adams-Stokesi rünnakud (kui vatsakesed väljuvad kõigist südamestimulaatoritest) koos teadvusekaotuse ja isegi krampidega. Vatsakestes lihasrakkudesse levib elektriline signaal läbi selliste juhtivussüsteemi elementide nagu Hisi kimbu tüvi, selle jalad (vasak ja parem) ja jalgade oksad. Blokaadid võivad tekkida igal neist tasemetest, mis kajastub ka EKG-s. Sel juhul hilineb üks vatsakestest, selle asemel, et olla samaaegselt ergutusega kaetud, kuna sellele suunatav signaal liigub ümber blokeeritud ala. Lisaks päritolukohale eristatakse täielikku või mittetäielikku blokaadi, samuti püsivat ja mittepüsivat. Intraventrikulaarsete blokaadide põhjused on sarnased teiste juhtivushäiretega (IHD, müo- ja endokardiit, kardiomüopaatiad, südamerikked, arteriaalne hüpertensioon, fibroos, südamekasvajad). Samuti mõjutavad antiartmiliste ravimite tarbimine, kaaliumisisalduse suurenemine vereplasmas, atsidoos ja hapnikunälg. Kliinik blokaadid tasemel kimbu His ei ole väljendatud. Südame peamise patoloogia pilt on esikohal. Krooniliste ülekoormuste (rõhk, maht) korral hakkab südamelihas mõnes piirkonnas paksenema ja südamekambrid venivad välja. EKG-l kirjeldatakse selliseid muutusi tavaliselt kui hüpertroofiat. Kõige sagedamini on see normi variant, eriti sportlastele ja kaasasündinud suure kehakaaluga inimestele. Mõnikord on see seotud müokardi hüpertroofiaga. Viitab elektrolüütide (kaalium) läbimise iseärasustele läbi kardiotsüüdi membraanide ja nende valkude omadustele, millest membraanid on ehitatud. Seda peetakse äkilise südameseiskumise riskiteguriks, kuid see ei anna kliinikut ja jääb enamasti ilma tagajärgedeta. See annab tunnistust müokardi alatoitlusest düstroofia, põletiku () või. Pöörduvad hajusad muutused kaasnevad ka vee- ja elektrolüütide tasakaalu häiretega (koos oksendamise või kõhulahtisusega), ravimite (diureetikumide) võtmisega ja raske füüsilise koormuse korral. See on märk müokardi toitumise halvenemisest ilma tugeva hapnikunäljata, näiteks elektrolüütide tasakaalu rikkudes või düshormonaalsete seisundite taustal. See kirjeldab pöörduvaid muutusi, mis on seotud müokardi hapnikuvaegusega (isheemia). See võib olla kas stabiilne stenokardia või ebastabiilne äge koronaarsündroom. Lisaks muutuste endi olemasolule kirjeldatakse ka nende asukohta (näiteks subendokardi isheemia). Selliste muutuste eripäraks on nende pöörduvus. Igal juhul eeldavad sellised muutused selle EKG võrdlemist vanade filmidega ja infarkti kahtluse korral tuleks teha troponiini kiirtestid südamelihase kahjustuse tuvastamiseks või koronaarangiograafia. Sõltuvalt südame isheemiatõve variandist valitakse isheemiline ravi. Tavaliselt kirjeldatakse seda järgmiselt: Igal juhul on südameatakk põhjus koheseks haiglaraviks. Sündroomide ja spetsiifiliste EKG muutuste mitmekesisus, täiskasvanute ja laste näitajate erinevus, sama tüüpi EKG muutusteni viivate põhjuste rohkus ei võimalda mittespetsialistil tõlgendada isegi funktsionaalse diagnostiku valmis järeldust. . Kui EKG tulemus on käes, on palju mõistlikum pöörduda õigeaegselt kardioloogi poole ja saada pädevaid soovitusi oma probleemi edasiseks diagnoosimiseks või raviks, vähendades oluliselt kardiaalsete erakorraliste seisundite riske. Sellest artiklist saate teada sellise diagnostikameetodi kohta nagu südame EKG - mis see on ja mida see näitab. Kuidas toimub elektrokardiogrammi registreerimine ja kes suudab seda kõige täpsemalt dešifreerida. Samuti õpite iseseisvalt määrama normaalse EKG tunnuseid ja peamisi südamehaigusi, mida selle meetodiga saab diagnoosida. Artikli avaldamise kuupäev: 03.02.2017 Artikkel viimati uuendatud: 29.05.2019 Mis on EKG (elektrokardiogramm)? See on üks lihtsamaid, ligipääsetavamaid ja informatiivsemaid meetodeid südamehaiguste diagnoosimiseks. See põhineb südames tekkivate elektriliste impulsside registreerimisel ja nende graafilisel salvestamisel hammaste kujul spetsiaalsele paberkilele. Nende andmete põhjal saab hinnata mitte ainult südame elektrilist aktiivsust, vaid ka müokardi struktuuri. See tähendab, et EKG abil saab diagnoosida palju erinevaid südamehaigusi. Seetõttu on EKG sõltumatu tõlgendamine isiku poolt, kellel pole spetsiaalseid meditsiinilisi teadmisi, võimatu. Lihtne inimene saab ainult esialgselt hinnata elektrokardiogrammi üksikuid parameetreid, kas need vastavad normile ja millisest patoloogiast saab rääkida. Kuid lõplikud järeldused EKG järelduse kohta saab teha ainult kvalifitseeritud spetsialist - kardioloog, samuti üld- või perearst. Südame kontraktiilne aktiivsus ja toimimine on võimalik tänu sellele, et selles tekivad regulaarselt spontaansed elektriimpulsid (lahendused). Tavaliselt asub nende allikas elundi ülemises osas (siinussõlmes, mis asub parema aatriumi lähedal). Iga impulsi eesmärk on läbida juhtivaid närviradasid läbi kõigi müokardi osakondade, kutsudes esile nende kokkutõmbumise. Kui impulss tekib ja läbib kodade müokardi ja seejärel vatsakeste, toimub nende vahelduv kontraktsioon - süstool. Impulsside puudumisel süda lõdvestub - diastool. EKG diagnostika (elektrokardiograafia) põhineb südames tekkivate elektriimpulsside registreerimisel. Selleks kasutatakse spetsiaalset seadet - elektrokardiograafi. Selle töö põhimõte on fikseerida keha pinnal bioelektriliste potentsiaalide (lahenduste) erinevus, mis esineb südame erinevates osades kokkutõmbumise (süstolis) ja lõõgastumise (diastoli korral) ajal. Kõik need protsessid registreeritakse spetsiaalsele kuumustundlikule paberile graafiku kujul, mis koosneb teravatipulistest või poolkerakujulistest hammastest ja horisontaaljoontest nendevaheliste tühikute kujul. Südame elektrilahendused läbivad mitte ainult seda elundit. Kuna kehal on hea elektrijuhtivus, siis on ergastavate südameimpulsside tugevus piisav, et läbida kõik kehakuded. Mis kõige parem, need levivad rindkeresse südame piirkonnas, samuti ülemistele ja alajäsemetele. See funktsioon on EKG aluseks ja selgitab, mis see on. Südame elektrilise aktiivsuse registreerimiseks on vaja kinnitada üks elektrokardiograafi elektrood kätele ja jalgadele, samuti rindkere vasaku poole anterolateraalsele pinnale. See võimaldab tabada kõiki elektriimpulsside leviku suundi läbi keha. Müokardi kokkutõmbumis- ja lõdvestumispiirkondade vahelisi tühjendusteid nimetatakse südamejuhtmeteks ja need on näidatud kardiogrammil järgmiselt: Juhtmete tähtsus seisneb selles, et igaüks neist registreerib elektrilise impulsi läbimise läbi teatud südameosa. Tänu sellele saate teavet järgmiste kohta:
Kui südame kõigi osakondade struktuur oleks sama, läbiksid närviimpulsid neid korraga. Selle tulemusena vastaks EKG-l iga elektrilahendus ainult ühele hambale, mis peegeldab kokkutõmbumist. Kontraktsioonide (impulsside) vaheline periood EGC-l on tasase horisontaalse joone kujul, mida nimetatakse isoliiniks. Inimese süda koosneb paremast ja vasakust poolest, milles eristatakse ülemist osa - kodade ja alumist - vatsakesed. Kuna need on erineva suuruse, paksusega ja vaheseintega eraldatud, läbib ergastav impulss neid erineva kiirusega. Seetõttu registreeritakse EKG-s erinevad hambad, mis vastavad konkreetsele südameosale. Südame süstoolse erutuse levimise jada on järgmine: Kuna iga jäsemete ja rindkere külge kinnitatud elektrood (plii) vastab konkreetsele südameosale, näevad samad hambad erinevates juhtmetes erinevalt välja - mõnes on need rohkem väljendunud ja teistes vähem. EKG järjestikune dekodeerimine nii täiskasvanutel kui ka lastel hõlmab hammaste suuruse, pikkuse ja vahede mõõtmist, nende kuju ja suuna hindamist. Teie toimingud dekrüpteerimisega peaksid olema järgmised: Oluline meeles pidada! Pöörake alati tähelepanu lindi kiirusele – 25 või 50 mm sekundis. See on südame löögisageduse (HR) arvutamisel põhimõtteliselt oluline. Kaasaegsed seadmed näitavad lindile pulsisagedust ja arvutust pole vaja teha. Südamelöökide arvu arvutamiseks minutis on mitu võimalust: HR=60/((R-R (mm)*0,02)) EKG salvestamisel kiirusega 25 mm/s: HR=60/((R-R (mm)*0,04) Kuidas peaks välja nägema tavaline EKG ja lainekompleksid, millised kõrvalekalded on kõige levinumad ja mida need näitavad, on kirjeldatud tabelis. Oluline meeles pidada! Tabelis kirjeldatud EKG omadused normaalsetes ja patoloogilistes tingimustes on vaid tõlgenduse lihtsustatud versioon. Tulemuste täieliku hinnangu ja õige järelduse saab teha ainult spetsialist (kardioloog), kes tunneb laiendatud skeemi ja kõiki meetodi peensusi. See kehtib eriti siis, kui teil on vaja lastel EKG-d dešifreerida. Kardiogrammi üldpõhimõtted ja elemendid on samad, mis täiskasvanutel. Kuid erinevas vanuses lastele kehtivad erinevad reeglid. Seetõttu saavad vastuolulistel ja kahtlastel juhtudel professionaalse hinnangu anda ainult lastekardioloogid. Kuna vatsakeste müokard on massiivsem kui kodade müokard ja sellel pole mitte ainult seinad, vaid ka massiivne interventrikulaarne vahesein, iseloomustab ergastuse levikut selles kompleksse kompleksi ilmumine. QRS EKG-l. Kuidas hambad välja valima? Kõigepealt hinda üksikute hammaste amplituud (mõõtmed). QRS kompleks. Kui amplituud ületab 5 mm, haru tähistab suur (suur) täht Q, R või S; kui amplituud on alla 5 mm, siis väiketähed (väikesed): q, r või s. Hammast R (r) nimetatakse mingit positiivset(ülespoole suunatud) laine, mis on osa QRS-kompleksist. Kui hambaid on mitu, näitavad järgnevad hambad lööki: R, R’, R” jne QRS kompleksi negatiivne (allasuunav) laine asub enne R-lainet, tähistatud kui Q (q) ja pärast - nagu S(s). Kui QRS-kompleksis pole positiivseid laineid üldse, tähistatakse ventrikulaarset kompleksi kui QS. QRS-kompleksi variandid. Tavaline hammas. K peegeldab interventrikulaarse vaheseina depolarisatsiooni R- suurem osa vatsakeste müokardist, hammas S- interventrikulaarse vaheseina basaalsed (st kodade lähedal) lõigud. R-laine V1, V2 peegeldab vatsakestevahelise vaheseina ergutamist ja R V4, V5, V6 - vasaku ja parema vatsakese lihaste ergastus. müokardi piirkondade nekroos (näiteks koos müokardiinfarkt) põhjustab Q-laine laienemist ja süvenemist, mistõttu sellele lainele pööratakse alati suurt tähelepanu. EKG analüüs Kindral EKG dekodeerimise skeem EKG registreerimise õigsuse kontrollimine. Südame löögisageduse ja juhtivuse analüüs: südame kontraktsioonide regulaarsuse hindamine, südame löögisageduse (HR) loendamine, ergastuse allika kindlaksmääramine, juhtivuse reiting. Südame elektrilise telje määramine. Kodade P-laine ja P-Q intervalli analüüs. Ventrikulaarse QRST kompleksi analüüs: QRS-kompleksi analüüs, RS-T segmendi analüüs, T-laine analüüs, intervalli Q - T analüüs. Elektrokardiograafiline järeldus. Normaalne elektrokardiogramm. 1)
EKG registreerimise õigsuse kontrollimine Iga EKG lindi alguses peaks olema kalibreerimissignaal- nn kontrolli millivolti. Selleks rakendatakse salvestuse alguses standardpinget 1 millivolt, mis peaks lindile kuvama kõrvalekalde 10 mm. Ilma kalibreerimissignaalita loetakse EKG salvestus valeks. Tavaliselt peaks vähemalt ühes standard- või suurendatud jäsemejuhtmetest amplituud ületama 5 mm, ja rinnus viib - 8 mm. Kui amplituud on madalam, nimetatakse seda vähenenud EKG pinge mis esineb mõnes patoloogilises seisundis. Võrdlus millivolt EKG-l (salvestuse alguses). 2)
Südame löögisageduse ja juhtivuse analüüs: südame löögisageduse regulaarsuse hindamine Hinnatakse rütmi regulaarsust R-R intervallidega. Kui hambad on üksteisest võrdsel kaugusel, nimetatakse rütmi korrapäraseks ehk õigeks. Üksikute R-R intervallide kestuse varieerumine on lubatud kuni ±10% nende keskmisest kestusest. Kui rütm on siinus, on see tavaliselt õige. pulsi lugemine(HR) EKG-kilele trükitakse suured ruudud, millest igaüks sisaldab 25 väikest ruutu (5 vertikaalset x 5 horisontaalset). Südame löögisageduse kiireks arvutamiseks õige rütmiga loendatakse suurte ruutude arv kahe kõrvuti asetseva R-R hamba vahel. Rihma kiirusel 50 mm/s: HR = 600 /
(suurte ruutude arv). Rihma kiirusel 25 mm/s: HR = 300 /
(suurte ruutude arv). Pealoleval EKG-l on R-R intervall ligikaudu 4,8 suurt rakku, mis kiirusel 25 mm/s annab 300 / 4,8 = 62,5 lööki minutis Iga kiirusega 25 mm/s väike rakk on võrdne 0,04 s ja kiirusel 50 mm/s - 0,02 s. Seda kasutatakse hammaste kestuse ja intervallide määramiseks. Vale rütmiga nad tavaliselt kaaluvad maksimaalne ja minimaalne pulss vastavalt väikseima ja suurima R-R intervalli kestusele. ergastuse allika määramine Teisisõnu, nad otsivad, kust südamestimulaator mis põhjustab kodade ja vatsakeste kokkutõmbeid. Mõnikord on see üks raskemaid etappe, sest erinevad erutuvuse ja juhtivuse häired võivad olla väga keeruliselt kombineeritud, mis võib põhjustada vale diagnoosi ja vale ravi. Ergastuse allika korrektseks määramiseks EKG-l peate hästi teadma südame juhtivussüsteem. Siinusrütm(see on normaalne rütm ja kõik muud rütmid on patoloogilised). Ergutuse allikas on sees sinoatriaalne sõlm. EKG märgid: standardjuhtmes II on P-lained alati positiivsed ja asuvad iga QRS-kompleksi ees, P-lained samas juhtmes on püsivalt identse kujuga. P-laine siinusrütmis. ATRIAL rütm. Kui ergastuse allikas on kodade alumistes osades, siis levib erutuslaine kodadesse alt üles (retrograadne), seega: juhtmetes II ja III on P-lained negatiivsed, Enne iga QRS-kompleksi on P-lained. P-laine kodade rütmis. Rütmid AV-ristmikul. Kui südamestimulaator on atrioventrikulaarses ( atrioventrikulaarne sõlm) sõlm, siis vatsakesed erutuvad nagu tavaliselt (ülalt alla) ja kodad - retrograadsed (st alt üles). Samal ajal EKG-s: P-lained võivad puududa, kuna need asetsevad tavaliste QRS-komplekside peal, P-lained võivad olla negatiivsed, paiknedes pärast QRS-kompleksi. Rütm AV-ristmikul, QRS-kompleksiga kattuv P-laine. Rütm AV-ristmikul, P laine on QRS kompleksi järel. AV-ühenduse rütmis olev südame löögisagedus on siinusrütmist väiksem ja on ligikaudu 40-60 lööki minutis. Ventrikulaarne ehk IDIOVENTRIKULAARNE rütm(lat. ventriculus [ventriculus] - vatsake). Sel juhul on rütmi allikaks vatsakeste juhtivussüsteem. Ergastus levib läbi vatsakeste valel teel ja seetõttu aeglasemalt. Idioventrikulaarse rütmi tunnused: QRS-kompleksid on laienenud ja deformeerunud (nägema "hirmutav"). Tavaliselt on QRS-kompleksi kestus 0,06-0,10 s, seetõttu ületab QRS selle rütmi korral 0,12 s. QRS-komplekside ja P-lainete vahel puudub muster, kuna AV-liitmik ei vabasta vatsakestest impulsse ja kodad võivad siinussõlmest tavapäraselt vallandada. Südame löögisagedus alla 40 löögi minutis. Idioventrikulaarne rütm. P-laine ei ole QRS-kompleksiga seotud. juhtivuse hindamine. Juhtivuse õigeks arvestamiseks võetakse arvesse kirjutuskiirust. Juhtivuse hindamiseks mõõtke: kestus P laine(peegeldab impulsi kiirust läbi kodade), tavaliselt kuni 0,1 s. kestus intervall P - Q(peegeldab impulsi kiirust kodadest vatsakeste müokardini); intervall P - Q = (laine P) + (segment P - Q). Hästi 0,12-0,2 s. kestus QRS kompleks(peegeldab ergastuse levikut läbi vatsakeste). Hästi 0,06-0,1 s. sisemise läbipainde intervall juhtmetes V1 ja V6. See on aeg QRS-kompleksi tekke ja R-laine vahel.Tavaliselt V1-s kuni 0,03 s ja sisse V6 kuni 0,05 s. Seda kasutatakse peamiselt kimbu harude blokeeringute äratundmiseks ja ergastuse allika määramiseks vatsakestes, kui ventrikulaarne ekstrasüstool(südame erakorraline kokkutõmbumine). Sisehälbe intervalli mõõtmine. 3)
Südame elektrilise telje määramine. Tsükli esimeses osas EKG kohta selgitati, mida südame elektriline telg ja kuidas see defineeritakse frontaaltasandil. 4)
Kodade P-laine analüüs. Normaalne juhtmetes I, II, aVF, V2 - V6 P laine alati positiivne. Juhtides III, aVL, V1 võib P-laine olla positiivne või kahefaasiline (osa lainest on positiivne, osa negatiivne). Plii aVR-is on P-laine alati negatiivne. Tavaliselt ei ületa P-laine kestus 0,1 s, ja selle amplituud on 1,5–2,5 mm. P-laine patoloogilised kõrvalekalded: Iseloomulikud on normaalse kestusega teravad kõrged P lained II, III, aVF juhtmetes parema aatriumi hüpertroofia, näiteks koos "cor pulmonale". Tüüpiline on kahe tipuga jaotus, pikendatud P-laine juhtmetes I, aVL, V5, V6 vasaku aatriumi hüpertroofia nagu mitraalklapi haigus. P-laine moodustumine (P-pulmonale) parema aatriumi hüpertroofiaga. P-laine moodustumine (P-mitraal) vasaku aatriumi hüpertroofiaga. P-Q intervall: hästi 0,12-0,20 s. Selle intervalli suurenemine ilmneb impulsside juhtivuse halvenemisega atrioventrikulaarse sõlme kaudu ( atrioventrikulaarne blokaad, AV-blokaad). AV blokaad seal on 3 kraadi: I kraad - P-Q intervalli suurendatakse, kuid igal P-lainel on oma QRS-kompleks ( ei kaota komplekse). II aste - QRS kompleksid osaliselt välja kukkuda, st. Kõigil P-lainetel pole oma QRS-kompleksi. III aste - täielik blokaad AV-sõlmes. Kodad ja vatsakesed tõmbuvad kokku oma rütmis, üksteisest sõltumatult. Need. tekib idioventrikulaarne rütm. 5)
Ventrikulaarse QRST kompleksi analüüs: QRS-kompleksi analüüs. Ventrikulaarse kompleksi maksimaalne kestus on 0,07-0,09 s(kuni 0,10 s). Kestus pikeneb His kimbu jalgade mis tahes blokaadiga. Tavaliselt saab Q-laine registreerida kõigis standardsetes ja laiendatud jäsemejuhtmetes, samuti V4-V6-s. Q-laine amplituud tavaliselt ei ületa 1/4 R lainekõrgus, ja kestus on 0,03 s. Plii aVR-il on tavaliselt sügav ja lai Q-laine ning isegi QS-kompleks. R-lainet, nagu ka Q-d, saab salvestada kõigis standardsetes ja täiustatud jäsemejuhtmetes. V1-lt V4-le suureneb amplituud (samal ajal kui V1 r-laine võib puududa) ja seejärel väheneb V5 ja V6. S-laine võib olla väga erineva amplituudiga, kuid tavaliselt mitte üle 20 mm. S-laine väheneb V1-lt V4-le ja V5-V6 puhul võib see isegi puududa. Juhtis V3 (või V2–V4 vahel) registreeritakse tavaliselt " üleminekutsoon” (R- ja S-lainete võrdsus). RS-T segmendi analüüs ST-segment (RS-T) on segment QRS-kompleksi lõpust kuni T-laine alguseni ST-segmenti analüüsitakse eriti hoolikalt CAD-is, kuna see peegeldab hapnikupuudust (isheemiat) müokardis. Tavaliselt asub S-T segment isoliini jäsemejuhtmetes ( ± 0,5 mm). Juhtmetes V1-V3 saab S-T segmenti nihutada ülespoole (mitte rohkem kui 2 mm) ja V4-V6 puhul alla (mitte rohkem kui 0,5 mm). QRS-kompleksi üleminekupunkti S-T segmendile nimetatakse punktiks j(sõnast ristmik - ühendus). Punkti j isoliinist kõrvalekaldumise astet kasutatakse näiteks müokardiisheemia diagnoosimisel. T-laine analüüs. T-laine peegeldab ventrikulaarse müokardi repolarisatsiooni protsessi. Enamikus juhtmetes, kus registreeritakse kõrge R, on ka T-laine positiivne. Tavaliselt on T-laine I, II, aVF, V2-V6 korral alati positiivne, T I> T III ja T V6> T V1. AVR-is on T-laine alati negatiivne. intervalli Q - T analüüs. Q-T intervalli nimetatakse elektriline ventrikulaarne süstool, sest sel ajal on kõik südame vatsakeste osakonnad põnevil. Mõnikord pärast T-lainet väike U laine, mis moodustub vatsakeste müokardi lühiajalise suurenenud erutuvuse tõttu pärast nende repolarisatsiooni. 6)
Elektrokardiograafiline järeldus. Peaks sisaldama: Rütmi allikas (siinus või mitte). Rütmi korrapärasus (õige või mitte). Tavaliselt on siinusrütm õige, kuigi on võimalik hingamisteede arütmia. Südame elektrilise telje asend. 4 sündroomi olemasolu: rütmihäire juhtivuse häire vatsakeste ja kodade hüpertroofia ja/või ülekoormus müokardi kahjustus (isheemia, düstroofia, nekroos, armid) Järelduste näited(mitte päris täielik, aga päris): Siinusrütm südame löögisagedusega 65. Südame elektrilise telje normaalne asend. Patoloogiat ei tuvastata. Siinustahhükardia pulsisagedusega 100. Ühekordne supragastriline ekstrasüstool. Rütm on siinus, mille pulss on 70 lööki / min. Tema kimbu parema jala mittetäielik blokaad. Mõõdukad metaboolsed muutused müokardis. Kardiovaskulaarsüsteemi spetsiifiliste haiguste EKG näited - järgmine kord. EKG häired Seoses EKG tüübi kommentaarides sagedaste küsimustega räägin teile sellest sekkumine mis võib olla elektrokardiogrammil: Kolm tüüpi EKG häireid(selgitus allpool). Tervishoiutöötajate leksikonis EKG-sse sekkumist nimetatakse vihjama: a) induktiivvoolud: võrgu vastuvõtt regulaarsete võnkumiste kujul sagedusega 50 Hz, mis vastab vahelduvvoolu elektrivoolu sagedusele väljalaskeavas. b)" ujumine» (triivivad) isoliinid, mis on tingitud elektroodi halvast kokkupuutest nahaga; c) häire, mis tuleneb lihaste värisemine(Ebaregulaarsed sagedased kõikumised on nähtavad). Vereringesüsteemi õigeaegne ravi ja diagnoosimine võib oluliselt vähendada ohtlike haiguste tekke riski. Praeguseks on kõige tõhusam ja hõlpsamini juurdepääsetav meetod südame töö uurimiseks elektrokardiogramm. Patsiendi läbivaatuse tulemuste uurimisel pööravad arstid tähelepanu sellistele EKG komponentidele nagu: EKG lindil on iga rea jaoks ranged normaalsed parameetrid, millest vähimgi kõrvalekalle võib viidata südame töö rikkumisele. Kogu EKG liinide komplekti uuritakse ja mõõdetakse matemaatiliselt, mille järel saab arst määrata mõned südamelihase ja selle juhtivussüsteemi töö parameetrid: pulss, pulss, südamestimulaator, juhtivus, südame elektriline telg. Praeguseks uuritakse kõiki neid näitajaid ülitäpse elektrokardiograafiga. See on parameeter, mis peegeldab siinussõlme mõjul tekkivate südame kontraktsioonide rütmi (normaalne). See näitab südame kõigi osade töö sidusust, südamelihase pinge- ja lõõgastusprotsesside järjestust. Rütmi on kõrgeimate R-lainete järgi väga lihtne kindlaks teha: kui nende vaheline kaugus on kogu salvestuse vältel sama või hälbib mitte rohkem kui 10%, siis ei kannata patsient arütmiat. Löökide arvu minutis saab määrata mitte ainult pulsi lugedes, vaid ka EKG abil. Selleks peate teadma EKG registreerimise kiirust (tavaliselt 25, 50 või 100 mm / s), samuti kõrgeimate hammaste kaugust (ühest tipust teise). Korrutades salvestuse kestuse ühe mm segmendi R-R pikkusega, saate pulsisageduse. Tavaliselt on selle jõudlus vahemikus 60 kuni 80 lööki minutis. Südame autonoomne närvisüsteem on konstrueeritud nii, et kokkutõmbumisprotsess sõltub närvirakkude kuhjumisest ühes südame tsoonis. Tavaliselt on see siinusõlm, mille impulsid lahknevad kogu südame närvisüsteemis. Mõnel juhul võivad teised sõlmed (kodade, ventrikulaarne, atrioventrikulaarne) võtta südamestimulaatori rolli. Seda saate kindlaks teha, uurides P-lainet - silmapaistmatu, mis asub vahetult isoliini kohal. Mis on postmüokardi kardioskleroos ja miks see on ohtlik? Kas seda on võimalik kiiresti ja tõhusalt ravida? Kas olete ohus? Uurige kõike! Südame kardioskleroosi arengu põhjuseid ja peamisi riskitegureid käsitletakse üksikasjalikult meie järgmises artiklis. Üksikasjalikku ja põhjalikku teavet südame kardioskleroosi sümptomite kohta saate lugeda siit. See on kriteerium, mis näitab impulsi ülekande protsessi. Tavaliselt edastatakse impulsid järjestikku ühelt südamestimulaatorilt teisele, järjekorda muutmata. Indikaator, mis põhineb vatsakeste ergastusprotsessil. Q-, R-, S-lainete matemaatiline analüüs juhtmetes I ja III võimaldab arvutada nende ergastuse teatud tulemusvektori. See on vajalik Tema kimbu okste toimimise kindlakstegemiseks. Saadud südame telje kaldenurka hinnatakse väärtusega: 50-70° normaalne, 70-90° kõrvalekalle paremale, 50-0° kõrvalekalle vasakule. Hambad - isoliini kohal asuvad EKG lõigud, nende tähendus on järgmine: Intervallid on EKG lõigud, mis asuvad isoliinil. Segmendid - EKG lõigud, sealhulgas intervall ja laine. Südame EKG dekodeerimine ja täiskasvanute näitajate normid on esitatud selles tabelis: Laste EKG mõõtmiste tulemuste ja nende normide dešifreerimine selles tabelis: Milliseid ohtlikke olukordi saab dekodeerimise ajal EKG näitude põhjal määrata? Seda nähtust iseloomustab südame rütmihäired. Inimene tunneb kontraktsioonide sageduse ajutist tõusu, millele järgneb paus. Seda seostatakse teiste südamestimulaatorite aktiveerumisega, mis saadab koos siinussõlmega täiendava impulsspuhangu, mis viib erakordse kontraktsioonini. Seda iseloomustab siinusrütmi perioodilisuse muutus, kui impulsid saabuvad erinevatel sagedustel. Vaid 30% nendest rütmihäiretest vajavad ravi, sest võib põhjustada tõsisemaid haigusi. Muudel juhtudel võib see olla kehalise aktiivsuse ilming, hormonaalse taseme muutus, palaviku tagajärg ja see ei ohusta tervist. See tekib siis, kui siinussõlm on nõrgenenud, ei suuda genereerida õige sagedusega impulsse, mille tagajärjel aeglustub ka pulss, kuni lööki minutis. Vastupidine nähtus, mida iseloomustab südame löögisageduse tõus üle 90 löögi minutis. Mõnel juhul tekib ajutine tahhükardia tugeva füüsilise koormuse ja emotsionaalse stressi mõjul, samuti palavikuga seotud haiguste ajal. Lisaks siinussõlmele on ka teisi teise ja kolmanda järgu südamestimulaatoreid. Tavaliselt juhivad nad impulsse esimese järgu südamestimulaatorist. Kuid kui nende funktsioonid on nõrgenenud, võib inimene tunda nõrkust, pearinglust, mis on põhjustatud südame rõhumisest. Samuti on võimalik vererõhku alandada, kuna. vatsakesed tõmbuvad kokku harvemini või arütmiliselt. Mõnel juhul ilmnevad EKG uuesti analüüsimisel kõrvalekalded varem saadud tulemustest. Millega seda ühendada saab? Lugege kõike südameinfarkti taastumise kohta – kuidas elada, mida süüa ja kuidas ravida, et süda toetaks? Kas invaliidsusgrupp on lubatud pärast infarkti ja mida oodata tööalaselt? Me räägime sellest oma ülevaates. Haruldane, kuid täpne vasaku vatsakese tagumise seina müokardiinfarkt - mis see on ja miks see on ohtlik? Südame töö pikaajalise uurimise meetod, mis on võimalik tänu kaasaskantavale kompaktsele magnetofonile, mis suudab tulemusi salvestada magnetlindile. Meetod on eriti hea siis, kui on vaja uurida korduvaid patoloogiaid, nende sagedust ja esinemisaega. Erinevalt tavapärasest puhkeolekus registreeritud EKG-st põhineb see meetod tulemuste analüüsil pärast treeningut. Kõige sagedamini kasutatakse seda võimalike patoloogiate riski hindamiseks, mida standardsel EKG-l ei tuvastata, samuti südameinfarktiga patsientidele taastusravikuuri määramisel. Võimaldab analüüsida südamehääli ja müra. Nende kestus, sagedus ja esinemisaeg korreleeruvad südametegevuse faasidega, mis võimaldab hinnata ventiilide talitlust, endokardiidi ja reumaatilise südamehaiguse tekkeriske. Standardne EKG on südame kõigi osade töö graafiline kujutis. Selle täpsust võivad mõjutada paljud tegurid, seega peaksite järgima arsti soovitusi. Uuring paljastab enamiku kardiovaskulaarsüsteemi patoloogiatest, kuid täpseks diagnoosimiseks võib vaja minna täiendavaid uuringuid. Lõpuks soovitame vaadata videokursust "EKG kõigile" dekodeerimise kohta: QRS-kompleks on ventrikulaarne kompleks, mis registreeritakse südame vatsakeste ergastamisel. See on EKG suurim kõrvalekalle. QRS-kompleksi laius näitab intraventrikulaarse erutuse kestust ja on tavaliselt 0,06-0,08 (kuni 0,1) sekundit. QRS-kompleksi laius väheneb veidi südame löögisageduse tõustes ja vastupidi. QRS-kompleksi amplituud sõltub patsiendi kehaehitusest ja rindkere suurusest, mistõttu mõistetel "EKG hammaste madalpinge" või "EKG kõrge pinge" pole selgeid kriteeriume. Siiski arvatakse, et normaalselt peaks QRS-kompleksi amplituud vähemalt ühes standardjuhtmetest või täiustatud juhtmetest ületama 0,5 mV (5 rakku) ja rindkere juhtmetes - 0,8 mV (8 rakku). Teisest küljest ei tohiks täiskasvanutel tavalistes ja täiustatud juhtmetes QRS-i amplituud üheski neist juhtmetest ületada 2,2 mV (22 rakku). Üheski rinnajuhtmes - ei tohi ületada 2,5 mV (25 rakku). Mõnikord on EKG-l QRS-kompleksis mitte üks, vaid mitu positiivset hammast. Sellised lisahambad on tähistatud eesliidetega (suur- ja väiketähed seatakse sõltuvalt hammaste amplituudist): R "(r'), S" (s'), R "(r"), S "(s") . QRS-kompleksis tähistatakse suuri amplituudilaineid suurte tähtedega; suured tähed – väikesega. Madala amplituudiga haru võib tähistada suure algustähega, kui see on selgelt ülekaalus teiste üle. Üksik negatiivne kõrvalekalle on tähistatud QS kompleksiga. QRS-kompleksil võib olla üsna palju variatsioone, millest levinumad on näidatud alloleval joonisel: Elektrokardiograafia (EKG) on instrumentaalne diagnostikameetod, mis võimaldab hinnata südame tööd ja kuvab elektriimpulsside kvaliteeti. Tulemus kuvatakse paberil. Seda meetodit on kasutatud pikka aega ja see on endiselt peamine südamehaiguste diagnoosimisel. Selle populaarsus seisneb selles, et see on täiesti kahjutu, selle kasutamisel pole vastunäidustusi ja selle teostamiseks kulub vaid mõni minut. Kardiogrammi peavad tegema kõik, olenemata sellest, kas on kaebusi või mitte. See tähendab, et EKG tehakse regulaarse ennetava läbivaatuse käigus kord aastas, ka teatud kaebuste ja sümptomite korral patsientidel. Lugesin hiljuti artiklit, mis räägib Monasti teest südamehaiguste raviks. Selle tee abil saate IGAVESTI kodus ravida arütmiat, südamepuudulikkust, ateroskleroosi, südame isheemiatõbe, müokardiinfarkti ja paljusid teisi südame- ja veresoonkonnahaigusi. Ma polnud harjunud mingit teavet usaldama, kuid otsustasin kontrollida ja tellisin koti. Märkasin muutusi nädalaga: enne mind piinanud pidev valu ja kipitus südames taandusid ning 2 nädala pärast kadusid täielikult. Proovige ja sina ja kui kedagi huvitab, siis allpool on link artiklile. Näiteks võib märkida: Samuti tuleb eriarstide poole pöördumisel saata üle 40-aastased patsiendid EKG-le. Tuleb märkida, et diabeedi ja reumahaigete puhul on oluline selle uuringu sagedane läbimine, sageli tehakse EKG-d raseduse ja sünnituse ajal ning südametegevust uuritakse ka enne erinevaid kirurgilisi operatsioone. Kui südameatakk või insult on varem üle kantud, tuleb südame töö jälgimiseks EKG-d teha sageli. Terve inimese kardiogramm koosneb järgmistest elementidest: On olemas teatud skeem, mille järgi arst dešifreerib EKG tulemusi. Nimelt analüüsitakse 4 peamist näitajat: Regulaarsuse ehk rütmi õigsuse hindamiseks hindab arst R-R kestust, mis peaks jääma järjestikuste tsüklite vahele. Nimelt tervel inimesel peaks kestvus olema sama, vahe võib jääda 10% piiresse. Kõik olukorrad, mis ületavad seda reeglit, diagnoositakse ebanormaalse või ebaregulaarse südamerütmina. Südame-veresoonkonna haiguste raviks soovitab Elena Malõševa uut meetodit, mis põhineb Monastic teel. See sisaldab 8 kasulikku ravimtaime, mis on äärmiselt tõhusad arütmia, südamepuudulikkuse, ateroskleroosi, koronaararterite haiguse, müokardiinfarkti ja paljude teiste haiguste ravis ja ennetamisel. Sel juhul kasutatakse ainult looduslikke koostisosi, ei mingeid kemikaale ja hormoone! Õige rütmi korral peate pulsi arvutamiseks jagama R-R intervalli kestuse 60 (sekundiga). Kui rütm on vale, arvestab arst, kui palju ventrikulaarseid komplekse on teatud aja jooksul tekkinud. Ja seega arvutab rütmi sagedust. Ergastusallika analüüsimisel hinnatakse, kuidas impulss levib mööda PP ja LP. Selle tuvastab P-laine ilmumine. Normaalses olekus on see positiivne, ümar, asub QRS-i ees. Patoloogiliste seisundite korral on sellel hambal terav kuju ja see võib olla ka kahvliga. Kodade rütmi korral võib P olla negatiivne (II, III) ja QRS on muutumatu. Kui rütmid pärinevad AV-sõlmest, ei pruugi P-laine ilmuda, see tähendab, et see ühineb vatsakeste kompleksiga. Ja ka, kui impulss jõuab esmalt vatsakestesse ja seejärel kodadesse, siis P-laine on negatiivne pärast QRS-kompleksi. Kompleksi ei muudeta. Kui ilmneb vatsakeste rütm, siis QRS-iga P-l puudub seos, samas kui kompleks on laienenud ja deformeerunud. Olles uurinud Elena Malysheva meetodeid SÜDAMEHAIGUSTE ravis, samuti VEONETE taastamist ja puhastamist, otsustasime sellele teie tähelepanu juhtida. Juhtimissüsteemi hindamiseks peab arst arvutama: Kui hammaste kestuse ja intervallide näitajad suurenevad, tähendab see, et impulsi läbimine on aeglustunud. Saate EOS-i asukoha arvutada graafiliselt. Selleks arvutatakse I ja III juhtmetes QRS-kompleksi kõigi elementide amplituudide algebraline summa. Need juhtmed asuvad otsmikutasandil. Saadud indikaator kantakse vastavale teljele (positiivne või negatiivne) ja vastavas ülesandes tingimuslikule koordinaatsüsteemile. Südame elektriline telg Võite kasutada ka teist meetodit. See määrab nurga. Need mõõtmised viiakse läbi kahe põhimõtte kohaselt. Esimene on see, et juhtmesse salvestatakse QRS-kompleksi algebralise summa maksimaalne väärtus, mis vastab EOS-i asukohale. Keskmine väärtus on kantud samasse juhtmesse. Teine põhimõte on see, et null algebralise summaga RS salvestatakse juhtmesse, mis on EOS-iga risti. Südame ümber pikitelje pöörlemise määramine, mis tinglikult läbib südame ülemist osa ja selle põhja, seisneb vatsakeste kompleksi konfiguratsiooni määramises rindkere juhtmetes. Seda seetõttu, et need teljed on horisontaalsed. Pöörlemise määramiseks hinnatakse QRS-kompleksi pliis V6. Juhtivushäired on blokaadid, mis võivad ilmneda juhtivuse süsteemi erinevatel etappidel. See rikkumine võib avalduda 3 kraadi. 1 - see on siis, kui impulsid mööduvad, kuid viivitusega. 2 - selles etapis viiakse läbi ainult osa impulsse. 3 - see on täielik blokaad, samas kui impulss ei möödu üldse. Elektrokardiogrammil avaldub 1. aste harva. 2. astme sinoaurikulaarse blokaadi korral võib pärast kokkutõmbumist tekkida paus, mis kestab 2 tsüklit. See tähendab, et täielik PQRST-kompleks kukub välja. Atrioventrikulaarne blokaad. 1. astmel PQ aeglustub, selle intervalli kestus võib pikeneda kuni 0,2 sekundini. Ja ventrikulaarne QRS kompleks ei muutu samal ajal, see võib deformeeruda, kui juhtivus aeglustub kõigis His jalgades korraga. 2. astme AV-blokaadi korral ilmub P-laine regulaarselt, kuid selle taga ei ole QRS-kompleksi (puudub ka PQ-intervall). Ventrikulaarne kompleks ilmub korrapäraselt üks kord, pärast 2-3 P lainet.See tähendab, et kodade kontraktsioonide arv on palju suurem kui vatsakeste kontraktsioonide arv. Südameblokaad EKG-l 3-kraadine AV-blokaad EKG-l näeb välja nagu P-laine ja QRS-kompleksi eraldumine, see tähendab, et PQ-intervalli pole. Kui proksimaalne vorm avaldub, siis QRS ei muutu ning distaalses vormis ilmneb selle laienemine ja deformatsioon. Prong P - see element näitab PP ja LP depolarisatsiooni. Tavaliselt on R positiivne. Q-laine peegeldab interventrikulaarse vaheseina depolarisatsiooni. See element on negatiivne. Selle normaalseks suuruseks loetakse ¼ R-lainest, selle kestus on 0,3 sekundit. Kui see on suurenenud, võib see viidata müokardi haigustele. R-laine - see element näitab südame tipu depolarisatsiooni. Selle laine lugemine annab teavet vatsakeste seinte aktiivsuse kohta. R-laine peaks olema kõigis juhtmetes sama, kui see nii ei ole, võib see tähendada RV või LV hüpertroofia olemasolu. S-laine on negatiivne. Selle suurus on umbes 2 mm. S-laine näitab RV ja LV depolarisatsiooni lõplikku protsessi. T-laine peegeldab vatsakeste repolarisatsiooni, st nende väljasuremise protsessi. Sellel on positiivne välimus, kuid VR-juhtmestikus on see negatiivne. Kui see hammas on muutunud, võib see viidata hüperkaleemia või hüpokaleemia esinemisele. PQ-intervall on element, mis koosneb P lõpust ja Q algusest. See näitab kodade depolarisatsiooni täielikku protsessi ja impulsi levikut AV-sõlme ja mööda His kimpu. PQ kestus on 0,12-0,18 sekundit. QT-intervalli hinnatakse, arvutades selle valemi järgi, see tähendab, et fikseeritud koefitsient korrutatakse R-R intervalli kestusega. Meeste puhul on koefitsient 0,37 ja naiste puhul 0,40. Tuleb märkida, et EKG läbiviimisel muutub südame löögisagedus löökiks minutis. R-R intervallide kestus on sama, kõrvalekalle võib olla 10% piires. Normid täiskasvanutele: PQ - 0,12-0,2 sek. Ventrikulaarne QRS kompleks - 0,06-0,1 sek. QT - mitte rohkem kui 0,4 sek. P - mitte rohkem kui 0,1 sek. Rütm on siinus. Laste kardiogramm erineb oluliselt täiskasvanu kardiogrammist. 3–5-aastase lapse südame löögisagedus on lööki minutis, noorukitel on normaalne löögisagedus sama, mis täiskasvanutel - 60–90. Kestus: P - mitte rohkem kui 0,1 sek. QRS - 0,6-0,1 sek. PQ - 0,2 sek. QT - mitte rohkem kui 0,4 sek. Siinusrütm. Kardiogramm võib anda teavet paljude südamepatoloogiate olemasolu kohta. Kõige tavalisemate hulka kuuluvad: Kõik need näitajad võivad olla individuaalsed, see on seletatav asjaoluga, et reeglina ilmnevad mitmed kaasnevad patoloogiad. Normaalne EKG koosneb peamiselt P, Q, R, S ja T lainetest. Üksikute hammaste vahel on PQ, ST ja QT segmendid, millel on suur kliiniline tähtsus. R-laine on alati positiivne ning Q- ja S-laine on alati negatiivsed. P- ja T-lained on tavaliselt positiivsed. Ergastuse levik vatsakeses EKG-l vastab QRS-kompleksile. Kui nad räägivad müokardi erutuvuse taastamisest, peavad nad silmas ST-segmenti ja T-lainet. Tavaline EKG koosneb tavaliselt lainetest P, Q, R, S, T ja mõnikord ka U. Need tähistused võttis kasutusele elektrokardiograafia rajaja Einthoven. Ta valis need tähetähised suvaliselt tähestiku keskelt. Q, R, S lained koos moodustavad QRS kompleksi. Kuid olenevalt juhtmest, milles EKG on salvestatud, võivad Q-, R- või S-lained puududa. Samuti on olemas PQ ja QT intervallid ning PQ ja ST segmendid, mis ühendavad üksikuid hambaid ja millel on teatud väärtus. EKG lainekuju sama osa võib nimetada erinevalt, näiteks kodade lainet võib nimetada laineks või laineks P. Q, R ja S võib nimetada Q-laineks, R-laineks ja S-laineks ning P-laineks. , T ja U on P-laine, T-laine ja laine U. Selles raamatus nimetame mugavuse huvides P, Q, R, S ja T, välja arvatud U, hambaid. Positiivsed hambad asuvad isoelektrilise joone kohal (nulljoon) ja negatiivsed - isoelektrilise joone all. Positiivsed on hambad P, T ja laine U. Need kolm hammast on tavaliselt positiivsed, kuid patoloogia korral võivad need olla negatiivsed. Q- ja S-lained on alati negatiivsed ja R-laine alati positiivsed. Kui EKG-s registreeritakse teine R- või S-laine, tähistatakse seda kui R' ja S'. QRS-kompleks algab Q-lainega ja kestab kuni S-laine lõpuni.See kompleks on tavaliselt poolitatud. QRS-kompleksis tähistatakse kõrgeid laineid suure tähega ja madalaid hambaid väikese tähega, näiteks qrS või qRs. QRS-kompleksi lõpu hetk on tähistatud punktiga J. Algajale on hammaste ja segmentide täpne äratundmine väga oluline, seega peatume neil lähemalt. Kõik hambad ja kompleksid on näidatud eraldi joonisel. Parema mõistmise huvides on jooniste juures ära toodud nende hammaste põhijooned ja kliiniline tähtsus. Pärast EKG üksikute hammaste ja segmentide kirjeldamist ning vastavaid selgitusi tutvume nende elektrokardiograafiliste näitajate kvantitatiivse hindamisega, eelkõige hammaste kõrguse, sügavuse ja laiusega ning nende peamiste kõrvalekalletega normaalväärtustest. P-laine, mis on kodade erutuslaine, laius on tavaliselt kuni 0,11 s. P-laine kõrgus muutub vanusega, kuid tavaliselt ei tohiks see ületada 0,2 mV (2 mm). Tavaliselt, kui need P-laine parameetrid normist kõrvale kalduvad, räägime kodade hüpertroofiast. PQ-intervall, mis iseloomustab vatsakeste ergastamise aega, on tavaliselt 0,12 ms, kuid ei tohiks ületada 0,21 s. See intervall pikeneb AV-blokaadi korral ja lüheneb WPW sündroomi korral. Q-laine kõigis juhtmetes on kitsas ja selle laius ei ületa 0,04 s. Selle sügavuse absoluutväärtus ei ole standarditud, kuid maksimum on 1/4 vastavast R-lainest. Mõnikord näiteks rasvumise korral registreeritakse III pliis suhteliselt sügav Q-laine. Sügavat Q-lainet kahtlustatakse peamiselt MI-s. R-lainel on suurim amplituud kõigi EKG hammaste seas. Kõrge R-laine registreeritakse tavaliselt vasakpoolsetes rindkere juhtmetes V5 ja V6, kuid selle kõrgus nendes juhtmetes ei tohiks ületada 2,6 mV. Kõrgem R-laine näitab LV hüpertroofiat. Tavaliselt peaks R-laine kõrgus suurenema, kui liigute juhtmest V5 juhtmesse V6. R-laine kõrguse järsu vähenemisega tuleks MI välja jätta. Mõnikord on R-laine poolitatud. Nendel juhtudel tähistatakse seda suur- või väiketähtedega (näiteks laine R või r). Täiendavat R- või r-lainet nimetatakse, nagu juba mainitud, kui R' või r' (näiteks juhtmes V1. S-lainet selle sügavuses iseloomustab märkimisväärne varieeruvus sõltuvalt röövimisest, patsiendi keha asendist ja tema vanusest. Ventrikulaarse hüpertroofia korral on S-laine ebatavaliselt sügav, näiteks LV hüpertroofia korral - juhtmetes V1 ja V2. QRS-kompleks vastab erutuse levimisele läbi vatsakeste ja tavaliselt ei tohiks see ületada 0,07-0,11 s. QRS-kompleksi laienemist (kuid mitte selle amplituudi vähenemist) peetakse patoloogiliseks. Seda täheldatakse ennekõike PG jalgade blokaadiga. Punkt J vastab punktile, kus QRS-kompleks lõpeb. R laine Omadused: esimene madal poolringikujuline hammas, mis ilmub pärast isoelektrilist joont. Tähendus: kodade erutus. Q-laine Omadused: esimene negatiivne väike hammas, mis järgneb P-lainele ja PQ segmendi lõpp. Tähendus: vatsakeste erutuse algus. R-laine Omadused: esimene positiivne laine pärast Q-lainet või esimene positiivne laine pärast P-lainet, kui Q-laine puudub. Tähendus: vatsakeste erutus. Hammas S. Tunnused: Esimene negatiivne väike hammas peale R-lainet Tähendus: vatsakeste erutus. QRS kompleks. Omadused: tavaliselt jagatud kompleks, mis järgneb P-lainele ja PQ-intervallile. Tähendus: ergastuse levik läbi vatsakeste. Punkt J. Vastab punktile, kus QRS kompleks lõpeb ja ST segment algab. T laine Omadused: Esimene positiivne poolringikujuline hammas, mis ilmub pärast QRS kompleksi. Tähendus: vatsakeste erutuvuse taastamine. U-laine Tunnused: Positiivne väike laine, mis ilmneb vahetult pärast T-lainet Tähendus: Järelefekti potentsiaal (pärast vatsakeste erutuvuse taastamist). Null (isoelektriline) joon. Omadused: üksikute hammaste vaheline kaugus, näiteks T-laine lõpu ja järgmise R-laine alguse vahel Tähendus: baasjoon, mille suhtes mõõdetakse EKG lainete sügavust ja kõrgust. PQ intervall. Tunnused: aeg P-laine algusest Q-laine alguseni Väärtus: ergastuse aeg kodadest AV-sõlmeni ja edasi läbi PG ja selle jalgade. PQ segment. Omadused: aeg P-laine lõpust Q-laine alguseni Tähendus: puudub kliiniline tähtsus ST-segmendil. Tunnused: aeg S-laine lõpust T-laine alguseni Väärtus: aeg ergastuse levimise lõpust läbi vatsakeste kuni vatsakeste erutuvuse taastamise alguseni. QT intervall. Tunnused: aeg Q-laine algusest kuni T-laine lõpuni.Väärtus: aeg ergastuse leviku algusest kuni vatsakese müokardi erutuvuse taastamise lõpuni (elektriline vatsakeste süstool). Tavaliselt asub ST segment isoelektrilisel joonel, igal juhul ei kaldu see sellest oluliselt kõrvale. Ainult juhtmetes V1 ja V2 võib see olla isoelektrilise joone kohal. ST-segmendi olulise tõusuga tuleks värske MI välja jätta, samas kui selle vähenemine näitab koronaararterite haigust. T-lainel on oluline kliiniline tähtsus. See vastab müokardi erutuvuse taastamisele ja on tavaliselt positiivne. Selle amplituud ei tohiks olla väiksem kui 1/7 R-lainest vastavas juhtmes (näiteks juhtmetes I, V5 ja V6). Selgelt negatiivsete T-lainete korral koos ST-segmendi vähenemisega tuleks MI ja CAD välja jätta. QT-intervalli laius sõltub pulsisagedusest, sellel ei ole püsivaid absoluutväärtusi. QT-intervalli pikenemist täheldatakse hüpokaltseemia ja pika QT sündroomi korral. Lainel U puudub ka normatiivne väärtus. Hüpokaleemia korral suureneb U-laine kõrgus märkimisväärselt. Kardiovaskulaarhaigused on postindustriaalsetes ühiskondades kõige levinum surmapõhjus. Kardiovaskulaarsüsteemi organite õigeaegne diagnoosimine ja ravi aitab vähendada elanikkonna südamepatoloogiate tekke riski. Elektrokardiogramm (EKG) on üks lihtsamaid ja informatiivsemaid meetodeid südame aktiivsuse uurimiseks. EKG salvestab südamelihase elektrilise aktiivsuse ja kuvab teabe lainete kujul paberlindile. EKG tulemusi kasutatakse kardioloogias erinevate haiguste diagnoosimiseks. Südame EKG-d ei ole soovitatav iseseisvalt dešifreerida, parem on konsulteerida spetsialistiga. Üldise ettekujutuse saamiseks tasub aga teada, mida kardiogramm näitab. Kliinilises praktikas on elektrokardiograafia jaoks mitmeid näidustusi: Planeeritud uuringuga on EKG kohustuslik diagnostiline meetod. Võib esineda ka muid näidustusi, mille määrab raviarst. Kui teil on muid murettekitavaid sümptomeid, pöörduge nende põhjuse väljaselgitamiseks viivitamatult arsti poole. Range EKG dekodeerimise plaan koosneb saadud graafiku analüüsist. Praktikas kasutatakse ainult QRS-kompleksi koguvektorit. Südamelihase tööd esitatakse pideva joonena märkide ja tähtnumbriliste tähistustega. Iga inimene saab EKG-d dešifreerida teatud ettevalmistusega, kuid õige diagnoosi saab panna ainult arst. EKG analüüsiks on vaja teadmisi algebrast, geomeetriast ja tähemärkidest arusaamist. EKG indikaatorid, millele peate tulemuste dešifreerimisel tähelepanu pöörama: EKG-l on normi ranged näitajad ja igasugune kõrvalekalle on juba märk kõrvalekalletest südamelihase töös. Patoloogiat saab välistada ainult kvalifitseeritud spetsialist - kardioloog. EKG registreerib südametegevuse kaheteistkümnes juhtmes: 6 jäseme juhet (aVR, aVL, aVF, I, II, III) ja kuut rindkere juhet (V1-V6). P-laine tähistab kodade ergutamise ja lõõgastumise protsessi. Q, S lained näitavad interventrikulaarse vaheseina depolarisatsiooni faasi. R on laine, mis näitab südame alumiste kambrite depolarisatsiooni ja T-laine on müokardi lõdvestumine. QRS kompleks näitab vatsakeste depolarisatsiooni aega. Aega, mis kulub elektriimpulsi liikumiseks SA-sõlmest AV-sõlme, mõõdetakse PR-intervalliga. Enamikesse EKG-seadmetesse sisseehitatud arvutid on võimelised mõõtma aega, mis kulub elektriimpulsi liikumiseks SA-sõlmest vatsakestesse. Need mõõtmised võivad aidata teie arstil hinnata teie südame löögisagedust ja j,yfhe;bnm teatud tüüpi südameblokaadi tüüpe. Arvutiprogrammid suudavad tõlgendada ka EKG tulemusi. Ja kui tehisintellekt ja programmeerimine paranevad, on need sageli täpsemad. EKG tõlgendamisel on aga palju peensusi, mistõttu on inimfaktor endiselt hindamisel oluline osa. Elektrokardiogrammis võib esineda kõrvalekaldeid normist, mis ei mõjuta patsiendi elukvaliteeti. Siiski on olemas normid normaalse südametegevuse jaoks, mida rahvusvaheline kardioloogiakogukond on aktsepteerinud. Nende standardite põhjal on terve inimese normaalne elektrokardiogramm järgmine: EKG normaalsetes ja patoloogilistes tingimustes on oluliselt erinev. Seetõttu on vaja hoolikalt läheneda südame kardiogrammi dekodeerimisele. Igasugune kõrvalekalle südame elektrisüsteemis põhjustab QRS-kompleksi pikenemist. Vatsakeste lihasmass on suurem kui kodades, mistõttu QRS kompleks on oluliselt pikem kui P laine QRS kompleksi kestus, amplituud ja morfoloogia on kasulikud südame rütmihäirete, juhtivuse häirete, ventrikulaarse hüpertroofia, müokardiinfarkti, elektrolüütide tuvastamisel. kõrvalekalded ja muud haigusseisundid. Patoloogilised Q-lained tekivad siis, kui elektrisignaal liigub läbi kahjustatud südamelihase. Neid peetakse eelmise müokardiinfarkti markeriteks. R-laine depressiooni seostatakse tavaliselt ka müokardiinfarktiga, kuid selle põhjuseks võib olla ka vasaku kimbu blokaad, WPW sündroom või südamelihase alumiste kambrite hüpertroofia. T-laine inversiooni peetakse EKG lindil alati ebanormaalseks. Selline laine võib olla koronaarisheemia, Wellensi sündroomi, alumiste südamekambrite hüpertroofia või kesknärvisüsteemi häire tunnuseks. Suurenenud P-laine võib viidata hüpokaleemiale ja parema aatriumi hüpertroofiale. Vastupidi, vähenenud P-laine võib viidata hüperkaleemiale. U-laineid täheldatakse kõige sagedamini hüpokaleemia korral, kuid need võivad esineda ka hüperkaltseemia, türeotoksikoosi või epinefriini, antiarütmikumide klassi 1A ja klassi 3 korral. Need ei ole haruldased kaasasündinud pika QT sündroomi ja intrakraniaalse verejooksu korral. Pööratud U-laine võib viidata patoloogilistele muutustele müokardis. Teine U-laine võib mõnikord näha EKG-s sportlastel. QTc pikenemine põhjustab depolarisatsiooni hilises faasis enneaegseid aktsioonipotentsiaale. See suurendab ventrikulaarsete arütmiate või surmaga lõppeva vatsakeste virvenduse tekke riski. Suuremat QTc pikenemist täheldatakse naistel, vanematel patsientidel, hüpertensiivsetel patsientidel ja väikese kasvuga inimestel. QT-intervalli pikenemise kõige levinumad põhjused on hüpertensioon ja teatud ravimid. Intervalli kestuse arvutamine toimub Bazetti valemi järgi. Selle märgiga tuleb elektrokardiogrammi tõlgendamine läbi viia, võttes arvesse haiguse ajalugu. Selline meede on vajalik päriliku mõju välistamiseks. ST-intervalli depressioon võib viidata koronaararteri isheemiale, transmuraalsele müokardiinfarktile või hüpokaleemiale. Pikaajaline PR-intervall (üle 200 ms) võib viidata esimese astme südameblokaadile. Pikendamine võib olla seotud hüpokaleemia, ägeda reumaatilise palaviku või Lyme'i tõvega. Lühike PR-intervall (alla 120 ms) võib olla seotud Wolff-Parkinson-White'i sündroomi või Lown-Ganong-Levine'i sündroomiga. PR-segmendi depressioon võib viidata kodade vigastusele või perikardiidile. Siinusrütm on igasugune südamerütm, mille puhul südamelihase erutus algab siinussõlmest. Seda iseloomustavad õigesti orienteeritud P-lained EKG-l. Kokkuleppeliselt hõlmab termin "normaalne siinusrütm" mitte ainult normaalseid P-laineid, vaid ka kõiki muid EKG mõõtmisi. EKG norm täiskasvanutel: Südame löögisagedust alla 55 siinusrütmi korral nimetatakse bradükardiaks. EKG dekodeerimine täiskasvanutel peaks võtma arvesse kõiki parameetreid: sport, suitsetamine, haiguslugu. Kuna mõnel juhul on bradükardia normi variant, eriti sportlastel. Patoloogiline bradükardia tekib nõrga siinussõlme sündroomiga ja registreeritakse EKG-s igal kellaajal. Selle seisundiga kaasneb pidev minestamine, kahvatus ja liighigistamine. Äärmuslikel juhtudel, pahaloomulise bradükardiaga, on ette nähtud südamestimulaatorid. Patoloogilise bradükardia sümptomid: Õiget rütmi kõrge südame löögisagedusega (üle 100 löögi minutis) nimetatakse siinustahhükardiaks. Pange tähele, et normaalne pulss varieerub sõltuvalt vanusest, näiteks imikutel võib pulss ulatuda 150 löögini minutis, mida peetakse normaalseks. Nõuanne! Kodus võib raske tahhükardia korral aidata tugev köha või surve silmamunadele. Need toimingud stimuleerivad vagusnärvi, mis aktiveerib parasümpaatilist närvisüsteemi, pannes südame aeglasemalt lööma. Patoloogilise tahhükardia sümptomid: Kodade virvendusarütmia on ebanormaalne südamerütm, mida iseloomustab kiire ja ebaregulaarne kodade kontraktsioon. Enamik episoode on asümptomaatilised. Mõnikord kaasnevad rünnakuga järgmised sümptomid: tahhükardia, minestamine, pearinglus, õhupuudus või valu rinnus. Seda haigust seostatakse südamepuudulikkuse, dementsuse ja insuldi suurenenud riskiga. Kodade virvendusarütmia tunnused: Tähtis! Vaatamata ülaltoodud selgitustele andmete tõlgendamisel, peaks EKG järelduse tegema ainult kvalifitseeritud spetsialist - kardioloog või üldarst. Elektrokardiogrammi ja diferentsiaaldiagnoosi dešifreerimiseks on vaja kõrgemat meditsiinilist haridust. Kardioloogiaõpinguid alustavatel tudengitel tekib sageli küsimus, kuidas õppida õigesti lugema kardiogrammi ja tuvastama müokardiinfarkti (MI)? Südameinfarkti saate paberilindilt "lugeda" mitme märgi järgi: Elektrokardiograafia tulemuste analüüsimisel määratakse need näitajad kõigepealt kindlaks ja seejärel käsitletakse neid. Mõnikord on ägeda müokardiinfarkti varaseim märk ainult T-laine tipp. Praktikas on see üsna haruldane, sest see ilmneb alles 3-28 minutit pärast südameataki algust. Kõrgetasemelisi T-laineid tuleks eristada hüperkaleemiaga seotud T-lainete tipust. Esimestel tundidel tõusevad ST-segmendid tavaliselt üles. Ebanormaalsed Q-lained võivad ilmneda mõne tunni või 24 tunni pärast. Harvad ei ole pikaajalised EKG muutused, nagu püsivad Q-lained (93% juhtudest) ja T-lainete tipud. Stabiilne ST-segmendi elevatsioon on haruldane, välja arvatud ventrikulaarsed aneurüsmid. On laialdaselt uuritud kliinilisi lahendusi, näiteks TIMI skoor, mis aitavad ennustada ja diagnoosida müokardiinfarkti kliiniliste andmete põhjal. Näiteks kasutatakse TIMI skoori sageli MI sümptomitega patsientide seisundi ennustamiseks. Sümptomite ja elektrokardiograafiliste leidude põhjal suudavad praktikud hädaolukorras eristada ebastabiilset stenokardiat ja müokardiinfarkti.


vasaku vatsakese müokardi hüpertroofia
 – Tema kimbu vasaku jala blokaad:
– Tema kimbu vasaku jala blokaad:
 – Hisi kimbu parema jala blokaad:
– Hisi kimbu parema jala blokaad:

 PQ intervalli lühendamine;
PQ intervalli lühendamine;

EKG moodustumine WPW sündroomi korral


 IHD (subepikardiaalne isheemia, vastastikused muutused);
IHD (subepikardiaalne isheemia, vastastikused muutused);
südamerütm Suhteline QT-Dauer
80%
90%
100%
110%
120%
130%
140%
QT-intervalli kestus ms-des
0,38
0,43
0,48
0,53
0,57
–
–
0,36
0,41
0,45
0,50
0,54
0,59
–
0,34
0,38
0,43
0,47
0,51
0,56
–
0,33
0,37
0,41
0,45
0,49
0,53
0,57
0,31
0,35
0,39
0,43
0,47
0,51
0,55
0,30
0,34
0,37
0,41
0,45
0,49
0,52
0,29
0,32
0,36
0,40
0,43
0,47
0,51
0,28
0,31
0,35
0,38
0,42
0,45
0,49
0,27
0,30
0,34
0,37
0,41
0,44
0,47
0,26
0,29
0,33
0,36
0,39
0,43
0,46
0,25
0,29
0,32
0,35
0,38
0,41
0,45
0,25
0,28
0,31
0,34
0,37
0,40
0,43
0,24
0,27
0,30
0,33
0,36
0,39
0,42
0,23
0,26
0,29
0,32
0,35
0,37
0,40
0,22
0,25
0,28
0,30
0,33
0,36
0,39
0,21
0,24
0,27
0,29
0,32
0,34
0,37
0,20
0,23
0,26
0,28
0,31
0,33
0,36
0,20
0,22
0,25
0,27
0,30
0,32
0,35
–
0,21
0,24
0,26
0,29
0,31
0,33
–
0,20
0,23
0,25
0,27
0,29
0,32
Numbrid ja ladina tähed EKG dekodeerimisel
Südame löögisageduse kirjeldamise võimalused
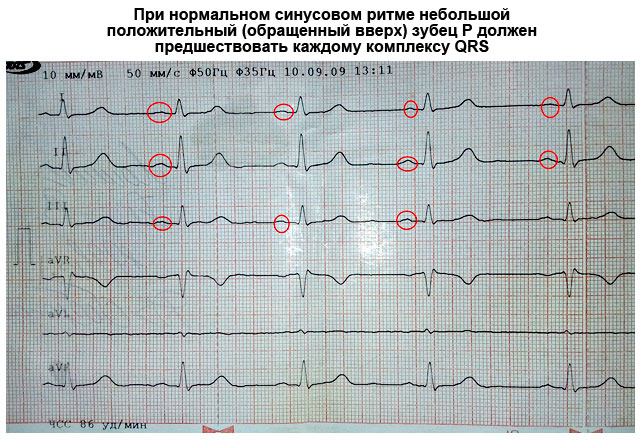
Siinusrütm
siinuse arütmia
Siinusbradükardia

Siinustahhükardia
Ekstrasüstool
Paroksüsmaalne tahhükardia
WPW sündroom
CLC – sündroom (Clerk-Levy-Christesco)
Kodade virvendusarütmia
Kodade virvendusarütmia

kodade laperdus
Juhtimishäired
Sinoatriaalne blokaad
Atrioventrikulaarne blokaad (AV blokaad)
Juhtivuse häired vatsakeste sees
Müokardi hüpertroofia
Müokardi kontraktiilsuse ja toitumise muutused
Vatsakeste varajase repolarisatsiooni sündroom
Mõõdukad või rasked difuussed muutused müokardis
Mittespetsiifilised ST muutused
Äge isheemia, isheemilised muutused, T-laine muutused, ST depressioon, madal T
Arenenud südameatakk
Meetodi põhimõte

Mida on veel oluline teada elektrokardiograafia kohta

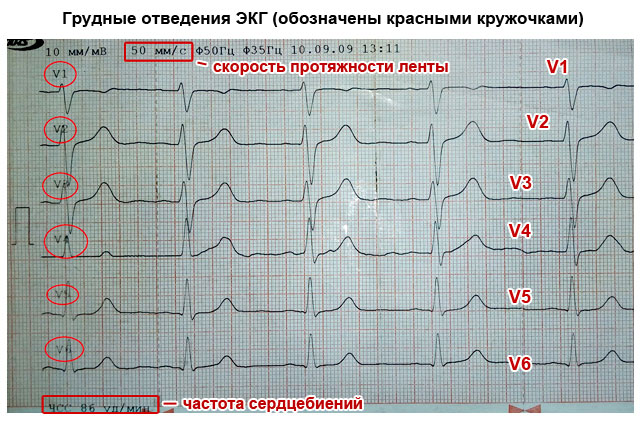
Mis on elektrokardiogramm

Mida hambad tähendavad

Kuidas dešifreerida kardiogrammi
Kuidas südame löögisagedust arvutada
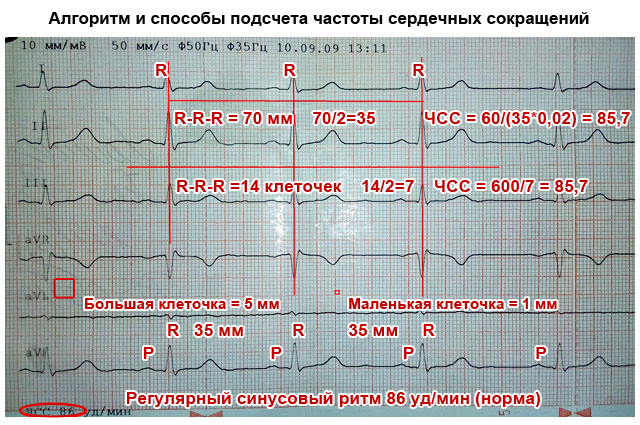
Kuidas EKG välja näeb normaalsetes ja patoloogilistes tingimustes?

EKG parameetrid
Normi näitajad
Kuidas dešifreerida kõrvalekaldeid normist kardiogrammil ja mida need näitavad
Kaugus R-R-R
Kõik ruumid R-lainete vahel on ühesugused
Erinevad intervallid võivad rääkida kodade virvendusarütmiast, ekstrasüstoolist, siinussõlme nõrkusest, südameblokaadist
Südamerütm
Vahemikus 60 kuni 90 lööki minutis
Tahhükardia - kui südame löögisagedus on üle 90 / min
Bradükardia - alla 60 / minP-laine (kodade kontraktsioon)
Pöördub kaarekujuliselt ülespoole, umbes 2 mm kõrgune, eelneb igale R-lainele. Võib puududa III, V1 ja AVL puhul
Kõrge (üle 3 mm), lai (üle 5 mm), kahe poole kujul (kahe küüruga) - kodade müokardi paksenemine
Ei esine üldse juhtmetes I, II, FVF, V2-V6 - rütm ei tule siinussõlmest
Mitmed väikesed hambad R-lainete vahelise "sae" kujul - kodade virvendus
P-Q intervall
Horisontaalne joon P- ja Q-lainete vahel 0,1–0,2 sekundit
Kui see on piklik (50 mm / s salvestamisel rohkem kui 1 cm) - süda
Lühenemine (alla 3 mm) - WPW sündroom
QRS kompleks
Kestus on umbes 0,1 sek (5 mm), pärast iga kompleksi on T-laine ja horisontaaljoonel on tühimik
Ventrikulaarse kompleksi laienemine näitab ventrikulaarse müokardi hüpertroofiat,
Kui ülespoole suunatud kõrgete komplekside vahel ei ole tühikuid (need liiguvad pidevalt), viitab see kas vatsakeste virvendusele
On "lipu" kujul - müokardiinfarkt
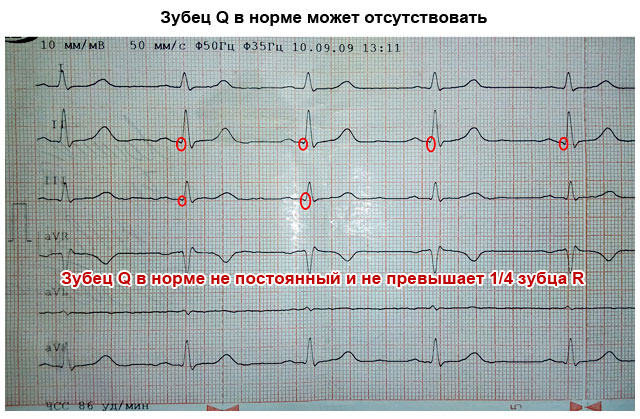
Q laine
Allapoole suunatud, vähem kui ¼ R sügavusega, võib puududa
Sügav ja lai Q-laine standardsetes või rindkere juhtmetes viitab ägedale või varasemale müokardiinfarktile
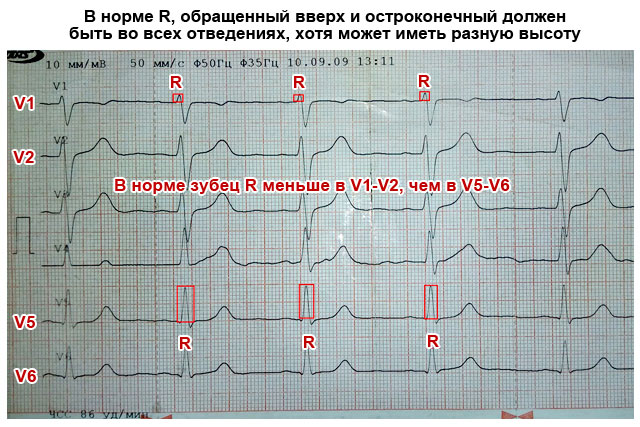
R laine
Kõrgeim, näoga ülespoole (umbes 10–15 mm), terav, kõigis juhtmetes
Selle kõrgus võib erinevates juhtmetes olla erinev, kuid kui see on I, AVL, V5, V6 juhtmetes üle 15–20 mm, võib see viidata. Ülaservas sakiline R tähe M kujul näitab His kimbu jalgade blokaadi.
S laine
Esineb kõigis juhtmetes, allapoole suunatud, terav, sügavus võib olla erinev: standardjuhtmetes 2–5 mm
Tavaliselt võib rindkere juhtmetes selle sügavus olla sama mitu millimeetrit kui kõrgus R, kuid ei tohiks ületada 20 mm ja juhtmetes V2–V4 on S sügavus sama, mis R kõrgus. Sügav või sakiline S III, AVF, V1, V2 - vasaku vatsakese hüpertroofia.
S-T segment
Vastab S- ja T-lainete vahelisele horisontaaljoonele
Elektrokardiograafilise joone kõrvalekalle horisontaaltasapinnast üles või alla rohkem kui 2 mm näitab koronaarhaigust, stenokardiat või müokardiinfarkti
T laine
Pööratud ülespoole alla ½ R kõrguse kaarega, V1-s võib olla sama kõrgus, kuid see ei tohiks olla kõrgem
Kõrge, tipuga, topeltkübaraga T standardsetes ja rindkere juhtmetes näitab koronaarhaigust ja südame ülekoormust
T-laine ühinemine S-T intervalli ja R-lainega kaarekujulise "lipu" kujul näitab ägedat infarkti perioodi


Midagi muud olulist











Põhireeglid
EKG analüüs
Südame siinusrütm
Ergutuse allikas
Juhtivus
Elektriline telg
Hambad, segmendid ja intervallid
Norm meestel ja naistel
Terve lapsepõlve tulemused
Ohtlikud diagnoosid
Ekstrasüstool
Arütmia
Bradükardia
Tahhükardia
Juhtivuse häire
Miks võivad jõudluses olla erinevused?
Täiendavad uurimismeetodid
Päitsed
Jooksurada
Fonokardiograafia
EKG tõlgendamine: QRS kompleks
Elektrokardiograafia dešifreerimine: norm ja patoloogia
EKG indikaatorid
EKG tõlgendamise plaan
Regulaarsus ja pulss
Rütmi allikas
Südame elektriline telg
Juhtivuse häire
hammaste lugemine
EKG norm täiskasvanutel
Norm lastel
Patoloogiad
Tavaline kestus qrs
P laine on normaalne
PQ intervall on normaalne
Q-laine on normaalne
R-laine on normaalne
S laine on normaalne
Tavaline QRS kompleks
J-punkt on normaalne
ST segment normaalne
T-laine on normaalne
QT-intervall on normaalne
U laine on normaalne
Kuidas dešifreerida EKG analüüsi, normi ja kõrvalekaldeid, patoloogiaid ja diagnoosimise põhimõtet
EKG näidustused
Kuidas dešifreerida südame kardiogrammi?
EKG analüüs
Patoloogilised EKG parameetrid
QRS kompleks
Q, R, T, P, U hambad
QT, ST, PR intervallid
Näited südame rütmi kirjeldusest ja EKG tõlgendamisest
Normaalne siinusrütm
Siinusbradükardia
Siinustahhükardia
Kodade virvendusarütmia
Kuidas EKG-st müokardiinfarkti "lugeda"?
